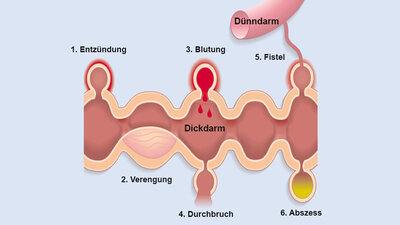
Blut am After / aus dem Darm - Ursachen im Enddarm, Dickdarm Dünndarm

Bei über 60-jährigen Patienten sind Dickdarmdivertikel eine der häufigsten Ursachen für Blutungen aus dem Darm
In diesem Kapitel geben wir Ihnen einen Überblick über die nachfolgend gelisteten Krankheiten, die als mögliche Ursachen von Darmblutungen infrage kommen können:
- Dickdarmdivertikel
- Darmpolypen
- Darmkrebs (vor allem Mastdarmkrebs, aber auch Dickdarmkrebs: Kolorektale Karzinome)
- Darmentzündungen: Mastdarmentzündung (Proktitis und mehr), Dickdarmentzündung (infektiöse Kolitis / Enterokolitis), Darmentzündungen durch Antibiotika, chronisch entzündliche Darmerkrankungen wie Colitis ulcerosa und Morbus Crohn, Mastdarmgeschwür, Diversionskolitis, Pouchitis, Cuffitis
- Dünndarm: Meckel-Divertikel, Tumoren, Invagination
Divertikel: Ausstülpungen im Darm und was dabei passieren kann
© W&B/Swen Sallwey
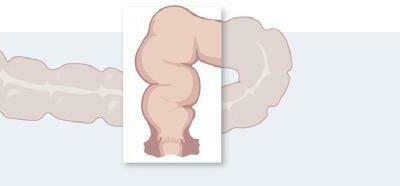
Dickdarmdivertikel: Grübchen in der Darmwand
Divertikel sind Ausstülpungen im Darm an Stellen, wo Blutgefäße durch die Darmwand ziehen. Hier ist die Darmmuskulatur schwächer.
Divertikel kommen im Dünndarm (siehe unten, Abschnitt: Meckel-Divertikel), vor allem aber im Dickdarm vor. Hier sind es meist sogenannte Pseudodivertikel. Dabei stülpt sich nur die Schleimhaut durch die Muskellücke nach außen vor. Sackt die gesamte Darmwand an der Schwachstelle durch, spricht man von kompletten Divertikeln.
Reizlose Divertikel verursachen meist keine Beschwerden. Mitunter kommt es anhängig vom Essen zu Bauchschmerzen, vor allem im linken Unterbauch, die nach Darmentleerung wieder abklingen.
Der Arzt kann die Ausstülpungen im Dickdarm zum Beispiel bei einer Darmspiegelung feststellen. Die sogenannte Divertikulose – dabei häufen sich Divertikel stellenweise – nimmt im Alter zu: Mehr als jeder zweite über 70 Jahren ist davon betroffen. Bereiten sie stärkere Beschwerden, etwa aufgrund einer Entzündung (symptomatische Divertikulitis), liegt eine Divertikelkrankheit vor.
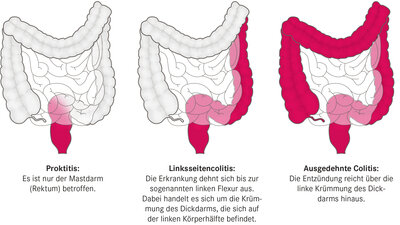
Obwohl die Divertikel hauptsächlich den unteren Dickdarm auf der linken Bauchseite – und hier das S-förmige Sigma – betreffen (der Mastdarm bleibt üblicherweise ausgespart), ereignen sich Divertikelblutungen eher im Anfangsteil des Dickdarms. Er heißt Zökum, ist der eigentliche Blinddarm und liegt im rechten Unterbauch. Divertikel sind dort meist etwas größer, gewissermaßen komplett, und damit auch kräftiger durchblutet.
Divertikel – ob Divertikulose oder Divertikulitis – gelten als häufigste Ursache für Darmblutungen, insbesondere starke. Auslösend sind unter anderem erhöhter Druck im Darminneren und Dehnung des betroffenen Darmabschnitts, etwa bei chronischer Verstopfung. Weitere Risikofaktoren für eine Divertikelblutung: Gefäßerkrankungen wie die Arteriosklerose (Gefäßverkalkung), Bluthochdruck und regelmäßige Einnahme bestimmter Medikamente, etwa entzündungshemmender Arzneien wie sogenannte Cox-Hemmer oder nicht steroidale Antirheumatika.
Symptome: Divertikelblutungen ohne weitere Krankheitskomplikationen sind schmerzlos, können aber erheblich sein – mitunter so stark, dass ein Notfall vorliegt. Häufig bluten sie nur vorübergehend und kommen von selbst wieder zum Stillstand.
Diagnose und Therapie: Der oder die Betroffene soll in eine Klinik gebracht werden. Häufig kommt die Blutung nach Ruhigstellung des Darmes durch vorübergehende künstliche Ernährung von selbst zum Stillstand.
Wenn die Umstände es erlauben, wird der Arzt eine Darmspiegelung durchführen, um die Blutungsquelle zu lokalisieren und sie, falls möglich, gleich zu stillen. Im selben Zug kann er andere mögliche Darmerkrankungen ausschließen.
Bei stärkerer Blutung wird häufig eine Gefäßdarstellung mittels Kathetertechnik und Computertomografie (Angiografie) angestrebt. Ein Katheter ist ein dünnes, langes Röhrchen aus Kunststoff, über das Medikamente, feine Instrumente oder auch Ballons zum Auffalten am Zielort platziert werden können. So ist mittels Katheter eine Blutstillung möglich, indem das Gefäß verschlossen wird.
Wenn dies nicht gelingt oder es wiederholt blutet, ist in der Regel eine Operation nötig. Falls die Blutungsquelle verborgen bleibt, wird möglicherweise ein größerer Darmabschnitt entfernt. Dabei kann der natürliche Darmausgang meist erhalten bleiben.
! Wichtig für Betroffene: Eine gesunde, faserreiche und ausgewogene Ernährung kann die Darmtätigkeit unterstützen und die Gefäße schonen. Dabei haben Gemüse und Obst (Empfehlung: fünf Portionen täglich) Vorrang vor Fleisch, verarbeiteten Fleischprodukten, fetten und salzigen Speisen und Süßigkeiten. Auch ausreichend körperliche Bewegung, eine halbe bis eine Stunde täglich, tut dem Darm gut. Die Flüssigkeitsaufnahme sollte ebenfalls stimmen. Richtwert: mindestens eineinhalb Liter täglich (bei Herz- und Nierenkrankheiten mit dem Arzt besprechen). Rauchverzicht und Zurückhaltung beim Alkohol sind der Gesundheit grundsätzlich förderlich.
Bei deutlichen Arterioskleroserisiken wird der Arzt Medikamente für das Herz-Kreislauf-System und den Fettstoffwechsel verordnen, um die Gefäße noch besser zu schützen und die Durchblutung zu verbessern. Bei gleichzeitig erhöhter Blutungsgefahr wird er gegebenenfalls jedoch abwägen, die Behandlung anzupassen. Darüber sollten die zuständigen Fachärzte – Magen-Darm- und Herzkreislaufspezialisten – zusammen entscheiden.
Ausführliche Informationen im Ratgeber "Divertikel im Darm / Divertikulitis".
Darmpolypen: vielfältige Geschwülste
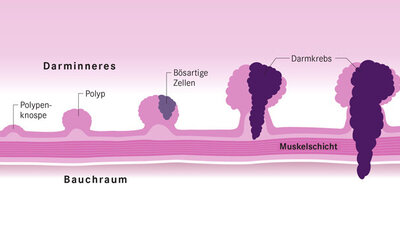
Darmpolypen sind Geschwülste der Darmschleimhaut. Insbesondere Polypen vom Typ der Adenome gelten als Krebsvorläufer. Ihre Entfernung ist effektive Krebsvorbeugung.
Polypen sind vielfältig: Sie können leicht erhaben oder knollen- bis pilzartig gewölbt sein, breitbasig aufsitzen oder an einem Stiel hängen. In feingeweblicher Hinsicht gibt es hyperplastische und entzündliche Schleimhautpolypen, polypartige Veränderungen unterhalb der Schleimhaut, Hamartome und schließlich neoplastische Polypen: die genannten Adenome.
Bei den Adenomen existieren wiederum mehrere Formen. Sie neigen in unterschiedlichem Maße zu Unregelmäßigkeiten im Zellaufbau (Dysplasien). Mit der Zeit können sie auch entarten.
Insbesondere Adenome im Dickdarm können gehäuft oder in großer Zahl (Polyposis) – weit über hundert oder gar tausend – auftreten. Das beruht auf erblichen Genveränderungen und birgt ein hohes Krebsrisiko schon in jüngeren Jahren. Zu den entsprechenden Erbkrankheiten wie familiäre adenomatöse Polyposis (FAP) und nicht polypöser Darmkrebs, Typ HNPCC, siehe Abschnitte "Krebsfrüherkennung" im Kapitel "Diagnose, Krebsfrüherkennung". Polypen können übrigens im gesamten Magen-Darm-Trakt vorkommen.
Symptome: Im Allgemeinen bereiten Darmpolypen keine Beschwerden. Oft werden sie überhaupt erst bei der Darmspiegelung festgestellt, sei es im Rahmen der Krebsfrüherkennung und/oder weil beim Stuhlbluttest (siehe wiederum Kapitel "Diagnose; Krebsfrüherkennung") Blut nachgewiesen wurde. Fortgeschrittene Polypen oder Polypen in großer Zahl können allerdings Stuhlunregelmäßigkeiten, auch Blut- und Schleimauflagerungen auf dem Stuhl, verursachen.
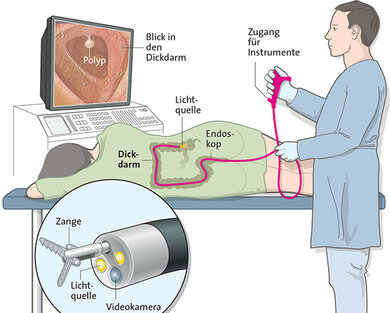
Diagnose: Der Arzt erkennt Polypen bei der Darmspiegelung (Endoskopie: Rektoskopie, Sigmoidoskopie und Koloskopie).
Therapie: Ein Polyp wird in der Regel vollständig entfernt und feingeweblich aufgearbeitet. Seine Form und Größe entscheidet darüber, ob dies gefahrlos bei der Darmspiegelung möglich erscheint.
Das weitere Vorgehen richtet sich nach der Lage im Darm, der feingeweblichen Analyse und dem dabei ermittelten Risikoprofil des Polypen. Dazu gehört auch die Zahl vorhandener und entfernter Polypen sowie ihre Größe.
Enthält ein Darmpolyp Krebszellen, so hängt die anschließende Behandlung unter anderem davon ab, welches Tumorstadium vorliegt und ob das Gebilde vollständig abgetragen wurde. Das Tumorstadium wird anhand ergänzender Untersuchungen bestimmt. Die nachfolgenden Kontrollen richten sich nach der genauen Diagnose und durchgeführten Therapie.
Darmspiegelung (schematisch)
© W&B/Ulrike Möhle, Jörg Neisel, Dr. Eickhoff
Darmkrebs (Kolorektales Karzinom)
Mastdarmkrebs betrifft das durchschnittlich 16 Zentimeter lange Endstück des Darms, Dickdarmkrebs alle höher gelegenen Abschnitte des Dickdarms (Kolons). Sichtbares Blut kommt bei Mastdarmkrebs deutlich häufiger vor als bei Dickdarmkrebs.
In Deutschland ist Darmkrebs eine der führenden Krebserkrankungen. Jährlich erkranken etwa 64.000 Menschen daran. Ab 40 bis 50 Jahren steigt die Häufigkeit an. Hauptrisikofaktoren sind Polypen (Adenome, insbesondere erbliche Formen). Ballaststoffarme Ernährung, Verzehr von viel rotem Fleisch und daraus verarbeiteten Produkten, deutliches Übergewicht, Bewegungsmangel, Rauchen, Alkoholkonsum und chronisch entzündliche Darmerkrankungen (siehe unten) sind weitere Risikofaktoren.
Symptome: Frühe Symptome fehlen bei Darmkrebs meist. Leitsymptome im weiteren Verlauf sind Blut- und Schleimauflagerungen auf dem Stuhl, Wechsel zwischen Verstopfung und Durchfall, später Entleerung eines bleistiftdünnen Stuhls, ungewollter Gewichtsverlust, eventuell auch Kreuzschmerzen, Müdigkeit und Fieber. Blutbeimischungen im Stuhl sowie schmerzhafter und häufiger Stuhldrang können bei Mastdarmkrebs (Rektumkarzinom) häufiger vorkommen als bei Krebs im übrigen Dickdarm. Es sind aber keine spezifischen Symptome, da sie auch bei anderen Enddarmerkrankungen auftreten können.
Diagnose: Bei der Abklärung der Beschwerden stehen die Austastung des Enddarms und endoskopische Darmuntersuchungen wie eine Koloskopie mit Entnahme von Gewebeproben aus auffälligen Veränderungen im Vordergrund. Ergibt der Befund Darmkrebs, sind weitere Untersuchungen notwendig, um das Krankheitsstadium und entsprechend die Therapie festzulegen. Sie beinhalten eine Blutanalyse, Röntgenaufnahmen der Lungen und eine Ultraschalluntersuchung (Sonografie) des Bauches, bei Mastdarmkrebs außerdem eine Rektoskopie sowie eine Comptertomografie (CT) oder Magnetresonanztomografie (MRT) der Beckenorgane, um die nähere Umgebung zu überprüfen. Bei sehr kleinen Mastdarmtumoren im Frühstadium kann dazu auch eine Endosonografie genügen.
Therapie (Beispiel: Mastdarmkrebs): Sie richtet sich nach der Größe und Lage des Tumors – tiefer, mittlerer oder hoher Sitz im Mastdarm –, nach dem Krankheitsstadium und genauen Profil der Tumorzellen.
Der Chirurg entfernt den erkrankten Darmabschnitt möglichst komplett – einschließlich der versorgenden Blutgefäße, Lymphbahnen und einer bestimmten Anzahl von Lymphknoten.
Ziel ist, das für die Heilung notwendige Ausmaß des Eingriffs ("Radikalität") bestmöglich mit dem Erhalt der natürlichen Schließfähigkeit am Darmausgang, das heißt Schonung der zuständigen Muskeln und Nervenbahnen, in Einklang zu bringen. Vorrang hat natürlich immer die Sicherheit.
Dabei spielt der Mindestanteil gesunden Gewebes, das mitentfernt werden kann (Sicherheitsabstand), eine wichtige Rolle. In den Entscheidungsprozess über das empfehlenswerte Vorgehen wird der Patient selbstverständlich von Anfang an mit einbezogen.
Es stehen verschiedene Operationstechniken zur Verfügung, auch mittels Bauchspiegelung (laparoskopisch, sogenannte Schlüssellochchirurgie). Manchmal sind größere Bauchschnitte oder ein zusätzliches Vorgehen von unten, über den Damm, notwendig.
Wenn der natürliche Darmausgang geschont werden kann, der Mastdarm ansonsten aber tief weggenommen werden muss, kann ersatzweise eine innere Auffangvorrichtung für den Darminhalt aus Darmschlingen, ein sogenannter Pouch (siehe weiter unten), aus körpereigenem Gewebe (Darmschlingen) angelegt werden.
Sind jedoch Sicherheitsabstand und Kontinenzfunktion nicht gesichert, muss der Chirurg nach Entfernung des unteren Darmanteils einen künstlichen Darmausgang (Stoma) schaffen.
Dieser kann manchmal auch zur vorübergehenden Entlastung sinnvoll sein, wenn erst im zweiten Schritt die eigentliche Krebsoperation stattfindet oder um Komplikationen abzuwenden. Krebsgeschwülste im Mastdarm, auch größere, werden inzwischen zunächst meist mit einer Bestrahlungsbehandlung, häufig auch kombiniert mit einer Chemotherapie (Radiochemotherapie), verkleinert und erst dann operiert.
Diese kombinierte Behandlung noch vor der Operation (neoadjuvante Therapie) gehört heute zu den Therapiestandards bei Mastdarmkrebs. Teilweise können Tumoren dadurch sogar zum Verschwinden gebracht werden, sodass sie nicht operiert werden müssen.
Ansonsten findet die Operation sechs bis acht Wochen später statt. Bei erhöhtem Risiko für ein Wiederauftreten des Tumors kann sich nach der Operation nochmals eine Radio-Chemotherapie anschließen (adjuvante Therapie).
In bestimmten Fällen wird ohne Vorbehandlung operiert und danach eine (adjuvante) Radio-Chemotherapie oder alleinige Chemotherapie angeschlossen. Hat der Tumor Absiedlungen (Metastasen) in der Lunge oder Leber gebildet, können diese oft operativ entfernt werden.
Dies ist für die Prognose vorteilhaft. In späteren Stadien kommen verschiedene Chemotherapeutika und sogenannte Biologicals zum Einsatz. Patienten mit Mastdarmkrebs sollten möglichst in entsprechenden Tumorzentren behandelt werden.
Eingehender informieren Sie die Ratgeber "Mastdarmkrebs" und "Dickdarmkrebs".
Mastdarmentzündung (Enddarmentzündung, Proktitis)
Entzündungen im Bereich des Mastdarms betreffen im Allgemeinen häufiger Männer als Frauen. Oft ist auch der Analkanal mit einbezogen. Infolge der Entzündungen kann es zum Austritt von Blut aus dem Darm kommen.
Eine Proktitis beruht hauptsächlich auf folgenden Problemen:
- [15597]Infektionen: vor allem Geschlechtskrankheiten und weitere sexuell übertragene Infektionen;
- Chronisch entzündliche Darmerkrankungen (Colitis ulcerosa, Morbus Crohn)
- Geschwächte Immunabwehr
- [43843]Örtliche Reizungen: Allergien und Unverträglichkeitsreaktionen
- Behandlungsfolgen: Vorausgegangene Strahlentherapie; Medikamente, etwa Antibiotika oder entzündungshemmende Mittel; operative Ausschaltung eines Darmabschnitts
- Verletzungen (zum Beispiel durch traumatisierende Sexualpraktiken)
In den nachfolgenden Abschnitten mehr dazu.
- Infektionen (hier vor allem durch Analverkehr): Dabei geht es um Geschlechtskrankheiten wie Tripper (Gonorrhoe; der Erreger heißt Neisseria gonorrhoeae), Syphilis (harter Schanker oder Lues; der verantwortliche Keim ist Treponema pallidum), weicher Schanker (Ulcus molle, es wird durch das Bakterium Haemophilus ducreyi ausgelöst) und Lymphogranuloma inguinale oder venereum (Infektion durch bestimmte Chlamydia-trachomatis-Bakterien).
Zu den sexuell übertragenen Infektionen zählen insbesondere Feigwarzen (Kondylome, Erreger sind bestimmte humane Papillomviren (HPV)) sowie Infektionen mit Herpes-simplex-Viren (HSV, Herpes genitalis) und Aids- beziehungsweise HI-Viren (humane Immuninsuffizienz-Viren, HIV).
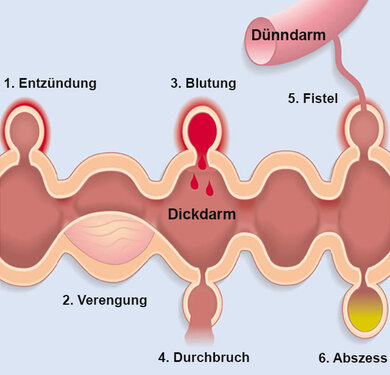
Auch Pilzerkrankungen und Befall mit speziellen Erregern gehören in diese Rubrik. Die genannten Infektionen erstrecken sich meist auf den ersten 16 Zentimetern des Mastdarms, können aber manchmal auf den sich anschließenden S-förmigen Dickdarm (Sigma genannt) übergehen. - Chronisch entzündliche Darmerkrankungen wie Colitis ulcerosa und Morbus Crohn: Hier kommt vor allem die Colitis ulcerosa – etwa in Form einer Proktitis ulcerosa – als Ursache von Entzündungen und Blutungen aus dem Darm infrage, seltener auch die Crohn-Krankheit. Bei Morbus Crohn durchsetzt die Entzündung oft die gesamte Darmwand; es können sich Fisteln bilden.
Das sind krankhafte Gangverbindungen, die zwischen Hohlorganen entstehen, blind im Gewebe enden oder sich zur Haut hin öffnen können. Sehr häufig passiert das im Analbereich. Mögliche Blutungsquellen sind das umgebende entzündete Darmgewebe und die Fistelausgänge (siehe Abschnitt "Darmentzündungen, Absatz: Chronisch entzündliche Darmerkrankungen" weiter unten). - Geschwächte Immunabwehr, zum Beispiel im Rahmen einer Chemotherapie, kann dazu führen, dass eine bakterielle Proktitis auftritt. Manchmal entwickelt sich dann ein Mastdarmgeschwür (siehe unten) – eine mögliche Blutungsquelle.
- Örtliche Reizung: Nicht selten lösen arzneiliche Bestandteile in Zäpfchen, Pflege- und Gleitmitteln, im Toilettenpapier und in Kondomen Allergien oder Unverträglichkeitsreaktionen aus. Die Folge kann zum Beispiel eine Proktitis sein.
- Strahlentherapie: Nach einer äußeren oder inneren Strahlenbehandlung des Beckenraums oder der Nierengegend kann bei manchen Patienten innerhalb von drei bis 24 Monaten, im Durchschnitt nach einem Jahr, eine chronische Enddarmentzündung (sogenannte Strahlenproktitis) oder eine strahlenbedingte Dickdarmentzündung (Strahlenkolitis) auftreten. Zeitnah zur Bestrahlung ist auch eine akute Entzündung der Darmschleimhaut möglich.
In beiden Fällen kann es zu Blutungen kommen. Ist die Darmwand stärker geschädigt, können sich Verengungen und Fisteln bilden. Das Risiko eines Darmverschlusses ist erhöht. Eine Strahlenkolitis /-proktitis klingt häufig nach einiger Zeit wieder ab, kann aber auch chronisch verlaufen. Unterschiedliche Medikamente (siehe unten) können die Heilung unterstützen. - Operative Ausschaltung eines Darmabschnitts und Anlage eines künstlichen Darmausgangs (Diversionskolitis): In der Folge kann sich in dem ausgeschalteten Bereich, zum Beispiel im Enddarm, eine Entzündung mit Blut- und Schleimabgang entwickeln (siehe ebenfalls unten, Abschnitt "Darmentzündungen").
- Innerliche Behandlung mit Medikamenten als Ursachen: Antibiotika, Entzündungshemmer wie nicht steroidale Antirheumatika und andere Arzneistoffe können eine Proktitis wie auch eine Dickdarm- oder Dünndarmentzündung auslösen. Bei der sogenannten Antibiotika-Kolitis spielt ein Erreger namens Clostridium difficile eine wichtige Rolle.
Er überwuchert die normale Darmflora und kann ein möglicherweise schweres Krankheitsbild verursachen. Die Entzündung betrifft meist den unteren Dickdarm und/oder Mastdarm. Mehr dazu wiederum im Abschnitt "Darmentzündungen" weiter unten. Auf Verletzungsmechanismen geht dieser Beitrag nicht näher ein.
Symptome bei Proktitis allgemein: Die Patienten bemerken eitrigen und / oder blutigen Ausfluss aus dem Darm und klagen über krampfartige Schmerzen beim Stuhlgang, sogenannte Tenesmen. Sie haben den Eindruck, den Darm nicht richtig entleeren zu können. Gleichzeitig kommt es zu dauerndem quälenden Stuhldrang. Ist der After mit einbezogen, entwickeln sich auch hier häufig Entzündungen, außerdem Ausschläge und Juckreiz. Nennenswerte Blutungen oder blutige Durchfälle können auch zu einer Blutarmut mit deutlicher Hautblässe, körperlicher Schwäche, Kurzatmigkeit und Schwindelbeschwerden führen. Falls eine sexuell übertragene Infektion oder Geschlechtskrankheit vorliegt, sind unterschiedliche weitere Symptome möglich, bei Tripper anfangs etwa Lymphknotenschwellungen, nicht juckende Hautausschläge an verschiedenen Körperstellen einschließlich Handflächen und Fußsohlen, Veränderungen der Mundschleimhaut, Fieber, Muskelschmerzen und vieles mehr.
Diagnose: Sie ergibt sich meist aus dem Beschwerdebild und der körperlichen Untersuchung des Anal-, eventuell auch des Intimbereiches. Mehr dazu im Kapitel "Diagnose, Krebsfrüherkennung" in diesem Beitrag. Auf eine Geschlechtskrankheit können häufig bestimmte Hautveränderungen anal und genital – zum Beispiel auch bei Untersuchung des Partners – oder, je nach Krankheitsbild, andere Begleitsymptome hinweisen.
Weitere mögliche Analysen reichen von mikroskopischen Untersuchungen aus einem Abstrich oder einer Gewebeprobe über mikrobiologische und weitere Tests aus Stuhlproben bis zu Bluttests.
Therapie: Maßgeblich ist die Ursache. Falls zum Beispiel ein bakterieller Erreger festgestellt wird, so wird der Arzt eine Therapie mit einem passenden Antibiotikum starten.
Eine ausgeprägte Proktitis bei Colitis ulcerosa oder Morbus Crohn behandelt der Arzt mit Medikamenten, die Immunreaktionen und Entzündungsprozesse unterdrücken. Zusätzlich kann eine entzündungshemmende örtliche Behandlung mit Zäpfchen, Rektalschaum oder Einläufen (Klysmen) sinnvoll sein.
Bei milder Proktitis genügt die lokal wirksame Therapie häufig (mehr zur Therapie siehe Abschnitt "Darmentzündungen – Chronisch entzündliche Darmerkrankungen" weiter unten).
Hartnäckige Crohn-Fisteln geht der Chirurg möglichst nur so weit an, dass die Verschlussfähigkeit am Darmausgang, die Kontinenz, erhalten bleibt. Nicht immer gibt es hier jedoch die optimale Lösung.
Auch die Strahlenproktitis spricht meist auf entzündungshemmende Zäpfchen oder Einläufe an. Wenn die Entzündung abklingt, bessert sich meist auch eine entzündlich bedingte Blutarmut. Einen Eisen- oder Vitaminmangel können entsprechende Präparate ausgleichen helfen.
Blutungen lassen sich gegebenenfalls auch mittels Laser oder anderer Techniken im Rahmen der Darmspiegelung stillen. Bei schweren Entzündungen muss der Mastdarm gegebenenfalls operiert werden.
Falls eingenommene Präparate allergische Erscheinungen auslösen oder entzündliche Nebenwirkungen am Darm verursachen, wird der Arzt sie absetzen.
Achtung: Vom Arzt verordnete Therapien bei mutmaßlichen Problemen nicht in Eigenregie ändern, sondern den behandelnden Arzt kontaktieren.
Mastdarmgeschwür
Geschwüre im Mastdarm (Rektum) beruhen auf ganz unterschiedlichen Ursachen. Es sind auch stärkere Blutungen möglich.
Ein einzelnes Mastdarmgeschwür, ein sogenanntes solitäres Ulcus recti simplex, kann durch Auflagedruck extrem harter Kotballen bei chronisch verstopften, meist auch bettlägerigen Patienten entstehen. Weitere Ursachen eines Mastdarmgeschwürs sind Verletzungen, etwa bei Einläufen, ein Mastdarmvorfall oder -prolaps, eine bösartige Veränderung oder eine Mastdarmentzündung (Proktitis, etwa auch bei Colitis ulcerosa, siehe oben und weiter unten).
Symptome: Die Betroffenen beobachten häufig Absonderungen von Schleim und Blut aus dem Darm. Eine neu aufgetretene Verstopfung oder schmerzhafte, eventuell unvollständige Darmentleerungen können auf eine Darmverengung hindeuten. Spontan oder bei der Untersuchung kann auch ein Mastdarmvorfall sichtbar werden. Es kann zu einer plötzlichen, schwallartigen Blutung aus einer Arterie am Boden des Geschwürs kommen: ein lebensbedrohlicher Notfall!
Diagnose und Therapie: Eine akute Mastdarmblutung muss schnellstmöglich durch endoskopische Maßnahmen im Rahmen der Rektoskopie zum Stillstand gebracht werden: mit Einspritzen gefäßverengender Medikamente oder durch Clips, die das blutende Gefäß verschließen.
Andernfalls ist eine Notoperation nötig. Zur Sicherung der Diagnose – außerhalb eines solchen Notfalls – wird der Arzt immer einen kompletten proktologischen Untersuchungsgang einschließlich Tastuntersuchung, Enddarmspiegelung und gegebenenfalls weiteren Diagnoseschritten wie Endosonografie durchführen.
Dabei wird er auch Gewebeproben aus einem Darmgeschwür entnehmen. Es geht hier vor allem darum, eine bösartige Veränderung, eine chronisch entzündliche Darmerkrankung oder eine Entzündung anderer Ursache (siehe oben) auszuschließen.
Ein Mastdarmvorfall kann klinisch und durch eine Untersuchung wie zum Beispiel die Defäkografie nachgewiesen werden.
Konservative Maßnahmen, die eine Entzündung bekämpfen und zur Stuhlregulierung beitragen, können ein Geschwür durchaus zur Abheilung bringen. Bei einem Mastddarmvorfall oder zum Beispiel auch einem Geschwür in einer Darmeinstülpung und erheblichen Beschwerden wie oben beschrieben ist im Allgemeinen auch außerhalb des Notfalls eine Operation angezeigt (siehe auch Kapitel "Blut am After/aus dem Darm: Ursachen im Analbereich").
Der Dickdarm ist die Fortsetzung des Dünndarmes und umgibt diesen wie ein Rahmen
© W&B/Arne Schulz, W&B/Astrid Zacharias
Darmentzündungen, Schwerpunkt Dickdarm
Verschiedene Ursachen führen zu Entzündungen im Darm und zu Blutungen. Häufig geht es um den Dickdarm. Aber auch die anderen Darmabschnitte können betroffen sein.
Auslösend sind in erster Linie bestimmte Darminfektionen, in zweiter Linie chronische Erkrankungen wie Colitis ulcerosa oder der Morbus Crohn. Schließlich können Entzündungen in ausgeschalteten Darmbereichen (Diversionskolitis) und "künstlichen" Darmreservoirs (Pouchitis) mit Blutungen einhergehen.
Symptome bei Darmentzündungen: Außer Blutungen sind allgemeine Krankheitszeichen wie Durchfälle, krampfartige Bauchschmerzen, Störungen des Allgemeinbefindens, eventuell auch Fieber typisch. Mögliche Komplikationen: Darmlähmung oder -durchbruch und Bauchfellentzündung, also ein "akuter Bauch", Kreislaufprobleme bis hin zum Schock. Besonderheiten je nach Ursache nachfolgend.
Infektiöse Kolitis / Enterokolitis
Enterokolitis bedeutet Schleimhautentzündung des Darmes. Als erregerbedingte und mit blutigen Durchfällen verlaufende Darmentzündungen kommen in erster Linie Erkrankungen durch Keime wie Campylobacter jejuni, Shigellen, enterohämorrhagische Escherichia (E.) Coli-Bakterien (EHEC) sowie Amöben und bei immungeschwächten Patienten Cytomegalieviren in Betracht. Mitunter lösen im Krankenhaus aufgefangene Keime eine Darmentzündung aus.
- Campylobacter jejuni: Die "Campylobacter-Enteritis", also die Darmentzündung durch den Keim Campylobacter jejuni, ist inzwischen zur häufigsten bakteriellen Durchfallerkrankung in Europa aufgerückt. Der Erreger verursacht Lebensmittelinfektionen, häufig auch einen sogenannten Reisedurchfall. Quellen sind vor allem keimverunreinigtes, unzureichend erhitztes Geflügel, Fleisch, ferner Rohmilch und daraus hergestellte Produkte. Hauptsaison ist die Sommerzeit. Möglich ist auch eine Ansteckung von Mensch zu Mensch oder über Haustiere. Als Komplikationen sind eine rheumatische Gelenkentzündung möglich oder, wenn auch nur selten, ein ernstes neurologisches Krankheitsbild mit Nervenentzündungen und Lähmungen, ein sogenanntes Guillain-Barré-Syndrom.
Symptome: Manche Infektionen verlaufen ohne Beschwerden. Zwischen der Infektion und ersten Symptomen liegen meist zwei bis fünf Tage. Anfangs kommt es zu Krankheitsgefühl, Fieber, Kopfschmerzen Gliederschmerzen, Bauchschmerzen, dann tritt plötzlich wässriger oder blutiger Durchfall auf. Auch nach Abklingen der Beschwerden können die Erreger noch ausgeschieden werden.
Diagnose: Sie ergibt sich aus der Bestimmung des Erregers im Stuhl und dem Nachweis von typischen Erregermerkmalen, sogenannten Antigenen.
Therapie: Die Behandlung ist überwiegend symptomatisch: Verloren gegangene Flüssigkeit und Blutsalze werden ersetzt. Patienten mit erhöhtem Risiko, etwa bei Abwehrschwäche, oder mit schwerem Krankheitsverlauf, wozu blutiger Durchfall zweifelsohne gehört, behandelt der Arzt in der Regel mit einem Antibiotikum. Für Eltern betroffener Kinder besteht Informationspflicht gegenüber Gemeinschaftseinrichtungen wie Schule oder Kindergarten; Meldepflicht gilt auch bei Verdacht, wenn die entsprechende Person im Lebensmittelbereich tätig ist. - Shigellen (Shigellose, bakterielle Ruhr oder Dysenterie): Die Erkrankung tritt hauptsächlich bei Aufenthalten in subtropischen oder tropischen Ländern mit schlechtem Hygienestandard auf. Auch in Massenquartieren besteht Infektionsgefahr. Quellen sind verkeimtes Wasser und mit dem Erreger verunreinigte Lebensmittel. Die Übertragung erfolgt als Schmierinfektion; Infizierte – ob akut erkrankt oder symptomlos – scheiden den Erreger mit dem Stuhl aus. Es gibt vier verschiedene Erregerarten. Die Variante A (Shigella dysenteriae) ist wegen ihres Giftes die aggressivste. Es ist für die ein bis zwei Tage nach Infektion einsetzenden massiven Durchfälle und die Begleitsymptome verantwortlich, da es sowohl als Körpergift wirkt als auch die Darmschleimhaut direkt schädigt. Außerdem kann es ein hämolytisch-urämisches Syndrom (HUS) auslösen (siehe ebenfalls EHEC). Die Erreger können im Darm verweilen und daher längere Zeit, oft bis zu vier Wochen, ausgeschieden werden.
Symptome: Zwischen Ansteckung und den ersten Symptomen liegen nur wenige Tage. Die Betroffenen leiden besonders bei schwerem Verlauf an heftigen Bauchkrämpfen und Fieber. Die Durchfälle sind stark ausgeprägt und mit Blut, Eiter und Schleim versetzt. Die Blutungen können erheblich sein. Als Komplikation drohen bei schwerer geschwüriger Darmentzündung ein Darmdurchbruch, außerdem Austrocknung, Kreislaufkollaps, Krämpfe, Koma.
Diagnose: Reise-Durchfallerkrankungen erklären sich im Allgemeinen von selbst. Der Erregernachweis erfolgt in einem Abstrich vom Enddarm oder einer speziell aufbereiteten Stuhlprobe. Solange der Darm sich der Shigellen nicht entledigt hat, ist der Betreffende infektiös. Meldepflicht (auch bei Verdacht, wenn die entsprechende Person im Lebensmittelbereich tätig ist; veranlasst zum Beispiel der Laborarzt).
Therapie: Ersatz des Flüssigkeits- und Salzverlustes und Gabe von Antibiotika, falls möglich gemäß Austestung des Erregers aus einer Stuhlprobe. - Enterohämorrhagische Escherichia coli (EHEC)-Bakterien: Die Übertragung der E.coli-Erreger erfolgt von Tier zu Mensch, zum Beispiel bei direktem Kontakt mit infizierten Wiederkäuern, von Mensch zu Mensch (es gibt auch beschwerdefreie Keimträger), über verkeimtes rohes Fleisch, zum Beispiel Lammfleisch oder streichfähige Rohwurst, rohe Milch und daraus hergestellte Produkte. Es gibt zahlreiche EHEC-Typen. Manche sind nicht nur sehr ansteckend, sondern zugleich sehr robust und können Kälte oder Magensäure standhalten. Da sie sich in der Umwelt lange halten, sind sie auch über rohes Gemüse oder Salat übertragbar. Verunreinigte Badegewässer sind ebenfalls Infektionsquellen. Problematisch sind Bakterienstämme (sogenannte STEC), die bestimmte Gifte wie zum Beispiel Shigatoxine bilden (die Abkürzung STEC steht für Shigatoxin produzierende Escherichia coli).
Symptome: Nicht alle EHEC-Infektionen machen sich durch Beschwerden bemerkbar: Sie können durchaus symptomlos verlaufen. Ansonsten dauert es zwischen Infektion und Auftreten erster Symptome etwa zwei bis zehn Tage. Es kommt zu Bauchschmerzen, Übelkeit, Erbrechen und wässrigen Durchfällen. Diese können sehr massiv, schließlich mit Blut versetzt (blutiger Stuhl) und von Bauchkrämpfen begleitet sein, teilweise auch mit Fieber einhergehen. Solche schweren Krankheitsverläufe treten häufiger bei abwehrgeschwächten oder älteren Menschen, Säuglingen und Kleinkindern, teilweise auch vermehrt bei Frauen auf und können gefährliche Komplikationen nach sich ziehen. Gefürchtet sind vor allem Schädigung der Blutplättchen und Blutkörperchen mit Blutarmut, Nierenversagen und neurologischen Störungen führen können (sogenanntes hämolytisch-urämisches Syndrom, kurz HUS).
Diagnose: Angestammte E.coli-Bakterien gehören zur normalen Keimflora im Dickdarm. Entscheidend ist eine ausgewogene Erregervielfalt. Vermehren sich bestimmte EHEC-Bakterien, können sie durch eigene Zellgifte (Toxine wie das Shigatoxin) krankmachende Wirkungen haben. Der Toxinnachweis nach Bestimmung des Erregers in Stuhlproben oder Identifizieren der Bakteriengene, die den Code für das Shigatoxin enthalten, ist beweisend. Bei HUS wird zusätzlich eine Antikörperbestimmung im Blut durchgeführt. EHEC-Infektionen sind meldepflichtig (auch bei Verdacht, wenn die entsprechende Person im Lebensmittelbereich tätig ist). Darum kümmern sich die verantwortlichen Ärzte.
Therapie: Im Vordergrund steht zunächst eine symptomatische Therapie, was unter anderem bedeutet, erlittene Verluste an Flüssigkeit und Blutsalzen auszugleichen. Ärzte erwägen die Behandlung bestimmter E.coli-Infektionen mit speziellen Antibiotika bei schweren Durchfällen. Gerade bei den Risikogruppen – ältere Menschen, Kinder – ist unbedingt eine rechtzeitige Therapie nötig. Meist müssen die Betroffenen in der Klinik behandelt werden, denn jede ausgeprägte Darminfektion kann bei ihnen schnell einen gefährlichen Lauf nehmen. - Amöben (Amöbenruhr): Amöben sind Parasiten, und die von ihnen verursachte Infektionskrankheit ist eine meldepflichtige Krankheit. In tropischen und subtropischen Regionen, begünstigt durch schlechte hygienische Verhältnisse, tritt diese Parasitose am häufigsten auf. Gelegentlich zeigt sie sich aber auch in gemäßigten Klimazonen Europas. Infektionsquellen sind verunreinigtes Trinkwasser und verkeimte Lebensmittel. Für die aggressive Erscheinungsform mit einer geschwürigen Dickdarmentzündung ist Entamoeba histolytica verantwortlich. Über den Stuhl werden die Amöben als sogenannte Zysten ausgeschieden. Diese können in der Außenwelt überdauern und sind dann eine Infektionsquelle. Nur ein Fünftel der Betroffenen erkrankt mit Symptomen. Wenn die Infektion chronisch wird, kann die Darmentzündung fortbestehen, immer wieder aufflammen und mit einer chronisch entzündlichen Darmerkrankung oder Blinddarmentzündung verwechselt werden. Als Komplikation kann sich bei der Amöbenruhr ein schweres Krankheitsbild mit massiver Darmaufblähung (toxisches Megacolon, siehe auch bei "Colitis ulcerosa" weiter unten) und einem Durchbruch, also ein akuter Bauch, entwickeln. Auch ein Amöbenabszess ist möglich.
Symptome: Zwischen Infektion und Symptomen liegen eine bis vier Wochen. Es treten dann mit Schleim und Blut versetzte Durchfälle auf, die Ärzte mitunter als himbeergeleeartig beschreiben. Dazu kommen Bauchschmerzen, mitunter auch Fieber.
Diagnose: Der Erreger lässt sich mikroskopisch bei der Stuhluntersuchung oder in einer Gewebeprobe aus dem Darm nachweisen. Darüber hinaus ist die Bestimmung des Erreger-Antigens möglich. Mittels Nachweises dieses Erbmaterials kann die krankmachende Variante "histolytica" am sichersten erkannt werden. Je nach Verlauf kommen auch Blutuntersuchungen und Stuhlanalysen auf andere Erreger in Betracht.
Therapie: Wirksam ist zum Beispiel der Arzneistoff Metronidazol. Ergänzend kann ein sogenanntes Kontaktamöbizid sinnvoll sein, um den Erreger vollständig auszuschalten. Ein Kontaktamöbizid ist ein Antibiotikum, welches nach der Einnahme nur im Darm wirkt. Der Therapieerfolg wird durch Stuhluntersuchungen überprüft. - Cytomegalie-Kolitis: Das Cytomegalie-Virus (CMV) gehört zu den Herpes-Viren. Die CMV-Kolitis zählt zu den häufigsten opportunistischen Infektionen im Verdauungstrakt bei Aids-Patienten. Opportunistische Infektion bedeutet, dass Erreger bei Immunschwäche leichteres Spiel haben und es dann zu Infektionen kommt, die bei guter Immunabwehr nicht oder nur sehr selten auftreten. Die CMV-Kolitis kann sich grundsätzlich bei jeder maßgeblichen Abwehrschwäche entwickeln, zum Beispiel auch bei einer das Immunsystem unterdrückenden Therapie oder einer Chemotherapie. Bei einer CMV-Kolitis bildet sich eine geschwürige Dickdarmentzündung. Die Darmwand kann sich durch die entzündliche Schwellung verdicken. Auch eine Blinddarmentzündung kann auftreten. Außerdem schwellen meist Lymphknoten im Bauch an.
Symptome: Bauchschmerzen, Fieber, blutige Durchfälle. Es handelt sich meist um ein schweres Krankheitsbild. Im Rahmen der Aids-Erkrankung sind weitere Symptome möglich.
Diagnose: Blutuntersuchungen auf Erregermaterial und feingeweblich untersuchte Gewebeproben (Immunhistochemie), die bei einer Koloskopie gewonnen werden, sind wegweisend. Bei der Spiegelung selbst zeigt sich eine Darmentzündung mit Geschwüren.
Therapie: Wirksam sind Anti-Virus-Medikamente, meist auch in Kombination mit einem Antikörperpräparat, einem Hyperimmunglobulin. - Darmentzündung infolge Antibiotika-Therapie, pseudomembranöse Kolitis, Clostridium difficile: Eine nachhaltige Behandlung mit Antibiotika kann die natürliche Vielfalt (Flora) der Darmbakterien angreifen. Davon profitiert häufig ein Keim namens Clostridium difficile, der eigentlich bei Erwachsenen nur sehr selten im Darm anzutreffen ist. Bei Krankenhaus-Patienten, die mit Antibiotika behandelt wurden, steigt die Keimbesiedlung schon auf bis zu dreißig Prozent. Der Erreger zählt daher zur "Krankenhaus-Flora". Falls es ihm gelingt, sich im menschlichen Darm zu vermehren, kann er auch eine Darmentzündung verursachen. Bei besonders aktiven Bakterien droht ein schweres Krankheitsbild. Es wird durch Clostridiengifte, die Toxine A und B, ausgelöst. Toxin A steigert die Ausscheidung von Körpersalzen und Wasser, Toxin B attackiert die Darmwand und zerstört die Darmschleimhaut. In der Folge kommt es zu starken, wässrigen Durchfällen. Vor allem im Bereich des Enddarms bilden sich großflächige Wundauflagerungen, sogenannte Pseudomembranen. Die Darmwand ist stark geschwollen.
Symptome: Schon zu Beginn der Antibiotikatherapie, manchmal aber auch erst einige Wochen später, treten die ersten Beschwerden auf: Bauchschmerzen und Durchfall. Verstärkte wässrige Durchfälle, die mit Blut oder Schleim versetzt sind und mit Bauchkrämpfen, Übelkeit und Erbrechen einhergehen, können den Übergang in eine pseudomembranöse Kolitis anzeigen. Der Flüssigkeitsverlust kann bedrohlich sein, ebenso Komplikationen wie Darmdurchbruch und Bauchfellentzündung.
Diagnose: Praktisch jedes Antibiotikum kann eine Darmentzündung auslösen. Besonders bekannt dafür sind aber solche wie Clindamycin, Ampicillin und die Cephalosporine. Neben einem "verdächtigen" Medikament weisen auch die klinischen Befunde auf die Diagnose hin: die Symptome und – bei der körperlichen Untersuchung – ein deutlich druckschmerzhafter linker Unterbauch. Auch Zeichen des Flüssigkeitsverlusts wie trockene, schlaffe Haut und Kreislaufschwäche passen zum Krankheitsbild. Die Ultraschalluntersuchung des Darmes lässt eine durch die Entzündung geschwollene, verdickte Darmwand erkennen.
Bei Verdacht auf eine jegliche Darmentzündung wird das Verdauungsorgan in der Regel auch endoskopisch untersucht. Dabei sieht der Arzt bei einer beliebigen Kolitis eine entzündlich veränderte Schleimhaut, auf der sich eventuell kleinere Geschwüre gebildet haben. Eine pseudomembranöse Kolitis kennzeichnen massive, blutige entzündliche Auflagerungen. Auch Gewebebiopsien spiegeln die starke Entzündung wider. In Stuhlproben finden sich die Clostridien-Gifte. Erst drei negative Stuhltests schließen die Infektion aus.
Therapie: Als ersten Schritt setzt der Arzt das verantwortliche Antibiotikum ab. Insbesondere bei schweren Verlaufsformen (Meldepflicht) wie der pseudomembranösen Kolitis müssen die Flüssigkeits- und Salzverluste ausgeglichen werden: in der Regel in der Klinik. Als Arzneimittel gegen Clostridien kommen zum Beispiel Metronidazol und Vancomycin zum Einsatz. Es gibt aber auch Bakterien, die nicht darauf ansprechen (Resistenz). Dann suchen die Ärzte nach Alternativen. Nach Abklingen der Erkrankung und erfolgreichem Nahrungsaufbau können Joghurt und Hefepräparate dazu beitragen, die physiologische Darmflora zu stärken und das Rückfallrisiko zu verringern.
Ultraschall des Bauches: Auch bei Verdacht auf eine Darmentzündung oft aufschlussreich
© Thinkstock/Hemera
Chronisch entzündliche Darmerkrankungen: Morbus Crohn, Colitis ulcerosa
Manche Darmentzündungen verlaufen chronisch, häufig auch in Schüben: beschwerdefreie Zeiten wechseln sich mit mehr oder weniger beschwerlichen Krankheitsphasen ab. Die beiden wichtigsten Krankheitsbilder hier: Morbus Crohn (Crohn-Krankheit) und Colitis ulcerosa (Cu).
Am häufigsten erkranken junge Menschen im dritten Lebensjahrzehnt. Die eigentliche Ursache ist bei beiden Darmerkrankungen unbekannt. Unter anderem spielen wohl Umweltfaktoren und Veranlagung eine Rolle. Inzwischen wurden vielfach Gene identifiziert, die ein erhöhtes Risiko mit sich bringen, an Crohn oder Cu zu erkranken.
Den Auftakt bildet eine Fehlregulation im Magen-Darmtrakt: eine Barrierestörung der Schleimhaut. Sie macht den Darm anfälliger für schädliche Einflüsse. In der Folge kommt es zu einer chronischen Entzündung, die jedoch bei Crohn und Cu unterschiedlich verläuft. Mitunter ist eine Magen-Darminfektion (infektiöse Gastroenteritis) vorausgegangen. Zigarettenrauchen beeinflusst beide Erkrankungen gegensätzlich: Während das Cu-Risiko sinkt, steigt das Crohn-Risiko.
- Morbus Crohn: Die Crohn-Krankheit kann sich auf den gesamten Verdauungstrakt erstrecken – vom Mund bis zum After. Während bei dem einen Betroffenen der Dünndarm und / oder Magen erkrankt, ist es beim anderen der Dickdarm (Kolitis). Alle Wandschichten der erkrankten "Hohlorgane" im Verdauungstrakt werden erfasst.
Typisch für die Crohn-Krankheit ist das Nebeneinander gesunder und kranker Abschnitte. Ein Drittel der Betroffenen hat erhebliche Probleme im Anorektalbereich, meist aufgrund von Fisteln, Abszessen (mehr dazu im Kapitel "Ursachen im Analbereich") oder einer Einengung (Stenose) des Analkanals.
Die Fisteln können sich zur Haut oder benachbarten Organen wie Scheide und Blase hin öffnen. Wenn sie erstmals auftreten, ist das zumindest ein Verdachtsmoment für eine Crohn-Krankheit.
Bei den meisten Patienten konzentriert sich die Entzündung auf das Dünndarmende am Übergang zum Dickdarm beziehungsweise Blinddarm. Das ist das sogenannte terminale Ileum, daher auch die Bezeichnung Ileitis terminalis Crohn.
Außerdem kann die Erkrankung andere Organe erfassen, etwa die Augen, Gelenke, Haut oder Gallengänge in der Leber. Die chronische Entzündung im Körper wie auch mögliche chronische, wenn auch oft unterschwellige Blutverluste können unter anderem eine Blutarmut auslösen. Dazu kann auch ein entstehender Nährstoff- und Vitaminmangel beitragen.
Symptome: Leitsymptome sind Durchfälle und krampfartige Bauchmerzen. Patienten mit Crohn-Veränderungen im Analbereich leiden oft unter Fisteln oder Abszessen. Dabei kann Blut am After oder im Stuhl erscheinen. Zugleich liegen nicht selten Hämorriden vor, was die Diagnose erschweren kann, da die Symptome ähnlich sind.
Bei höchstens einem Prozent der Erkrankten kommen massive Blutungen aus dem Darm vor. Ansonsten treten blutige Durchfälle vergleichsweise selten auf. Häufiger entwickeln sich Darmverschlüsse durch Darmverengungen. Auch Abszesse sind möglich. Bei der Ileitis terminalis stehen kolikartige Schmerzen im rechten Unterbauch im Vordergrund.
Zusammen mit dem oftmals begleitenden Fieber und einer eventuell tastbaren Schwellung lässt dies mitunter eine Blinddarmentzündung vermuten. Auch andere Organe können miterkranken. Die Augen können unangenehm entzündet und gerötet sein (vgl. Beiträge Sehstörungen und Rotes Auge (hier: Abschnitte Iritis / Uveitis)). Mögliche Begleitsymptome außerdem: Gelenkschmerzen und -schwellungen durch eine Gelenkentzündung (Arthritis), Kreuzschmerzen, Gewichtsverlust.
Diagnose: Siehe dazu die allgemeinen Informationen im Kapitel "Diagnose, Krebsfrüherkennung". Bei der Darmspiegelung zeigen sich unter anderem landkartenartig angeordnete Geschwüre und stippchenartige Blutungen auf der Schleimhaut. Auch in Röntgenaufnahmen mit Kontrastmittel oder weiteren bildgebenden Untersuchungen – von der Sonografie der Bauchorgane über eine spezielle Form der Endoskopie (Videokapselendoskopie), eine Magnetresonanztomografie oder eine Computertomografie des Dünndarms – lassen sich krankhafte Veränderungen der Darmwand nachvollziehen.
Blutanalysen können ergänzende Informationen liefern. Feingeweblich untersuchte Gewebeproben aus verschiedenen Abschnitten des Verdauungstraktes (Stufenbiopsien) oder beispielsweise auch aus Fisteln sichern die Diagnose teilweise.
Andere miterkrankte Organe untersuchen jeweils zuständige Fachärzte. Verläuft eine als Crohn-Kolitis bewertete Darmentzündung sehr schwer oder spricht nicht auf die üblichen Medikamente an, wird der Arzt eine spezielle Darminfektion wie zum Beispiel durch das Bakterium Clostridium difficile oder das Cytomegalie-Virus (CMV, siehe jeweils weiter oben) ausschließen.
Therapie: Medikamente, die bei fortbestehenden Symptomen oder Erkrankungsschüben eingesetzt werden, sind entzündungshemmende Arzneistoffe. Diesbezüglich am bekanntesten ist Kortison. Zur Behandlung einer Crohn-Dickdarmentzündung bietet sich auch Sulfasalazin (hier: Mesalazin) an, ein entzündungshemmender Arzneistoff.
Außerdem kommen Medikamente wie Azathioprin oder Methotrexat zum Einsatz – indem sie das Kortison allmählich ablösen, das möglichst nur befristet angewandt werden soll. Sie können zum Beispiel bei ausgedehntem Befall des Dünndarms oder bei neu aufflammenden Beschwerden nach einer Kortisonbehandlung infrage kommen.
Weitere Möglichkeiten: verschiedene Biologicals (biotechnisch hergestellte Antikörper). Sie haben zum Beispiel ihren Platz bei "kortisonpflichtigen" Krankheitserscheinungen, die auf Kortison aber nicht ansprechen, etwa eine schwere Dickdarmentzündung im Schub oder ausgeprägte Analfisteln.
Mit allen diesen Optionen, teilweise auch in kombinierter Form, gelingt es heute meist, die Beschwerden unter Kontrolle zu bringen und die Häufigkeit von Komplikationen zu senken. Manche, doch längst nicht alle Patienten mit Crohn-Krankheit benötigen eine mehrjährige Therapie.
Der Arzt wird bei den Kontrolluntersuchungen auf mögliche Nebenwirkungen der Medikamente achten und die Behandlung bei Bedarf gegebenenfalls umstellen. Schwere Komplikationen wie massive Darmblutung, Darmverschluss durch einen narbig verengten entzündeten Darmabschnitt (Striktur oder Stenose) oder ein Darmdurchbruch machen eine Operation nötig.
Dabei wird versucht, möglichst sparsam und darmschonend vorzugehen. Bei kurzer Engstelle bietet sich zum Beispiel manchmal eine endoskopische Aufdehnung an. Wichtig: Die Verengung muss unbedingt ausreichend abgeklärt sein, um eine bösartige Veränderung auszuschließen.
Wichtig: Patienten mit Morbus Crohn sollten von Spezialisten in entsprechenden Zentren behandelt werden. Das gilt insbesondere auch für chirurgische Eingriffe. Und: Betroffene haben teilweise ein erhöhtes Risiko für Krebs (zum Beispiel Darmkrebs, falls der Dickdarm erkrankt ist). Daher raten Ärzte ab einer bestimmten Krankheitsdauer zu regelmäßigen Kontrolluntersuchungen (siehe weiter unten: Krebsfrüherkennung bei Colitis ulcerosa).
Ernährung bei Crohn-Krankheit: Eine spezielle Diät gibt es nicht. Die Ernährung hängt davon ab, wie akut die Erkrankung gerade ist. Wenn die Lage einigermaßen stabil ist, gilt die Regel: Erlaubt ist, was bekommt. Meistens läuft das auf eine leichte Vollkost, die auch genügend Ballaststoffe bietet, heraus. Trinknahrungen können helfen, Gewichtsverluste schneller wieder wettzumachen. Eine Laktose- beziehungsweise milchzuckerfreie Ernährung ohne Milch oder Milchprodukte (beziehungsweise mit laktosefrei aufbereiteten Produkten) ist bei Laktose-Unverträglichkeit sinnvoll. Rauchverzicht senkt bei der Crohn-Krankheit das Risiko eines erneuten Schubes. Während einer akuten Entzündungsphase hat sich eine ballaststoffarme Ernährung bewährt.
Falls vorübergehend eine künstliche Ernährung über die Blutbahn notwendig wurde, tastet man sich anschließend wieder Schritt für Schritt an die zuvor vertragene Kost heran. Ein Vitamin- oder Mineralstoffmangel wird durch entsprechende Präparate ausgeglichen. Auch einem Kalzium- und Vitamin-D-Mangel wird der Arzt gegensteuern. Besonders wichtig ist das bei einer Kortisontherapie, da sie das Osteoporoserisiko erhöht.
Weitere Informationen, auch zur Therapie, finden Sie im Ratgeber Morbus Crohn.
- Colitis ulcerosa (Cu): Im Gegensatz zu Morbus Crohn, der alle Schichten der Darmwand erfasst, ist bei der Cu hauptsächlich die Schleimhaut betroffen. Die Veränderungen breiten sich kontinuierlich und flächenhaft aus.
Es bilden sich Geschwüre, die mit Eiweißschlieren belegt sind, und Abszesse in den Schleimhautschluchten (Kryptenabzesse). Im weiteren Verlauf wird die Schleimhaut bis auf Reste mit polypenähnlichen Inseln zerstört. Im Extremfall verliert der Darm seine Kontur und wird gewissermaßen zu einem Rohr.
In dem verkümmerten, jedoch mit Entzündungszellen durchsetzten Gewebe können sich neue, veränderte Zellen bilden (sogenannte Dysplasien oder Neoplasien, abgekürzt IEN) siehe auch Abschnitt "Polypen" weiter oben). Sie können mit der Zeit in entartete Zellen übergehen.
Die Cu beginnt immer im Mastdarm und setzt sich nach oben fort. Entweder beschränkt sie sich dann auf den linksseitigen Dickdarm, oder sie befällt das gesamte Organ.
Wie bei der Crohn-Krankheit, aber doch seltener, können auch Organe wie die Augen, Gelenke einschließlich der kleinen Wirbelgelenke und die Haut erkranken. Entzündliche Veränderungen der Gallengänge in der Leber (sogenannte primär sklerosierende Cholangitis, PSC) kommen dagegen häufiger vor als bei Morbus Crohn.
Symptome: Leitsymptome sind schleimig-blutig Durchfälle und krampfartige Bauchschmerzen, vor allem vor dem Stuhlgang. Die Betroffenen verlieren an Gewicht. Erkrankte Kinder wachsen schlechter. Die Entzündung kann schubartig und fiebrig verlaufen, zwischendurch aber wieder zum Stillstand kommen. Andere Patienten haben ständig mehr oder weniger ausgeprägte Beschwerden.
Ein Schub kann durch körperliche oder psychische Belastungen ausgelöst werden. Als Komplikationen sind starke Darmblutungen, eine massive Entzündung mit Blutvergiftung, eine Darmüberblähung mit Gefahr des Durchbruchs und der Bauchfellentzündung – ein "toxisches Megakolon" – möglich. Dank der Behandlungsmöglichkeiten kommt das heute zum Glück nur noch selten vor.
Diagnose: Sie beruht auf den im Kapitel "Diagnose, Krebsfrüherkennung" beschriebenen und diese ergänzenden Möglichkeiten. Feingeweblich untersuchte Gewebeproben aus der Darmschleimhaut sind obligatorisch. Der Arzt entnimmt sie im Rahmen der Koloskopie, bei der er sehr gründlich sowohl den Mastdarm als auch das Endstück des Dünndarms (terminales Ileum) begutachtet.
Mithilfe der hochauflösenden Sonografie lässt sich die Darmwand beurteilen. Blutuntersuchungen lassen Entzündungszeichen und indirekt Hinweise auf eine begleitende Gallengangsentzündung erkennen. Auch im Stuhl lassen sich spezielle Entzündungsparameter bestimmen. Weitere Analysen dienen dem Ausschluss einer Darminfektion (infektiöse Kolitis, siehe oben).
Krebsfrüherkennung bei Cu: Bei Colitis-ulcerosa-Patienten steigt das Risiko für Darmkrebs mit der Dauer und Ausdehnung der Krankheit.
Daher empfehlen Experten den Patienten ab dem achten Jahr nach Auftreten der ersten Symptome eine Darmspiegelung zur Kontrolle. Bei Fehlen weiterer Besonderheiten und Risikofaktoren (niedriges Risiko), wie nachfolgend beschrieben, genügt es, die Koloskopien anschließend alle vier Jahre zu wiederholen.
Falls die Colitis ulcerosa mäßig stark ausgeprägt ist, sollten Darmspiegelungen alle zwei bis drei Jahre stattfinden. Ein dementsprechend mittelgradig erhöhtes Krebsriko liegt beispielsweise auch vor, wenn ein erstgradig Verwandter im Alter von über 50 Jahren an Darmkrebs erkrankte. Auch dann sollten Cu-Patienten sich alle zwei bis drei Jahre koloskopieren lassen.
Bei ausgedehnter Erkrankung, nachgewiesenen Krebsvorstufen in Gewebeproben aus dem Darm (sogenannte Dysplasien/IEN, siehe oben), bei Darmverengungen oder einer begleitenden chronischen Entzündung der kleinen Gallengänge in der Leber (PSC) oder wenn ein erstgradig Verwandter im Alter von unter 50 Jahren an Darmrebs erkrankte, sollten Patienten mit Colitis ulcerosa den Darm jährlich untersuchen lassen. Falls eine polypenartige Veränderung mit enthaltenen Zellveränderungen (Dysplasien/IEN) komplett abgetragen werden konnte und ansonsten kein weiteren Veränderungen dieser Art im Darm gefunden wurden, sollten ebenfalls jährliche Kontrollspiegelungen stattfinden (jeweils hohes Risiko).
Hinweis: Ausschlaggebend für die Planung der Kontrolluntersuchungen ist jeweils das Kriterium mit dem höheren Risiko.
Cu-Patienten mit einer PSC haben ein erhöhtes Risiko sowohl für Krebs in den Gallengängen der Leber als auch für Darmkrebs, sodass der Arzt beide Bereiche sorgfältig im Blick behalten wird. Auch nach weiträumiger Entfernung des Darms oder Anlage eines Pouches (siehe unten) wird der Arzt die Betroffenen regelmäßig überwachen.
Therapie: Bei mäßig ausgeprägter Krankheit ist die Behandlung mit 5-Aminosalicylsäure-Präparaten (5-ASA oder Mesalazin, das entsprechende Retardpräparat) angezeigt. Der Arzneistoff kann die Entzündung unterbinden und weiteren Schüben vorbeugen.
Er wird zur Langzeitbehandlung eingesetzt und ist auch in Form von Zäpfchen, Rektalschaum und Einläufen (Klysmen) zur örtlichen Behandlung einer Proktitis ulcerosa verfügbar. Bei schwereren Formen der Proktitis wird zusätzlich Kortison örtlich oder 5-ASA zum Einnehmen eingesetzt.
Die Kombination von Einläufen oder Schäumen und Einnahme von 5-ASA-Präparaten hat sich auch bei einer Colitis ulcerosa des linksseitigen Dickdarms (linksseitige Colitis ulcerosa) bewährt.Falls die Entzündung nicht auf die Therapie anspricht oder diese nicht vertragen wird, behandeln Ärzte mit Kortison innerlich, also zum Einnehmen.
Dieses Vorgehen wird auch bei ausgedehnterem Krankheitsbild im Darm praktiziert.
Nach Abklingen der Krankheitszeichen empfehlen Ärzte eine längere Erhaltungstherapie (etwa zwei Jahre) mit 5-ASA, wenn die Erkrankung gut darauf reagiert hat (Therapie zur Erhaltung der sogenannten Remission). Kortison wird nicht zur Langzeittherapie eingesetzt. Für einige Substanzen, insbesondere 5-ASA, ist belegt, dass sie das Risiko für Darmkrebs bei Colitis ulcerosa senken können. Eine gleichzeitige PSC wird mit Ursodesoxycholsäure behandelt. Dieses Mittel kann wiederum das Risiko für bösartige Krankheitsfolgen in den Gallengängen senken.
Wenn während der Langzeittherapie eine stärkere Behandlung notwendig ist, kommen 5-Aminosalicylsäurepräparate in höherer Dosierung, Biologicals in Form von Anti-TNF-Antikörpern oder Vedolizumab oder aber Thiopurine in Betracht.
Patienten mit einem schweren Krankheitsschub werden in der Klinik behandelt. Ärzte setzen hier wiederum Kortison ein. Infrage kommen ebenfalls Anti-TNF-Antikörper, außerdem sogenannte Calcineurininhibitoren wie Ciclosporin und das immununterdrückende Medikament Tacrolimus.
Zudem kann eine vorübergehende künstliche Ernährung über Sonden oder über die Blutbahn notwendig sein, um den Darm komplett zu entlasten. Bei Komplikationen wie schweren Blutungen oder dem "toxischen Megakolon" (siehe oben) ist eine Notfalloperation mit Anlage eines künstlichen Darmausgangs unvermeidlich.
Der Dickdarm wird dabei teilweise entfernt. Wenn die Lage sich wieder beruhigt hat, wird im zweiten Schritt der Mastdarm bis auf einen Restanteil weggenommen und eine Verbindung zwischen dem dabei verbliebenen Darmausgang und dem Dünndarm unter Einbau eines Dünndarmreservoirs, ein sogenannter Pouch, angelegt.
Die Operation heißt etwas umständlich "Proktokolektomie mit kontinenzerhaltender ilioanaler Pouchoperation (oder iliopouchanaler Anastomose)", da hierbei der Schließmuskel am Darmausgang und somit der natürliche Verschluss (die Kontinenz) erhalten bleibt. Sie lässt sich im Rahmen einer offenen Bauchoperation oder auch minimal invasiv, ähnlich wie eine Bauchspiegelung, durchführen.
Wann sonst noch eine OP bei Colitis ulcerosa? Außerhalb einer Notlage kann der Eingriff zur passenden Zeit (elektiv) stattfinden. Dies kommt infrage, wenn bei einem Patienten der gesamte Dickdarm betroffen ist, die medikamentöse Therapie jedoch nicht genügend greift, oder wenn eine Tendenz zur Krebsentwicklung besteht, zum Beispiel bei nachgewiesenen Zellveränderungen (Dysplasien/IEN), die sich nicht endoskopisch entfernen lassen, und wenn bereits Krebs feststellbar ist.
Prinzipiell gehen Ärzte davon aus, dass die Betroffenen nach Entfernung des Dickdarms geheilt sind. Dennoch sind nach der Operation wegen eines erhöhten Krebsrisikos am Pouchrand regelmäßige Kontrolluntersuchungen notwendig.
Ernährung: Eine Ernährungsberatung ist wichtig, um sich nicht aus Sorge vor möglichen Unverträglichkeiten zu einseitig zu ernähren und in eine Mangelsituation zu geraten. Bei Eisen-, Mineralstoff- oder Vitaminmangel wird der Arzt entsprechende Präparate verordnen. Ansonsten siehe oben bei Morbus Crohn.
Techniken der Stressbewältigung können dazu beitragen, Schüben vorzubeugen. Viele Betroffene fühlen sich durch den Erfahrungsaustausch in Selbsthilfegruppen im Umgang mit der Krankheit sicherer (im Internet: www.dccv.de; www.apotheken-umschau.de ist nicht verantwortlich und übernimmt keine Haftung für die Inhalte externer Internetseiten).
Ausführlicher informiert Sie der Ratgeber "Colitis ulcerosa".
Sonderfälle: Diversionskolitis, Pouchitis, Cuffitis
- Diversionkolitis: Darunter versteht man eine Entzündung in einem operativ ausgeschalteten Darmabschnitt unterhalb eines künstlichen Darmausgangs. "Diversion" bedeutet eigentlich Umleitung. nach Anlaga eines künstlichen Darmausgangs (Stoma) am Dünndarm (Ileostoma) oder Dickdarm (Kolostoma) wird der übrige Darmabschnitt unterhalb "geschont".
Dies ist entweder eine endgültige Therapie oder eine Zwischenlösung, um den erkrankten Bereich vorübergehend ruhigzustellen und Entzündungen schneller zum Abklingen zu bringen. Warum sich aber in dem ausgeschalteten Bereich, etwa dem Mastadrm- oder Rektumstumpf, manchmal eine Entzündung, eine sogenannte Diversionskolitis, entwickelt, ist noch ungeklärt.
Symptome: Oft fehlen Beschwerden. Manchmal können aber schon kurz nach der Operation oder erst später (bei definitivem Stoma) Symptome auftreten, etwa Austritt von Schleim und Blut aus dem künstlichen Darmausgang. Auch Bauchschmerzen, die in den Rücken oder Unterbauch ausstrahlen können, Blähungen und Völlegefühl sind mögliche Beschwerden.
Diagnose: Mittels Darmspiegelung oberhalb und unterhalb des Stomas lässt sich sowohl der ausgeschaltete als auch der arbeitende Darm begutachten. Der Arzt entnimmt dabei gegebenenfalls Gewebeproben für die feingewebliche Untersuchung.
Therapie: Falls möglich, macht der Chirurg die Umleitung zum passenden Zeitpunkt operativ wieder rückgängig. Damit klingt die Entzündung in der Regel von alleine ab. Andernfalls wird er bei Bedarf eine Behandlung mit 5-Aminosalicylsäure (5-ASA), Kortison und auch kurzkettigen Fettsäuren über Einläufe einleiten. Kurzkettige Fettsäuren fallen im gesunden Darm mit ausgeglichener Keimflora natürlicherweise beim Abbau von Stärke und Eiweiß an. Sie sind ein wichtiger Nährstoff für die Zellen der Darmschleimhaut. Unter anderem können sie bei einer Diversionskolitis im Darm vermindert sein, was neben fehlenden mechanischen Reizen offenbar einen Teil der Entzündung im stillgelegten Darmabschnitt ausmacht. - Pouchitis:Ein Pouch, wörtlich Beutel, ist ein vom Chirurg aus Darmschlingen aufgebautes Reservoir, das den entfernten Mastdarm gewissermaßen ersetzt. Er kann sich akut oder chronisch entzünden. Einen Pouch legen Chirurgen zum Beispiel an, wenn der gesamte Dickdarm zum Beispiel wegen einer schweren Entzündung bei einer Colitis ulcerosa oder einer Familären Polyposis (FAP, siehe Kapitel "Diagnose, Krebsfrüherkennung") entfernt werden musste.
Eine oft gewählte Konstruktion ist der ilioanale Pouch – eine Verbindung zwischen Dünndarm und After über ein beutelartiges Gewinde aus miteinander verbundenen Darmschlingen. Der erhaltene Anus sichert den Darmverschluss, die Kontinenz. Es gibt beim Pouchdesign zahlreiche Varianten. Die Entzündung im Pouch ist eine Langzeitkomplikation, die erst Monate nach der Operation auftritt.
Im Falle einer Vorerkrankung wie Colitis ulcerosa, bei der das Risiko einer Pouchentzündung etwas erhöht ist, wird vermutet, dass die Grunderkrankung selbst der Auslöser ist, obwohl die Betroffenen nach der Operation in der Regel als geheilt gelten. Daneben sind weitere Ursachen möglich, etwa eine Störung der bakteriellen Darmflora und Infektionen mit speziellen Erregern. Wenn eine Entzündung im Pouch länger als drei Monate besteht, gilt sie als chronisch.
Symptome bei Pouchitis: Schon beim normalen Pouch ist die Stuhlfrequenz erhöht. Im Vergleich dazu nehmen die Entleerungen bei Pouchitis noch zu. Es kommt also regelrecht zu Durchfällen, außerdem zu einem quälenden ständigen Stuhldrang, Schmerzen und Krämpfen bei den Entleerungen (Tenesmen) sowie Absonderung von Blut und Schleim. Auch Fieber kann auftreten. - Cuffitis: Ein Cuff ist die schmale, ringförmige Manschette von Enddarmschleimhaut oberhalb der Pouchnaht am After. Eine Entzündung hier (Cuffitis) tritt häufig schon kurze Zeit nach dem Eingriff auf. Dabei kann es ebenfalls bluten. Als Ursache gilt zurückgelassene, im Rahmen der Grundkrankheit Colitis ulcerosa entzündete Darmschleimhaut des Mastdarms. Infrage kommen eventuell auch örtliche Komplikationen durch technische Besonderheiten bei dem Eingriff oder bestimmte vorausgegangene Medikamentenbehandlungen.
Symptome: Die Beschwerden sind ähnlich wie bei Pouchitis, zusätzlich besteht oft Juckreiz im Analbereich.
Diagnose (Pouchitis, Cuffitis): Die Krankengeschichte des Patienten ist dem Arzt in der Regel bekannt. Hilfreich sind sodann die Angaben zu den Beschwerden, die sich auch anhand eines Fragebogens präzisieren lassen. Es folgen die Austastung des Darmausgangs und eine Darmspiegelung (Pouch-Endoskopie). Dabei begutachtet der Arzt die Schleimhaut des Pouches und / oder Cuffs optisch und entnimmt Gewebeproben (dieses Vorgehen gilt für Pouchitis und Cuffitis). Bei hartnäckiger Pouchitis kann auch eine bakteriologische Untersuchung von Stuhlproben notwendig sein. Besteht Verdacht auf ein Leck, eine Fistelöffnung oder einen Abszess, kommen weitere bildgebende Diagnoseschritte zum Einsatz.
Therapie (Pouchitis, Cuffitis): Eine akute Pouchitis lässt sich meistens mit bestimmten Antibiotika (Metronidazol, Ciprofloxazin) und sogenannten Probiotika behandeln. Das sind Präparate mit Kulturen von Milchsäurebakterien für den Darm. Letztere haben auch bei der chronischen Pouchitis ihren Platz. Manchmal setzt der Arzt 5-Aminosalicylsäure (5-ASA beziehungsweise Mesalazin, insbesondere auch bei Cuffitis) oder Kortison in örtlich anwendbarer Form ein. Bei schwerer Ausprägung der Pouchitis ist ein Medikament notwendig, welches das Immunsystem unterdrückt, zum Beisiel ein Calcineurininhibitor oder ein Bioological. Falls die medikamentöse Therapie überhaupt nicht greift, muss der entzündete Pouch entfernt und ein künstlicher Darmausgang angelegt werden.
Einstülpung (Invagination) des Darms
Überbewegliche Darmabschnitte können sich bei sehr starker Darmtätigkeit ineinander stülpen. Dabei können auch Darmblutungen auftreten. Dies kommt hauptsächlich bei Säuglingen und Kleinkindern vor.
Neben Blinddarmentzündungen sind Invaginationen des Dünndarms bei Säuglingen und Kleinkindern ein häufiger Grund für einen "akuten Bauch". Meist schiebt sich Dünndarm in den Anfang des Dickdarms. Auch bei einem sogenannten Meckel-Divertikel kann es dazu kommen. Bei Erwachsenen sind es andere Auslöser, zum Beispiel Dünndarmtumoren (mehr dazu jeweils weiter unten). Die Beschwerden zeigen bei ihnen aber eine größere Bandbreite, Blutungen spielen eher eine untergeordnete Rolle.
Symptome: Die kleinen Patienten entwickeln aus heiterem Himmel die Zeichen eines akuten Bauches: starke Bauchschmerzen (Koliken), Erbrechen, der Bauch ist angespannt. Im rechten Unterbauch kann eine walzenartige Verdickung tastbar sein. Eine "johannisbeergeleeartige" Darmblutung ist verdächtig auf einen fortgeschrittenen Verlauf – es besteht womöglich Lebensgefahr.
Diagnose und Therapie: Das Kind muss notfallmäßig in die Kinderklinik gebracht werden. Dort stellt der Arzt eine Verdachtsdiagnose aufgrund der Angaben der Eltern zur Entwicklung der Beschwerden des Kindes, einer raschen körperlichen Untersuchung und Sonografie. Der Kinderchirurg entscheidet jedoch ohne Zeitverlust über einen Notfalleingriff.
Meckel-Divertikel
Die Meckel-Divertikel genannte Ausstülpung des Dünndarmes ist ein Überbleibsel aus der Embryonalzeit. Solche angeborenen Divertikel können verschiedene Formen, auch mit einer Verbindung zum Nabel, haben. Beschwerden, etwa durch eine Entzündung, sind selten. Wenn das Divertikel versprengte Schleimhaut enthält, die Verdauungssäfte bildet, kann es zu Geschwüren und Blutungen kommen.
Ein Meckel-Divertikel liegt bei Kindern etwa einen halben Meter (bei Erwachsenen etwa 100 Zentimeter) vor der Mündungsstelle des Dünndarms in den unteren Dickdarmpol auf der rechten Körperseite, auch Zökum genannt (der eigentliche Blinddarm). Divertikel verursachen in erster Linie bei Kindern Beschwerden, in bis zu vier Prozent der Fälle kann es schwerwiegenden Symptomen wie einer Darmblutung kommen.
Im Erwachsenenalter kann die in der Regel dann symptomlose Anlage zum Beispiel bei einer Operation noch auffindbar sein.
Symptome: Ein symptomloses Meckel-Divertikel kann als Zufallsbefund anlässlich einer Darmuntersuchung oder bei einem Eingriff, etwa einer Blinddarmoperation, entdeckt werden. Typische Beschwerden bei Kindern sind Bauchschmerzen,meist in der Nabelgegend oder im rechten (Unter-)bauch, eventuell auch Übelkeit und Brechreiz. Die Beschwerden können zum Beispiel von einem Geschwür im Divertikel ausgehen, das durch versprengtes Drüsengewebe vom Typ Magen oder Bauchspeicheldrüse entstanden ist. Seltene, womöglich lebensbedrohliche Komplikation hier: ein Durchbruch. Manchmal treten ausgeprägte Darmblutungem auf, die auch spontan wieder zum Stillstand kommen können. Schließlich kann das Divertikel zur Folge haben, dass sich Darm ineinanderstülpt (Invagination, siehe oben). Dabei kann ein Darmverschluss entstehen (Notfälle: "akuter Bauch").
Diagnose: Der Arzt tastet den Bauch ab, untersucht ihn mit Ultraschall, überprüft das Blut und veranlasst gegebenenfalls eine Computertomografie oder, je nachdem, wie akut die Sitation ist, eine spezielle Darmdarstellung oder eine szintigrafische Untersuchung, um zum Beispiel die ortsuntypische Schleimhaut nachzuweisen. Zu den Verdachtsdiagnosen gehört auch eine Binddarmentzündung.
Therapie: Kann der Arzt bei der (Notfall-) Laparoskopie oder Bauchoperation die Diagnose eines Meckel-Divertikels als Ursache der Beschwerden / der Blutung stellen, wird er das Gebilde entfernen (Divertikulektomie). Gegebenenfalls benötigt das Kind eine Bluttransfusion.
Dünndarmtumoren
Geschwülste kommen im Dünndarm deutlich seltener vor als im Dickdarm. Die Tumoren sind häufiger gut- als bösartig. Beschwerden bereiten sie meist erst ab einer bestimmten Größe.
Wie es zu Dünndarmtumoren kommen kann, ist noch weitgehend unklar. Ausnahmen: erbliche Polypen-Erkrankungen (mehr dazu im Kapitel "Diagnose, Krebsfrüherkennung") und Morbus Crohn, der mit einem erhöhten Krebsrisiko, unter anderem für Dünndarmkrebs, einhergeht. Zu den gutartigen Dünndarmtumoren gehören unter anderem die polypenartigen Adenome (siehe Abschnitt "Polypen" weiter oben), die in der Schleimhaut wachsen.
Doch können auch die anderen Darmgewebe – Muskulatur der Darmwand, Fett- und Bindegewebe, Nerven, Lymphgewebe und Gefäße – gutatige wie bösartige Tumoren hervorbringen. Die sogenannten seltenen gastrointestinalen Stromatumoren (GIST) sind bösartige Gebilde, die sich aus bestimmten Darmzellen entwickeln. Zum Teil liegen genetische Veränderungen vor, beispielsweise im Gen des sogenannten Tyrosinkinase-Rezeptors KIT. GIST-Tumoren können nicht nur im Dünndarm, sondern häufiger noch im Magen, gelegentlich auch im Dickdarm wachsen. Ähnlich verhält es sich bei Tumoren namens Karzinoide oder neuroendokrine Tumoren: Außer in den genannten Organen können diese Geschwülste zum Beispiel auch in der Bauchspeicheldrüse oder im Enddarm sitzen. Ein kleiner Teil der Karzinoide setzt bestimmte Hormone frei, was entsprechende Beschwerden zur Folge hat (siehe nachfolgend).
Symptome: Im Vordergrund stehen Schmerzen im Bauch, mitunter vor allem im mittleren Bauch, Übelkeit, Erbechen, Gewichtsverlust und Blut aus dem Darm. Ab einer bestimmten Größe kann die Geschwulst den Darm verlegen, sodass es zum Darmverschluss kommt.
Karzinoide / neuroendokrine Tumoren können unter anderem Durchfälle, anfallsartige Hitzewallung, Rötungen im Gesicht und am Hals, Herzrasen, Magengeschwüre und Störungen des Zuckerstoffwechsels verursachen.
Diagnose: Richtungweisend ist mitunter schon die Art der Beschwerden des Patienten. Die körperliche Untersuchung durch den Arzt und verschiedene apparative Maßnahmen, die er veranlasst, können die Diagnose sichern: Ultraschalluntersuchungen des Bauches, eine Spiegelung des oberen Verdauungstrakts, die Kontrastdarstellung des Dünndarms (auch als Computertomografie), sodann spezielle Formen der Magnetesonanztomografie und der Endoskopie wie Hydro-MRT und Videokapselendoskopie (dabei wird eine Kapsel mit eingebauter Minikamera verschluckt). Manchmal führt erst eine radiologische Gefäßdarstellung zum Ziel. Bei einem mutmaßlichen Karzinoid können unter anderem bestimmte Suchstests (Laboranalysen) und szintigrafische Untersuchungen Aufschluss geben.
Therapie: In erster Linie werden Dünndarmtumoren operativ behandelt. Im Einzelfall setzen Ärzte spezielle Medikamente ein. So zum Beispiel bei einem GIST mit nachgewiesener Veränderung des Tyrosinkinase-Gens KIT im Tumorgewebe sogenannte Tyrosinkinase-Inhibitoren, bei anderen bösartigen Formen eine Chemotherapie oder Medikamente, die in eine krankhafte Hormonbildung eingreifen.