Colitis ulcerosa: Ursachen, Symptome, Therapie
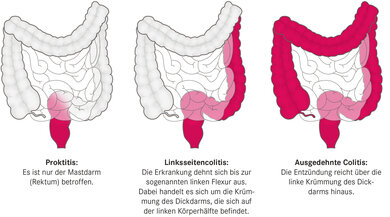
Schweregrade der Colitis ulcerosa: Proktitis (links), Linksseitencolitis (Mitte), ausgedehnte Colitis (rechts)
© W&B/Astrid Zacharias
Definition und Einteilung der Colitis ulcerosa
Die Colitis ulcerosa gehört wie Morbus Crohn zu den chronisch entzündlichen Darmkrankheiten und betrifft den Dickdarm. Die frühere Annahme, dass es sich dabei um eine klassische Autoimmunkrankheit handelt, gilt heute als überholt. In Deutschland sind schätzungsweise 150.000 Menschen an der Colitis ulcerosa erkrankt. Sie äußert sich meist zwischen dem 15. und 35. Lebensjahr zum ersten Mal und verläuft in Schüben. Prinzipiell kann die Krankheit in jedem Lebensalter auftreten – vom Kleinkind bis zum älteren Menschen.
Je nach Ausdehnung lässt sich die Darmkrankheit einteilen in:
• Proktitis: Es ist nur der Mastdarm (Rektum) betroffen.
• Linksseitencolitis: Die Erkrankung dehnt sich bis zur sogenannten linken Flexur aus. Dabei handelt es sich um die Krümmung des Dickdarms, die sich auf der linken Körperhälfte befindet.
• Ausgedehnte Colitis: Die Entzündung reicht über die linke Krümmung des Dickdarms hinaus.
Ursachen und Risiken: Wie entsteht eine Colitis ulcerosa?
Wie genau es zu einer Colitis ulcerosa kommt und was dabei im Darm passiert, ist immer noch nicht klar. Eine genetische Veranlagung und bestimmte Umweltfaktoren begünstigen sehr wahrscheinlich die Entstehung. Dazu könnten gehören:
• Über 200 sogenannte Risikogene, die einen Menschen anfälliger für die Darmkrankheit machen
• Verwandte ersten Grades, die an einer Colitis ulcerosa erkrankt sind
• Die häufige Gabe von Antibiotika im Kindesalter, da sie die Darmflora beeinflussen
• Bestandteile von Lebensmitteln, die zu Unverträglichkeiten und Immunreaktionen im Darm führen
• Magen-Darm-Infektionen
• Häufige Einnahme von Schmerzmitteln
• Dauerhafte Stressbelastung
Vor allem unser Dickdarm ist mit einer gigantischen Menge an Mikroorganismen besiedelt. Dabei handelt es sich in erster Linie um Bakterien, aber auch um Viren und Pilze. Zusammen bilden sie unsere Darmflora, auch Darm-Mikrobiom genannt. Die Keime erfüllen verschiedenste Aufgaben, zerlegen zum Beispiel Nahrungsbestandteile, bilden Botenstoffe, schützen die Darmschleimhaut und arbeiten mit unserem Immunsystem zusammen.
Gerät die Darmflora aus dem Gleichgewicht, kann dies vermutlich den ganzen Körper aus der Balance bringen und Krankheiten begünstigen. Studienergebnisse reichen von Übergewicht und Depression, bis hin zu Parkinson und Autoimmunkrankheiten. Auch bei Menschen mit Colitis ulcerosa ist die Zusammensetzung der Keimflora im Darm verändert. Es wird ein Ungleichgewicht in der Darmflora, eine sogenannte Dysbiose, beobachtet.
Das Darmimmunsystem
Rund 70 bis 80 Prozent unserer Immunzellen befinden sich in der Darmschleimhaut. Das macht durchaus Sinn: Denn jedes Mal, wenn wir etwas essen oder trinken, gelangen zahlreiche Stoffe in unseren Magen-Darm-Trakt: Fette, Eiweiße, Kohlenhydrate, Vitamine, Mineralstoffe, Spurenelemente, Ballaststoffe. Alles Bestandteile, die für uns wichtig sind. Aber über die Nahrung nehmen wir auch Giftstoffe, Pestizide, Mikroplastik, Viren, Bakterien, Pilze, Parasiten, Allergene, etc. auf.
Bevor etwas aus dem Darminneren in den Körper aufgenommen wird, muss das Darmimmunsystem daher prüfen, ob es schädlich oder nützlich ist. Das passiert in erster Linie im Dünndarm. Alles, was dort nicht verdaut wird, gelangt in den Dickdarm und wird dort entweder von den Darmbakterien verarbeitet und noch über die Darmschleimhaut aufgenommen oder mit dem Stuhl ausgeschieden. Auch hier spielt das Immunsystem den Wächter.
Schädliche Keime, zum Beispiel Durchfallerreger, wehrt das Immunsystem ab und bewirkt, dass diese rasch (unter anderem durch Erhöhung der Darmbewegungen) den Körper wieder verlassen. Dafür ist eine intakte Darmschleimhaut als Barriere zwischen Darminhalt und Körper unerlässlich.
Gestörte Darmbarriere
Bei Colitis ulcerosa scheint genau diese Darmbarriere und das Zusammenspiel zwischen der Darmflora und dem Immunsystem im Dickdarm gestört zu sein. Die oben genannten Umweltfaktoren oder Erreger könnten dazu beitragen, dass sich die Zusammensetzung der Darmflora ändert und die Darmbarriere gestört wird. Diese wird zum Teil durch Darmbakterien bestimmt, die in Form eines Mikrofilms der Schleimhaut aufliegen.
Keime und andere Stoffe aus dem Darminneren dringen dann durch die defekte Barriere in die Darmschleimhaut ein, was zu einer Aktivierung des Darmimmunsystems führen kann. Genveränderungen, welche die Immunantwort beeinträchtigen oder zu stark aktivieren, könnten zusätzlich zu einer fehlgesteuerten Immunreaktion führen. Das wiederum löst eine dauerhafte oder immer wiederkehrende Entzündung im Dickdarm aus.




