Stuhlinkontinenz: Ein Tabuthema, doch weit verbreitet?
(K)ein Tabuthema: Wer an einer Stuhlinkontinenz leidet, sollte sich ärztlich beraten lassen
© W&B/Martina Ibelherr
Was ist eine Stuhlinkontinenz?
Stuhlinkontinenz bedeutet: Flüssiger oder fester Stuhl geht unkontrolliert ab. Auch Gas mit oder ohne Stuhl entweicht dem Enddarm ungewollt.
Betroffene sollten sich nicht scheuen, ihre Ärztin oder ihren Arzt auf die Beschwerden anzusprechen. Stuhlinkontinenz kommt häufiger vor als man denkt. Es gibt keinen Grund, eine Stuhlinkontinenz zu verschweigen oder sich dafür zu schämen. Nur wer Hilfe sucht, dem kann geholfen werden – oft sogar sehr gut.
Wie viele Menschen genau mit einer Stuhlinkontinenz leben, ist nicht so leicht zu ermitteln. Studien nennen eine durchschnittliche Zahl um die sieben Prozent. Allerdings vermuten Fachleute, dass es eine hohe Dunkelziffer gibt. Unter älteren Menschen finden sich meist mehr Betroffene als unter jungen.
Typische Symptome einer Stuhlinkontinenz
Hauptmerkmal: Man kann den Stuhl und/oder Gase nicht mehr zurückhalten. Je nach Stuhlinkontinenzform bemerken Betroffene den Stuhldrang, müssen sich aber beeilen, um es rechtzeitig bis zur Toilette zu schaffen (verkürzte Warnperiode). Oder es ist ihnen nicht bewusst, dass der Mastdarm gefüllt und eine Entleerung nötig ist.
Je nach Schweregrad gehen nur Luft und gelegentlich kleine Mengen an Stuhl (Stuhlschmieren) unwillkürlich ab. Oder man kann weichen aber auch geformten Stuhl nicht zurückhalten.
Es gibt verschiedene Einteilungen. Grob unterscheidet man drei Schweregrade:
- 1. Grad: Unkontrollierter Abgang von Darmgasen und gelegentliches Stuhlschmieren bei Belastung.
- 2. Grad: Es ist nicht möglich, Darmgase und dünnen Stuhl zu halten.
- 3. Grad: Es kommt zu einem Kontrollverlust der Darmentleerung.Selbst das Zurückhalten von geformtem Stuhl ist nicht mehr möglich.
Wie funktioniert die Darmentleerung?
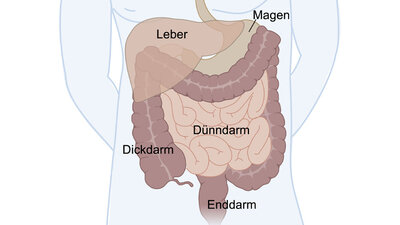
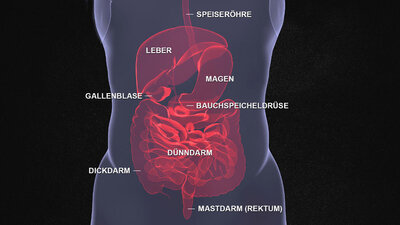
Der Stuhl sammelt sich im Enddarm, auch Mastdarm genannt. Er ist der letzte Abschnitt des Dickdarms, zu dem der Mastdarm sowie der Analkanal, die Hämorriden und der Schließmuskelapparat, bestehend aus einem inneren und einem äußeren Schließmuskel, gehören. Eingebettet ist der Enddarm und dessen Ausgang, der After, in die Beckenbodenmuskulatur, die nicht nur den Mastdarm, sondern alle Bauchorgane stützt. Der Schließmuskelapparat sorgt dafür, dass der After verschlossen bleibt. Die Hämorriden wirken als funktionelle Schwellkörper wie eine Art Polster und sind wichtig für die kontrollierte Stuhlentleerung.
Über Nervenbahnen wird das Gehirn über den Füllungszustand des Enddarms informiert. Ab einem gewissen Füllungsgrad signalisiert es uns, dass eine Darmentleerung ansteht. So lange eine Stuhlentleerung nicht gewünscht ist, können wir uns mit Hilfe des äußeren Schließmuskels die Entleerung „verkneifen“. Soll es zu einer Entleerung kommen, müssen sich der innere Schließmuskel und die Beckenbodenmuskulatur entspannen. Durch die Entspannung des äußeren Schließmuskels und das Zusammenziehen der inneren Beckenmuskulatur erfolgt dann die Darmentleerung.
Was kann eine Stuhlinkontinenz auslösen?
Die Fähigkeit, den Stuhl zu halten und kontrolliert abzusetzen, lässt im Alter nach. Denn es wird natürlicherweise schwieriger, den Schließmuskel ausreichend gespannt zu halten. Die Muskelmasse im Beckenboden- und Analbereich nimmt ebenfalls ab.
Meistens ist die Funktion der Schließmuskulatur (Sphincter ani) nach Geburten beeinträchtigt, bei denen es zu Schäden am Damm und der Schließmuskulatur gekommen ist (Dammriss). Diese kann auch durch einen notwendigen Dammschnitt in Mitleidenschaft gezogen werden. Oder die Beckenbodennerven (nervi pudendi) werden durch das Pressen während des Geburtsvorgangs so geschädigt, dass die Steuerung der Schließmuskulatur vorübergehend oder langfristig beeinträchtigt wird.
Seltener können Analfisteln, Analabszesse oder Tumore zu einer Stuhlinkontinenz führen. Auch Bestrahlungen im Beckenbereich wie bei Tumoren des Afters, der Prostata und der weiblichen Geschlechtsorgane können sich negativ auf die Stuhlhaltefunktion auswirken.
Narben und Veränderungen der anatomischen Verhältnisse, die nach Operationen im Afterbereich und des Mastdarms entstehen, können eine Stuhlinkontinenz nach sich ziehen.
Ist die Wahrnehmung am Darmausgang und im Mastdarm beeinträchtigt, spüren Betroffene den Drang zur Stuhlentleerung verspätet oder gar nicht mehr. Das kommt beispielsweise bei der Zuckerkrankheit (Diabetes mellitus) sowie nach schweren Geburten und ausgedehnten Operationen vor.
Die Darmentleerung wird durch unser Nervensystem gesteuert. Bei neurologischen Erkrankungen wie nach einem Schlaganfall, bei Multipler Sklerose, Demenz oder einer Querschnittslähmung kann dies gestört sein.
Eine Sonderform der Stuhlinkontinenz ist die sogenannte Überlaufinkontinenz. Diese entsteht als Folge einer schweren Verstopfung, wenn Stuhlmassen im Mastdarm festsitzen, die man nicht mehr entleeren kann. Dadurch entsteht eine Blockade, an der breiiger oder wässriger Stuhl unkontrolliert vorbeilaufen kann. Der Mastdarm wird massiv überdehnt. Das schränkt die Wahrnehmung hochgradig ein und es kommt zu ständigem Stuhlschmieren.
Eine Beckenbodenschwäche kann entstehen, wenn der Beckenboden zum Beispiel durch mehrfache Entbindungen oder auch langjährige Stuhlentleerungsstörungen überlastet ist.
Mögliche Folge einer ausgeprägten Beckenbodenschwäche (Beckenbodeninsuffizienz) ist der Mastdarmvorfall (Rektumprolaps), bei dem sich der Mastdarm aus dem After herausstülpt. Dadurch werden die Schließmuskeln deutlich überdehnt, was die Fähigkeit, den Stuhl zu halten und kontrolliert zu entleeren, hochgradig einschränken kann.
Auch Medikamente können eine Stuhlinkontinenz begünstigen, wenn sie die Stuhlkonsistenz verdünnen. Dazu gehören Abführmittel, Antidiabetika (Metformin), Nahrungsergänzungsmittel (Magnesium) und Parkinson-Medikamente. Betroffene sollten verordnete Arzneimittel aber nicht selbst absetzen, sondern ihre Ärztin oder ihren Arzt darauf ansprechen. Eventuell gibt es geeignete Alternativen.
Viele Menschen haben keine eingeschränkte Stuhlhaltefunktion, leiden aber trotzdem unter analem Nässen oder Stuhlschmieren. Ausgeprägte Hämorriden und anale Hautreizungen können hier die Ursache sein.
Diagnose: Wie wird eine Stuhlinkontinenz festgestellt?
Zu Beginn führt die Ärztin oder der Arzt ein ausführliches Gespräch mit der Patientin oder dem Patienten, erkundigt sich zum Beispiel nach früheren Operationen und bei Frauen insbesondere nach Entbindungen. Dann tastet die Ärztin oder der Arzt den Bauch und den Enddarm ab.
Wichtige Punkte, die beim Arzttermin zu klären sind:
- Häufigkeit des Stuhlgangs
- Konsistenz und Form des Stuhls
- Fähigkeit, den Stuhlgang zu verzögern
- Fähigkeit, zu unterscheiden, ob der Mastdarm mit Stuhl oder nur mit Luft gefüllt ist
- Gefühl der unvollständigen Darmentleerung
- Notwendigkeit mehrerer, kurz aufeinander folgender Stuhlgänge
Routinediagnostik
In der Enddarmspiegelung (Proktoskopie) wird durch ein Untersuchungsröhrchen die Anatomie des Afters und Analkanals beurteilt. Hierbei lassen sich etwaige vergrößerte Hämorriden nachweisen und gegebenenfalls durch einen ambulanten Eingriff behandeln. Eine spezielle Vorbereitung ist für die Proktoskopie nicht notwendig.
Auch die Spiegelung des gesamten Dickdarms (Koloskopie) und des Enddarms (Rektoskopie) gehört zur Basisdiagnostik der Stuhlinkontinenz. Bei der Darmspiegelung wird ein dünner Schlauch (Endoskop) in den After eingeführt und durch den Dickdarm bis zum Dünndarm vorgeschoben. Auf diese Weise lassen sich Tumore, Polypen, Divertikel und Darmentzündungen feststellen. Eine Darmspiegelung ist nur nach gründlicher Darmreinigung möglich.
Zusätzliche, spezielle Diagnoseverfahren
Bei der Endosonografie wird der Schließmuskel mittels Ultraschall untersucht. Während der Untersuchung wird eine dünne Sonde in den Analkanal und den Mastdarm eingeführt. Verletzungen des Schließmuskels, wie sie beispielsweise nach Entbindungen oder Operationen auftreten können, aber auch Analfisteln und Tumore, lassen sich so gut nachweisen.
Bei der Analsphinktermanometrie wird die Funktion des Schließmuskels geprüft. Durch Einführen einer kleinen Sonde in den Analkanal bestimmt die Ärztin oder der Arzt zunächst den unwillkürlichen Ruhedruck und dann den willkürlichen Kneifdruck. Dazu muss der Patient oder die Patientin den Schließmuskel anspannen.
Bei Verdacht auf Nahrungsmittelunverträglichkeiten ist gegebenenfalls eine weitere Abklärung notwendig.
Therapie: Was hilft bei Stuhlinkontinenz?
Diätetische Stuhlregulation
Fast allen Menschen mit Stuhlinkontinenz hilft es, die Konsistenz der Stuhlmasse sowie die Entleerungszeiten und -frequenzen zu optimieren. Jeder Betroffene weiß, dass die Beschwerden sehr wechselnd auftreten können. So gibt es Zeiten, in denen die Stuhlkontrolle nahezu uneingeschränkt ist, gefolgt von schlechten Phasen.
Je besser geformt die Stuhlmasse ist, desto besser ist die Depotfunktion des Mastdarms und es verbessern sich die Wahrnehmung und die Vorwarnzeit. Um eine kompakte Stuhlkonsistenz zu erreichen, hat sich vor allem der Einsatz von quellenden Zusatzstoffen wie Flohsamenschalen gut bewährt. Betroffene sollten sich zu diesem und möglichen weiteren Stoffen individuell in der ärztlichen Praxis beraten lassen.
Der Genuss von Kaffee ist für viele Menschen mit analen Inkontinenzbeschwerden ein großes Problem. Wenn möglich sollte auf Kaffee komplett verzichtet und stattdessen auf schwarzen oder grünen Tee umgestellt werden.
Beckenbodengymnastik
Das Beckenbodentraining ist bei Menschen mit Bindegewebsschwäche und bei Frauen, die mehrere Geburten hatten, sehr wirksam. Spezielle Übungen kräftigen vor allem den Analschließmuskel, wie dessen gezieltes Anspannen und Entspannen. Physiotherapeuten mit einer Spezialausbildung erklären, wie das genau funktioniert.
Um die Beckenbodenmuskeln zu stärken, eignet sich auch die elektrische Stimulation. Dabei werden Elektroden in Vagina oder den After platziert. Sie sorgen durch schwache elektrische Impulse für eine leichte Stimulation der Muskeln. Dadurch ziehen sich diese zusammen und entspannen sich wieder. Das erhöht die Muskelspannung.
Toilettentraining
Es hilft dabei, seine Toilettengewohnheiten zu erkennen und zu steuern. Toilettentraining beinhaltet beispielsweise das Einführen regelmäßiger Zeiten für den Toilettengang. Der Darm soll dadurch lernen, sich zum Beispiel morgens zu entleeren.
Biofeedback
Dabei lernt die Patientin oder der Patient die Schließmuskelspannung bewusst wahrzunehmen und zu steuern. Nach Platzieren einer Sonde im Analkanal spannt man den Schließmuskel an. Über ein Signal wird angezeigt, wenn ein bestimmter Kneifdruck erreicht ist. Um eine Verbesserung der Schließmuskelfunktion zu erreichen muss das Biofeedback-Training nach einem festgelegten Übungsplan durchgeführt werden.
Medikamente
Motilitätshemmer: Diese Arzneimittel verringern die Häufigkeit des Stuhlgangs, indem sie den Transport des Nahrungsbreis durch den Darm verlangsamen und die Darmbewegungen (Peristaltik) hemmen. Diese Medikamente müssen unter Umständen auch langfristig regelmäßig eingenommen werden. Betroffene sollten sich zur Einnahme sowie möglichen Neben- und Wechselwirkungen ärztlich beraten lassen.
Weitere Hilfsmittel
Es gibt Analtampons unterschiedlicher Form und Größe, die vom Betroffenen selbst eingeführt werden und durch die Verlegung des Analkanals eine Ablaufbarriere bilden, die den Stuhlverlust verhindern können.
Lässt sich letztendlich die Kontrolle des Mastdarms nicht zufriedenstellend erreichen, ist eine programmierte Darmentleerung mit regelmäßigen Einläufen (Wasserklistieren) eine gute Methode, um wieder Sicherheit im Alltag zu gewinnen. Ob diese Möglichkeit individuell geeignet ist und was es zu beachten gibt, besprechen Betroffene am besten mit ihrer behandelnden Ärztin oder ihrem Arzt.
Verstopfung behandeln
Sollte die Ursache für die Stuhlinkontinenz tatsächlich in einem Stuhlverhalt bestehen, ist unbedingt die Entleerung des Mastdarms erforderlich. Da sich diese in der Regel nicht mehr selbstständig einstellt, kommen hier – nach Rücksprache mit den behandelnden Ärztinnen und Ärzten - Klistiere aus der Apotheke zum Einsatz. Oft ist auch eine ärztliche Ausräumung des Mastdarms erforderlich. Nach Entleerung des Mastdarms müssen Betroffene Vorgaben ihrer Ärzte zur Ernährung und zur Einnahme von Abführmitteln beachten.
Operationen
Bei frischen Verletzungen der Schließmuskulatur ist eine zeitnahe operative Korrektur die beste Methode, eine anhaltende Funktionseinschränkung des Schließmuskels zu verhindern. Leider wird ein Teil der Geburtsverletzungen erst im Alter bemerkt. Dann sind die Ergebnisse der operativen Schließmuskelkorrektur meist nicht mehr zufriedenstellend.
Deswegen sind Spezialisten in den letzten Jahren dazu übergegangen, die Schließmuskelfunktion durch eine elektrische Stimulation der zuführenden Nerven zu verbessern (Sakralnervenstimulation). Die noch intakten Nervenenden des Schließmuskels werden dabei mit einem kleinen Schrittmacher über die untere Wirbelsäule stimuliert. Der Schrittmacher wird dazu in das Gesäß implantiert. Er reizt die jeweiligen Nerven durch leichte elektrische Impulse. Dadurch verbessert sich auch die Koordination zwischen Gehirn, Beckenboden, Darm und Schließmuskeln.
Prolaps-Operationen: Bei einem Vorfall des Mastdarms (Rektumprolaps) gibt es verschiedene chirurgische Verfahren, die den vorfallenden Darmabschnitt wieder im Becken fixieren können. Die Möglichkeiten reichen von Eingriffen vom After aus bis zu Operationen, die über die Bauchdecke durchgeführt werden. Hierzu bedarf es einer erfahrenen Chirurgin oder eines erfahrenen Chirurgen, die mit den Betroffenen die optimale Vorgehensweise festlegen.
In Fällen von schwerer Inkontinenz, bei denen alle Maßnahmen ausgeschöpft sind, bleibt manchmal nur die Anlage eines künstlichen Darmausgangs an der Bauchdecke (Kolostomie). Die Stuhlentleerung erfolgt dann in ein Beutelsystem. Betroffene stehen diesem Eingriff oft mit großen Ängsten und Vorbehalten gegenüber. Jedoch ermöglicht er häufig wieder die Teilhabe am Leben.

© W&B/Privat
Beratender Experte
Dr. med. Tobias Grundei ist Facharzt für Chirurgie mit Zusatzbezeichnung Proktologie (Enddarm-Erkrankungen). Nach Studium und Promotion an der Ludwig-Maximilian-Universität München absolvierte er seine Ausbildung zum Allgemeinchirurgen an der Chirurgischen Klinik des Klinikum recht der Isar der Technischen Universität München sowie in der Chirurgischen Klinik Seefeld, Oberbayern. Die Weiterbildung Proktologie erfolgte im Klinikum München Neuperlach in der Abteilung für Rektumchirurgie. Er war 2005 Mitbegründer des Enddarmzentrums München-Bavaria. Dort ist er als spezialisierter Koloproktologe tätig (Endoskopie, ambulante und stationäre Operationen).
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten