Multiple Sklerose (MS): Ursachen, Symptome, Verlauf, Behandlung
Was ist Multiple Sklerose, was sind die Ursachen?
Fallbeispiel: Eine 28-jährige Studentin bemerkt seit drei Tagen eine zunehmende Sehstörung auf einem Auge. Sie hat das Gefühl durch eine Milchglasscheibe zu blicken. Bald kann sie mit dem Auge nahezu nichts mehr erkennen. Zunächst sucht sie einen Augenarzt auf, der sie schon bald zum Neurologen weiterschickt. Dieser äußert nach einigen Untersuchungen den Verdacht auf eine Multiple Sklerose.
So oder ähnlich beginnt manchmal die Krankheitsgeschichte bei Multipler Sklerose. Sie ist eine der häufigsten neurologischen Erkrankungen im jungen Erwachsenenalter.
Bei der Multiplen Sklerose (MS, lateinisch multiplex = vielfach; griechisch skleros = hart) handelt es sich um eine chronisch-entzündliche Erkrankung des zentralen Nervensystems. Sie kann das Gehirn, das Rückenmark sowie die Sehnerven befallen. Vieles deutet daraufhin, dass es sich um eine Autoimmunkrankheit handelt.
Ursachen: Was führt zu Multipler Sklerose?
Trotz intensiver weltweiter Forschung ist die Ursache der MS bislang nicht eindeutig verstanden. Vieles spricht für eine Kombination aus begünstigenden Erbanlagen sowie Umwelteinflüssen, die zu einer Fehlreaktion des körpereigenen Immunsystems führt. Möglicherweise müssen mehrere Faktoren gleichzeitig vorliegen, damit die Erkrankung auftritt.
Ist Multiple Sklerose vererbbar?
MS ist keine "klassische Erbkrankheit", die von den Eltern an das Kind weitergegeben wird. Das Risiko für Kinder eines MS-erkrankten Elternteils auch eine MS zu bekommen ist im Vergleich zur allgemeinen Bevölkerung gering erhöht (circa 2 Prozent vs. 0,1 Prozent). Damit gibt es Hinweise, dass erbliche Faktoren die Entstehung einer MS begünstigen. So verteilt sich die Krankheit nicht gleichmäßig über alle Bevölkerungsgruppen und Länder, sondern kommt regional und in verschiedenen ethnischen Gruppen unterschiedlich häufig vor. In der medizinischen Praxis berichtet ungefähr jeder fünfte MS-Betroffene von blutsverwandten Angehörigen, die ebenfalls an Multipler Sklerose erkrankt waren oder sind. Die genetischen Ursachen dafür sind unklar. Erblich bedingte Merkmale weißer Blutkörperchen könnten zum Beispiel eine Rolle spielen.
Hat die Sonneneinstrahlung einen Einfluss?
Das Interesse am Thema Sonneneinstrahlung und MS entwickelte sich aus der Erkenntnis, dass das MS-Risiko mit höheren Breitengraden zunimmt. In Ländern mit hoher Sonneneinstrahlung wie Afrika und großen Teilen Asiens sind weniger Patienten betroffen als in weiter nördlich und südlich gelegenen Gebieten. Je stärker die Sonneneinstrahlung, desto besser kann der Körper normalerweise Vitamin D bilden. Je weniger Tageslicht die Menschen abbekommen, desto weniger Vitamin D stellt der Organismus tendenziell her.
Forscher und Forscherinnen nehmen an, dass die Weichen für eine spätere MS bereits in der Kindheit gestellt werden. Untersuchungen an Auswanderern aus Gebieten mit hohem MS-Risiko in Gebiete mit niedrigem MS-Risiko zeigten: Die Gefahr an einer MS zu erkranken, korreliert mit dem Alter bei der Auswanderung. Emigriert ein Mensch erst im Erwachsenenalter, behält er das Erkrankungsrisiko des verlassenen Landes. Wandert er schon als Kind aus, übernimmt er das Erkrankungsrisiko des neuen Ziellandes.
Für Vitamin D konnten experimentell zahlreiche immunmodulatorische und entzündungshemmende Effekte gezeigt werden. Die meisten MS-Patienten haben einen Vitamin D-Mangel, in einigen Fällen lag dieser bereits bei Geburt vor. Zusätzlich wurde gezeigt, dass höhere Vitamin-D-Spiegel mit einem niedrigeren Risiko, an einer MS zu erkranken, assoziiert sind. Auch könnten höhere Vitamin-D-Spiegel mit einer geringeren Krankheitsaktivität einhergehen. Dennoch ist es heute noch nicht klar, ob der veränderte Vitamin-D-Spiegel bei MS-Patienten Folge oder Ursache der Erkrankung ist. Auch sollte man mit der Sonneneinstrahlung vorsichtig umgehen: mit zunehmender Sonnenexposition steigt das Hautkrebsrisiko.
Welche Rolle spielt der Lebensstil?
Raucher erkranken 1,5mal häufiger an Multipler Sklerose als Nichtraucher. Zunehmend mehr rückt auch ein möglicher Zusammenhang zwischen Ernährung, Darmflora und Multipler Sklerose in den Fokus. In Laborversuchen stellten Wissenschaftler fest, dass die Darmflora an der Entstehung einer MS beteiligt sein könnte.
Der Einfluss von Infektionen
Ein eindeutiger "MS-Erreger" ließ sich bislang nicht identifizieren. Verschiedene Krankheitserreger (zum Beispiel Epstein-Barr-Virus, Herpes-Viren) stehen aber in Verdacht, eine Multiple Sklerose auslösen zu können. Womöglich "verwechselt" das Immunsystem fatalerweise körpereigenes Gewebe wie die Hüllschicht der Nervenfasern mit den Keimen – und attackiert es. Aber, wichtig zu wissen: MS ist keinesfalls eine ansteckende Erkrankung!
Typische Symptome einer Multiplen Sklerose
Die Symptome der MS können von Patient zu Patient ganz unterschiedlich sein. Mögliche Anzeichen sind zum Beispiel Empfindungsstörungen, Sehstörungen oder Lähmungen
Die Multiple Sklerose ist eine Erkrankung mit vielen Gesichtern. Die Entzündungen und der Abbau der Myelinscheiden können die verschiedensten Stellen des zentralen Nervensystems betreffen. Dabei gibt es weder ein typisches Symptom noch einen typischen Verlauf.
Statistisch am häufigsten kommt es als Erstsymptom der Multiplen Sklerose zu Empfindungsstörungen an Armen oder Beinen (30 bis 50 Prozent der Betroffenen).
Sehstörungen sind das zweithäufigste Symptom, welches insbesondere bei jungen Patienten auftritt, wenn sich die Krankheit erstmals zeigt (etwa 20 Prozent der Betroffenen).
Am Dritthäufigsten kommt es zu Beginn der Erkrankung zu Störungen der Muskelfunktion, welche sich als Kraftlosigkeit, Lähmungen oder erhöhte Muskelsteifigkeit zeigen können. Gleichzeitig kommen auch Koordinations- und Gleichgewichtsstörungen vor.
Zusätzlich können folgende Symptome auftreten:
- Blasenentleerungsstörungen (Drangblase, Harnverhalt, Harninkontinenz)
- Fatigue (abnorme Müdigkeit und Erschöpfung)
- undeutliche, verwaschene Sprache und andere Sprechstörungen
- Gangstörung unterschiedlichen Schweregrades aufgrund einer krampfhaften Erhöhung der Muskelspannung (Spastik)
- Kraftlosigkeit, Gefühlsstörungen insbesondere der Beine, Unsicherheiten beim Gehen und Stehen
- Sexuelle Störungen
- Darmentleerungsprobleme
- Unsicherheiten bei gezielten Bewegungen
- Psychische Erkrankungen
Verlaufsformen
Grundsätzlich gibt es bei Multipler Sklerose zwei Verlaufstypen: einen schubförmigen und einen chronisch-voranschreitenden (progredienten). Häufig geht ein anfangs schubweiser Verlauf später in einen chronisch-voranschreitenden Verlauf über (sekundär progredienter Verlauf). Es gibt aber auch den eher seltenen anfangs schon chronisch-voranschreitenden Verlauf (primär progredienter Verlauf) ohne Auftreten von erkennbaren Erkrankungsschüben.
Schubförmiger Verlauf
Bei über 80 Prozent der Patientinnen und Patienten beginnt die MS mit einem schubförmigen Verlauf. Ein Schub ist folgendermaßen definiert: Es bestehen neue Symptome über die Dauer von mindestens 24 Stunden, die nicht anderweitig erklärbar sind (zum Beispiel durch Fieber). Und seit dem Beginn des letzten Schubes sind mehr als 30 Tage vergangen.
Meistens finden sich keine eindeutig auslösenden Faktoren für einen Erkrankungsschub. Allerdings können seelische und körperliche Belastungen einen Schub begünstigen. Dazu zählen insbesondere Infektionen, psychischer Stress oder seelische Belastungssituationen.
Ein Schub kann einige Tage bis mehrere Wochen anhalten. Die Abstände zwischen zwei Schüben betragen Wochen oder auch viele Monate bis Jahre. Bei einem Schub mit kompletter Remission bilden sich die Symptome anschließend wieder ganz zurück. Im Gegensatz dazu verbleiben bei einem Schub mit unvollständiger Rückbildung (inkomplette Remission) Restsymptome – mit der Folge einer bleibenden Funktionsstörung. Dies ist häufig in späteren Krankheitsstadien der Fall.
Chronisch-voranschreitender (chronisch-progredienter) Verlauf
Man unterscheidet den seltenen von Beginn an voranschreitenden Verlauf (primär progredient) ohne Erkrankungsschübe. Daneben gibt es den häufigen sekundär progredienten Verlauf. Hier treten zunächst Erkrankungsschübe auf. Nach einer variablen Zeit kommt es zu einem langsamen, kontinuierlichen Fortschreiten der MS mit oder ohne zusätzlichen Schüben. Symptome und Beschwerden nehmen dabei allmählich zu.
Folgeerkrankungen und Lebenserwartung
Den Krankheitsverlauf individuell vorherzusagen, ist derzeit noch sehr schwierig. Allerdings konnten Ärztinnen und Ärzte Faktoren identifizieren, die mit einem eher günstigen Verlauf einhergehen: 1) Erstsymptom Sehnerventzündung oder Sensibilitätsstörungen 2) Beginn unter 40 Jahre 3) Schubförmige Verlaufsform 4) Wenige Schübe mit kompletter Rückbildung der Beschwerden 5) Weibliches Geschlecht
Als Faustregel gilt: Circa ein Drittel der MS-Patienten lebt ohne größere Behinderungen im Verlauf. Ein weiteres Drittel hat neurologische Beschwerden, die für Alltagstätigkeiten relevant sind, die sich aber zum Beispiel mit dem Beruf oft noch vereinen lassen. Bei einem weiteren Drittel führt die MS zu behindernden neurologischen Symptomen, die mit Berufsunfähigkeit und oft auch Pflegebedürftigkeit einhergehen können.
Ob sich Folgeerkrankungen einstellen oder nicht, hängt unter anderem von der ärztlichen Versorgung, dem Ansprechen auf die Behandlung, der Pflege, den Rehabilitationsmaßnahmen und der sozialmedizinischen Betreuung ab.
Die Lebenserwartung bei Multipler Sklerose ist heutzutage kaum noch verkürzt – insbesondere wenn keine höhergradigen Behinderungen vorliegen. Sollten schwerwiegende Komplikationen auftreten, liegt die Lebenserwartung statistisch betrachtet etwa sechs bis zehn Jahre unter der allgemeinen Lebenserwartung.
Diagnose: Multiple Sklerose erkennen
Die Symptome der MS können von Patient zu Patient ganz unterschiedlich sein. Mögliche Anzeichen sind zum Beispiel Empfindungsstörungen, Sehstörungen oder Lähmungen
Erster Ansprechpartner ist oft der Hausarzt oder die Hausärztin. Er oder sie wird bei Bedarf zum Spezialisten, üblicherweise zum Facharzt für Nervenheilkunde (Neurologe) überweisen.
Um die Beschwerden einordnen zu können, erfragt der Arzt zunächst ausführlich die Krankengeschichte (Anamnese). Er erfasst aktuelle und frühere Beschwerden, dokumentiert Vorerkrankungen und verschafft sich einen Überblick über eingenommene Medikamente, Allergien und Erkrankungen in der Familie.
Danach folgt eine eingehende neurologische Untersuchung. Der Arzt oder die Ärztin überprüft Beweglichkeit, Koordination, Gleichgewicht und Sinnesorgane.
Aus weiteren Untersuchungen wie Hirnaufnahmen und Nervenwasseruntersuchung (Genaueres dazu weiter unten) erhält der Arzt oft entscheidende Hinweise. Ganz wichtig ist der Ausschluss anderer möglicher Ursachen für die Beschwerden.
Blutuntersuchung
Bei Verdacht auf eine Multiple Sklerose ist der Nachweis bestimmter Laborwerte vor allem nötig, um andere Krankheiten als mögliche Ursache auszuschließen. Derzeit gibt es noch keinen Bluttest, der eine MS beweisen könnte. Übliche Blutparameter wie Blutbild, Leber- und Nierenwerte sowie Entzündungsmarker verändern sich durch eine Multiple Sklerose nicht.
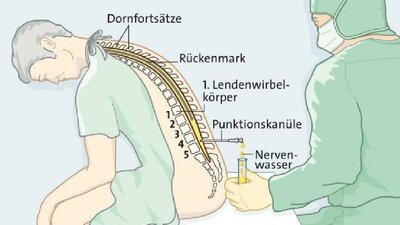
Liquordiagnostik: Untersuchung des Nervenwassers
Um Nervenwasser zu gewinnen, führt der Arzt oder die Ärztin zwischen dem zweiten und fünften Lendenwirbel eine dünne Hohlnadel ein (Lumbalpunktion). Er oder sie entnimmt etwas Nervenwasser (Liquor cerebrospinalis), das im Labor analysiert wird. Typischerweise finden sich vermehrt bestimmte Eiweißkörper darin (nervenwasserspezifische oligoklonale Banden). Die Anzahl der Entzündungszellen ist oft leicht erhöht.
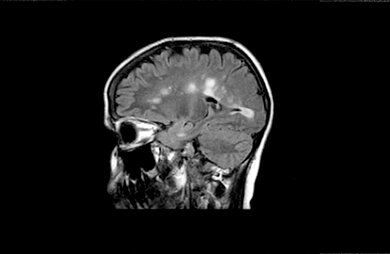
MRT-Bild eines Gehirns mit MS: Die hellgrauen Flecken sind Entzündungsherde
© Getty Images/Science Source/Living LLC
Bildgebende Untersuchungen: MRT
Mithilfe der Magnetresonanztomografie (MRT, Kernspintomografie) kann der Arzt Bilder des Gehirns anfertigen. Die MRT verwendet keine Röntgenstrahlen, sondern arbeitet mit starken Magnetfeldern. Die Patientin oder der Patient ist bei der Untersuchung also keinen Röntgenstrahlen ausgesetzt.
Auf den Hirnaufnahmen sind bei 85 Prozent der Patienten mit Multipler Sklerose bereits im Frühstadium Veränderungen feststellbar, die auf Entzündungsherde schließen lassen. In fortgeschrittenen Stadien ist das bei fast allen Patienten und Patientinnen der Fall. Bei manchen neurologischen Funktionsstörungen wird zusätzlich das Rückenmark untersucht.
Spezielle Nervenuntersuchungen
Die Leit- und damit Funktionsfähigkeit von Nervenbahnen kann mittels sogenannter evozierter Potenziale bestimmt werden. Vereinfacht gesagt stimuliert der Arzt dabei ein Sinnesorgan oder einen Nerv durch einen äußeren Reiz. Das löst im Gehirn ein Signal aus, das mit Elektroden messbar ist (elektrisches Potenzial). Bei etwa 75 Prozent der Patienten mit MS tritt diese Reizantwort verzögert auf, die Reaktionsstärke ist vermindert.
Mit visuell evozierten Potenzialen (VEP) misst der Arzt oder die Ärztin die Impulsleitung über den Sehnerv. Akustisch evozierte Potenziale (AEP) geben Hinweise auf Störungen im Hörnerv, des Kleinhirns sowie der zum Gehirn hinführenden Nervenbahnen. Durch somatosensibel evozierte Potenziale (SEP) lässt sich die Berührungsempfindlichkeit bestimmter Abschnitte des Körpers (typischerweise Hände und Füße) und deren Impulsleitung zum Gehirn bestimmen.
McDonald-Kriterien: Wann steht die Diagnose fest?
Für die Diagnose nutzen Ärztinenn und Ärzte die sogenannten McDonald-Kriterien (aktuelle Fassung 2017): Die Diagnose schubförmige Multiple Sklerose gilt demnach als gesichert, wenn die ärztliche Untersuchung eine räumliche und zeitliche Verteilung der Krankheitszeichen und Symptome ergibt. Dies kann unter anderem erfüllt sein, wenn sich ein zweiter Erkrankungsschub im Abstand von mindestens einem Monat ereignet und / oder sich in einer Kontroll-MRT-Untersuchung des Gehirns im Vergleich zur Voraufnahme ein oder mehr neue sogenannte Herde zeigen.
Im Einzelfall kann die Diagnose MS jedoch auch nach dem ersten Erkrankungsschub gestellt werden – wenn sich in der MRT-Untersuchung Zeichen von mindestens einem oder mehreren frischen und älteren Herden zeigen. Zusätzlich existieren weitere Konstellationen, bei denen der Arzt die Diagnose MS stellen kann.
Kriterien für die primär progrediente MS sind unter anderem: Die Krankheitszeichen schreiten über mindestens ein Jahr fort und es finden sich typische Herde.
Manchmal sind die Untersuchungsergebnisse zunächst mehrdeutig oder nicht alle Diagnose-Kriterien erfüllt. Dann kann sich die Sicherung der Diagnose hinziehen. Keinesfalls dürfen andere Krankheiten als mögliche Ursache der Symptome übersehen werden. Ergänzende Untersuchungen sind deshalb wichtig. So sollte beispielsweise ein Augenarzt das Auge und die Sehfunktion prüfen, falls der Verdacht auf eine Entzündung des Sehnervs besteht. Lassen sich die Symptome durch eine andere Erkrankung besser erklären, spricht das gegen die Diagnose MS.
Wichtig: Andere Ursachen ausschließen
Bevor die Diagnose Multiple Sklerose feststeht, müssen zahlreiche andere Krankheiten als Ursache ausgeschlossen werden, welche die Beschwerden ebenfalls erklären könnten: Neben infektiösen Erkrankungen (Syphilis, Borreliose, HIV) kommen andere entzündliche Prozesse infrage, wie Gefäßentzündungen oder Autoimmunerkrankungen des Bindegewebes (Kollagenosen). Auch entzündlich-demyelinisierende Erkrankungen wie zum Beispiel die Neuromyelitis optica oder die akute disseminierte Enzephalomyelitis (ADEM) sind zu bedenken, ebenso Stoffwechselkrankheiten und psychische Leiden.
Therapie: Wie behandelt man eine Multiple Sklerose?
Bei der Behandlung der Multiplen Sklerose kommen vor allem Medikamente zum Einsatz, die das Immunsystem beeinflussen. Daneben können zum Beispiel Physiotherapie, Ergotherapie und Logopädie hilfreich sein
Multiple Sklerose ist nicht heilbar, jedoch stehen mittlerweile mehrere Optionen zur Behandlung zur Verfügung. Ziel ist, die Krankheitsaktivität zu stoppen oder zumindest das Fortschreiten zu verlangsamen. Die Therapie sollte immer individuell auf den Patienten und den Krankheitsverlauf abgestimmt werden – in Zusammenarbeit mit einem spezialisierten erfahrenen Zentrum.
Behandlung des akuten Erkrankungsschubes (Schubtherapie)
Bei einem akuten Schub erhält der Patient oder die Patientin, in Abhängigkeit von Schwere, Verträglichkeit und Wirksamkeit, zeitlich begrenzt hochdosiert Kortisonpräparate (Kortikosteroide) als Infusion über die Vene oder alternativ zum Einnehmen. Sie sollen die Entzündungsreaktion eindämmen und Symptome rasch zum Abklingen bringen. Über diesen kurzen Zeitraum sind die Medikamente üblicherweise gut verträglich. Mögliche Nebenwirkungen sind beispielsweise Schlafstörungen, Stimmungsschwankungen und eine Erhöhung des Blutzuckers und Blutdrucks. Auch kann es zu Magenproblemen kommen. Die Patientin oder der Patient erhält deshalb meist vorbeugend Magenschutzpräparate.
Bilden sich die Symptome nicht zurück, wird die Therapie wiederholt, eventuell mit einer höheren Dosis. Eine Langzeitbehandlung mit Kortison ist nicht sinnvoll. Zum einen wäre sie nebenwirkungsreich, zum anderen beeinflusst sie den Krankheitsverlauf nicht.
Zeigt die Kortisontherapie keine Wirkung, kommt nach Rücksprache mit einem MS-Zentrum eine sogenannte Blutwäsche (Plasmapherese, alternativ Immunadsorption) als weitere Akuttherapie infrage. Dabei wird dem Patienten Blut entnommen, über spezielle Filter von verschiedenen Bestandteilen gereinigt und wieder zurückgeführt. Bei knapp 50 Prozent der Patienten bessern sich die Beschwerden durch diese Methode. Dieses Verfahren ist an spezialisierten Zentren möglich, aber ausschließlich für den schweren akuten Schub vorgesehen. In seltenen Fällen kommt es bei einer Blutwäsche zu schweren Herz-Kreislauf-Komplikationen.
Immuntherapie
Die Wirkprinzipien der immunmodulierenden Medikamente sind vielfältig. Ziel ist es, das fehlgeleitete Immunsystem wieder ins Lot zu bringen. Es ist mittlerweile bekannt, dass es bereits früh im Krankheitsverlauf zu Schäden am Nervensystem kommt. Deswegen ist eine konsequente Frühtherapie wichtig für einen langfristigen Therapieerfolg.
Immunmodulierende Mittel (Immuntherapeutika) können die MS zwar nicht heilen, aber ihren Verlauf langfristig beeinflussen und Schübe eindämmen. Welcher Wirkstoff zum Einsatz kommt, hängt vom potenziellen Nutzen, den Risiken, dem Alter der Patienten, dem Krankheitsverlauf und der individuellen Verträglichkeit gegenüber dem Mittel ab.
Wer eine Therapie beginnt oder von einem Medikament auf ein anderes umgestellt wird, muss kontinuierlich überwacht werden. Hierzu gehört die gründliche neurologische Untersuchung (wie im Abschnitt Diagnose beschrieben) sowie die regelmäßige MRT-Untersuchung des Gehirns.
Die verfügbaren Immuntherapeutika wirken verschieden stark und reduzieren die Schübe in unterschiedlichem Ausmaß.
Je nach Krankheitsverlauf können auch Therapien für den hochaktiven Verlauf von Beginn an notwendig und sinnvoll sein.
Die Ärzte-Leitlinie der Deutschen Gesellschaft für Neurologie zur MS unterteilt die Medikamente in drei verschiedene Wirksamkeitskategorien. Eine solche Einteilung ist allerdings umstritten, da die Behandlung eines MS-Patienten und die Auswahl des Medikaments sehr individuell erfolgen sollte.
Hier finden Sie einige Wirkstoffe im Überblick:
Interferon-beta-Präparate
Sogenannte Interferon-beta-Präparate sind bereits seit über 20 Jahren für die Basis-Therapie der Multiplen Sklerose zugelassen. Interferon beta wird entweder mithilfe von Bakterien (IFN-b 1b) oder Säugetierzellen (IFN-b 1a) gentechnisch hergestellt. Seit einigen Jahren gibt es auch ein pegyliertes Interferon. Dabei hängen kettenförmige Strukturen am Interferon, die es ermöglichen, das Interferon bei gleicher Wirksamkeit seltener anzuwenden.
Interferon kommt auch natürlicherweise im Körper vor. Es handelt sich um einen Botenstoff, der zwischen Zellen vermittelt. Seine Wirkungen macht man sich bei der Therapie mit Interferon-beta-Präparaten zunutze: Das zugeführte Interferon soll beispielsweise die Zahl der aktiven Entzündungszellen senken. Außerdem sollen diese Zellen davon abgehalten werden, in das zentrale Nervensystem einzudringen.
Die Interferone werden unter die Haut oder in die Muskulatur gespritzt. Mögliche Nebenwirkungen – die vor allem zu Therapiebeginn auftreten – sind grippeähnliche Symptome wie Fieber, Schüttelfrost, Muskelschmerzen. Sie lassen sich mit entzündungshemmenden Arzneimitteln abmildern. Das sollte aber in Rücksprache mit dem Arzt oder der Ärztin geschehen. Die Nebenwirkungen klingen meist innerhalb der ersten Monate ab.
Zu Beginn der Behandlung kann es zu Hautirritationen an der Einstichstelle kommen. Sie nehmen meist ab, wenn Patientinnen und Patienten die richtige Spritztechnik erlernt haben und sogenannte Injektionshilfen verwenden.
Bei manchen Patienten bildet der Körper im Laufe der Therapie Abwehrstoffe (Antikörper) gegen das Medikament Interferon. Sie können den Therapieerfolg schmälern. Der Nachweis dieser Antikörper erfolgt über einen Bluttest.
Glatirameracetat
Glatirameracetat ist eine Alternative zum Wirkstoff Interferon-beta. Es handelt sich um ein künstlich hergestelltes Präparat aus vier Aminosäuren (L-Glutaminsäure, L-Lysin, L-Alanin, L-Tyrosin), das ebenfalls unter die Haut gespritzt wird. Setzt man diese Aminosäuren zusammen, entsteht eine Struktur, die einem Eiweiß ähnelt, welches in Gehirn und Rückenmark vorkommt. Es moduliert das Immunsystem und ist ebenfalls seit vielen Jahren in der MS-Therapie etabliert.
Die häufigsten Nebenwirkungen sind Hautreaktionen an der Injektionsstelle.
Teriflunomid
Teriflunomid ist eine Weiterentwicklung des Wirkstoffs Leflunomid, der bei Rheumatoider Polyarthritis zum Einsatz kommt und wird als Tablette eingesetzt. Teriflunomid gilt als ein die körpereigene Abwehrreaktion unterdrückendes Medikament mit entzündungshemmenden Eigenschaften. Teriflunomid wirkt durch die Hemmung mitochondrialer Enzyme insbesondere auf das Wachstum von bestimmten weißen Blutkörperchen, den Lymphozyten, es zerstört sie aber nicht.
Nebenwirkungen sind in der Regel mild, umfassen aber unter anderem auch Schäden an Leber und Nieren, Beeinträchtigung der Knochenmarksfunktion und möglicherweise ein erhöhtes Infektionsrisiko. Um dieses zu minimieren, sollte Teriflunomid bei einer anhaltenden Erniedrigung der weißen Blutkörperchen abgesetzt werden. Es besteht zudem die Möglichkeit, die Wirksubstanz in Absprache mit dem Arzt entweder mit Cholestyramin oder Aktivkohle beschleunigt auszuscheiden.
Dimetyhlfumarat
Bei Dimethylfumarat handelt es sich um eine Weiterentwicklung der in der Behandlung der Schuppenflechte etablierten Fumarsäure. Dimethylfumarat wird als Tablette eingenommen und zeigt einen zweigleisigen Wirkmechanismus: Vermutlich wirkt es entzündungshemmend und schützt die Nerven. Häufige Nebenwirkungen sind insbesondere anfangs Magen-Darm-Beschwerden (Magenbeschwerden, Durchfall und Übelkeit), die meist nach vier bis sechs Wochen Eingewöhnungszeit abklingen.
Bei einer Langzeitgabe empfehlen sich regelmäßige Kontrollen des Blutbildes, um eine Schwächung des Immunsystems und Infektionen frühzeitig zu erkennen. Sehr selten kann es zu einer sogenannten progressiven multifokalen Leukenzephalopathie (PML) kommen. Dabei handelt es sich um eine Erkrankung des Zentralnervensystems, die durch ein bestimmtes Virus (JC-Virus) hervorgerufen wird. Experten empfehlen, bei einer anhaltenden Erniedrigung der weißen Blutkörperchen die Therapie engmaschig zu kontrollieren, auszusetzen oder zu beenden – je nach Schweregrad.
Fingolimod/Ozanimod/Ponesimod/Siponimod
Diese Medikamente (alle in Tablettenform) verhindern, dass Entzündungszellen aus den Lymphknoten auswandern können. Die Wirksamkeit ist gut, auch gelangen diese Wirkstoffe (sogenannte S1P Modulatoren) in das zentrale Nervensystem. Auch sie bergen potenzielle Risiken, die während einer Therapie überwacht werden müssen. Fälle einer progressiven multifokalen Leukenzephalopathie (PML) sind bei MS-Patienten und -Patientinnen unter Fingolimod beschrieben, nicht nur bei der Umstellung von Natalizumab auf Fingolimod (sog. „carry over PML“).
Tritt unter einem der Medikamente eine anhaltende Absenkung bestimmter weißer Blutkörperchen (Lymphozyten) auf, empfehlen Experten, die Therapie zwischenzeitlich zu unterbrechen oder zu beenden. Das Nebenwirkungsprofil umfasst zusätzlich erhöhte Risiken für Infektionen, Herzrhythmusstörungen, ein Makulaödem (Flüssigkeitsansammlung im Auge im Bereich des gelben Flecks) sowie möglicherweise Basaliome (weißer Hautkrebs). Eine Überwachung der Kreislauffunktion bei der Ersteinnahme ist bei Fingolimod notwendig.
Cladribin
Cladribin ist eine Substanz in Tablettenform, die selektiv auf bestimmte weiße Blutkörperchen, die Lymphozyten, wirkt. Die relevantesten Nebenwirkungen sind eine länger anhaltende Absenkung der Lymphozyten. Ein höheres Risiko für Gürtelrose sowie insgesamt eine mild höhere Infektanfälligkeit unmittelbar um die Einnahmeintervalle ist beschrieben. Cladribin gehört zu den sogenannten Immunrekonstitutionstherapien: Die Therapie wird insgesamt nur zweimal gegeben (Jahr 1 und Jahr 2), danach kommt es zu einer idealerweise langanhaltenden therapiefreien Krankheitskontrolle der MS. Die Lymphozytenzahl sollte regelmäßig kontrolliert werden, vom Abfall und der Erholung hängt unter anderem der Zeitpunkt der zweiten Dosierung ab.
Natalizumab
Natalizumab, ein intravenös oder unter die Haut verabreichter monoklonaler Antikörper, blockiert bestimmte Moleküle auf der Oberfläche weißer Blutkörperchen und verhindert auf diese Weise, dass aktivierte Entzündungszellen in Gehirn und Rückenmark eintreten. Dies ist eine sehr schnell wirksame und vor allem auch hochwirksame Therapie in der MS.
Hauptrisiko der Natalizumab-Therapie ist die progressive multifokale Leukenzephalopathie (PML). Nach aktuellem Kenntnisstand erhöhen drei Faktoren das Risiko, an einer PML unter Natalizumab-Therapie zu erkranken: eine Behandlungsdauer von mehr als 24 Monaten, eine vorherige immunsuppressive Therapie (unabhängig von Dauer, Abstand und Art) sowie der Nachweis von Antikörpern gegen das Virus, das für die Erkrankung ursächlich ist.
Alemtuzumab
Alemtuzumab reguliert das Immunsystem, indem es bestimmte weiße Blutkörperchen, die B- und T-Lymphozyten, als monoklonaler Antikörper reduziert. Alemtuzumab wird als Infusion über die Vene verabreicht und die Therapie erfolgt in zwei Behandlungsphasen: In der ersten Phase bekommt der Patient oder die Patientin an fünf aufeinanderfolgenden Tagen täglich das Mittel als Infusion verabreicht, in der zweiten Phase erhält er oder sie nach einem Jahr an drei aufeinanderfolgenden Tagen je eine Infusion. Die Wirksamkeit kann über mehrere Jahre anhalten.
Wichtigste Nebenwirkungen sind Reaktionen auf die Infusion, ein erhöhtes Infektionsrisiko und bestimmte Autoimmunkrankheiten, die in Zusammenhang mit der Behandlung auftreten. Dazu zählen unter anderem Schilddrüsenerkrankungen sowie eine Verminderung der Blutplättchen. Deswegen ist es nötig, sich monatlich vier Jahre lang nach der letzten Alemtuzumab-Infusion auf Blutbildveränderungen oder Veränderungen im Urin hin kontrollieren zu lassen. Vor der Entscheidung, eine MS-Therapie mit Alemtuzumab zu beginnen, muss eine gründliche, aufgrund der potenziellen auch verspätetet auftretenden Nebenwirkungen, individuelle Risiko-Nutzen-Abwägung stattfinden.
Patienten, die an bestimmten Herz-, Kreislauf- oder Blutungsstörungen leiden, sollen das Mittel nicht anwenden. Die Behandlung mit Alemtuzumab sollte im Krankenhaus ambulant erfolgen. Der Grund für die Vorsichtsmaßnahmen ist, die Gefahr von schwerwiegenden Nebenwirkungen zu minimieren, die bei der Anwendung des Medikaments auftreten können.
Ocrelizumab
Ocrelizumab ist ein Antikörper, der die Anzahl an bestimmten Immunzellen im Körper herabsetzt. Dabei handelt es sich vor allem um sogenannte B-Zellen. Der Wirkstoff macht Patienten und Patientinnen etwas anfälliger für Infektionen, die Wirksamkeit ist allerdings hoch. Auch wurde bei Ocrelizumab eine Wirksamkeit sowohl bei schubförmiger als auch primär-progredienter Verlaufsvariante gezeigt. Weiterhin können Infusionsnebenwirkungen auftreten. Die Gabe erfolgt als Infusion alle sechs Monate. Auch die Wirksamkeit von Impfungen kann unter dem Medikament herabgesetzt sein, sodass vor Beginn unbedingt die Vollständigkeit notweniger Impfungen kontrolliert werden sollte.
Ofatumumab
Ofatumumab ist ebenfalls ein Antikörper, der die B-Zellen herabsetzt. Im Gegensatz zu Ocrelizumab erfolgt die Gabe allerdings als Spritzen unter die Haut, die sich die Patientin oder der Patient selbst verabreichen kann. Allerdings ist hier eine Gabe einmal pro Monat notwendig. Die B-Zellen werden im Blut in ähnlichem Maße reduziert wie bei Ocrelizumab, insgesamt ist die Erholung der B-Zellen nach Absetzen des Mittels aber schneller. Neben Infektanfälligkeiten besteht das Risiko von örtlichen Nebenwirkungen durch die Injektion. Auch hier sollte auf die Vollständigkeit der Impfungen geachtet werden.
Symptomatische Therapie und zusätzliche Maßnahmen
MS-Patienten können viele verschiedene Symptome und Folgen der Erkrankung beeinträchtigen. Häufig und sehr belastend sind Schmerzen, verkrampfte Muskulatur (Spastik), Blasenfunktionsstörungen, Sprech- und Schluckstörungen, schnelle physische und psychische Ermüdbarkeit (Fatigue) und Depressionen.
Für die Therapie eignen sich neben einer gesunden Lebensweise, physiotherapeutische, logopädische, ergotherapeutische und psychotherapeutische Maßnahmen sowie eine medikamentöse Behandlung. Wichtig ist auch, Komplikationen wie Osteoporose, Lungenentzündungen, Thrombosen, Gelenkversteifungen und Harnwegsinfektionen vorzubeugen.
Behandlung der Spastik
Um die verkrampfte und versteifte Muskulatur zu lockern, eignen sich eine konsequente und frühzeitige Physiotherapie sowie die Einnahme von Medikamenten, den sogenannten Muskelrelaxanzien (zum Beispiel Baclofen, Tizanidin, Gabapentin). Umschriebene Erhöhungen der Muskelspannung können auch durch gezielte Spritzen mit Botulinumtoxin therapiert werden. Bei der muskelentspannenden Arznei Tetrahydrocannabinol/Cannabidiol handelt es sich um eine standardisierte Mischung von 2,7 Milligramm Delta-9-Tetrahydrocannabinol (THC) und 2,5 Milligramm Cannabidiol (CBD). Es dient als zusätzliche Möglichkeit, um die Beschwerden von Patienten mit mittelschwerer bis schwerer Spastik zu lindern, die nicht ausreichend auf andere Arzneimittel reagiert haben und bei denen die Muskelsteifigkeit durch einen Therapieversuch mit THC/CBD nachgelassen hat.
Chronische Schmerzen lindern
Schmerzen können bei MS-Kranken eine Vielzahl von Ursachen haben und kommen bei über 50 Prozent der Patienten vor. Die Schmerztherapie muss deshalb immer individuell auf den einzelnen Patienten abgestimmt werden. Chronische Schmerzen bei Multipler Sklerose werden meist nicht mit den gängigen, freiverkäuflichen Schmerzmedikamenten behandelt, sondern mit Wirkstoffen wie beispielsweise Amitriptylin, Carbamazepin oder Gabapentin.
Strategien gegen das Zittern
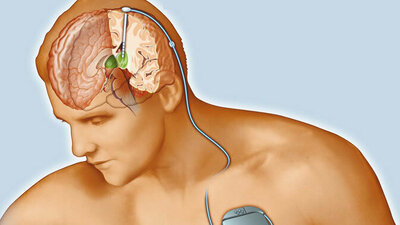
Gegen das Zittern helfen Physio- und Ergotherapie. Zudem kann der Arzt oder die Ärztin bestimmte Medikamente wie beispielsweise Antiepileptika, Beta-Rezeptoren-Blocker, Dopaminagonisten oder Anticholinergika verordnen. Bei besonders ausgeprägten schweren Verläufen, die sich nicht durch Medikamente beeinflussen lassen, kann in spezialisierten medizinischen Zentren eine "tiefe Hirnstimulation" erfolgen: Vereinfacht gesagt wird dabei ein elektrischer "Schrittmacher" in ein bestimmtes Zentrum des Gehirns eingebaut. Im Einzelfall kann das die Beschwerden lindern.
Behandlung von Blasenfunktionsstörungen
Symptome von Blasenfunktionsstörungen sind Harndrang und Inkontinenz. Helfen können je nach Ursache eine gezielte Beckenbodengymnastik, regelmäßige Ableitungen des Harns über einen Katheter sowie bestimmte Medikamente.
Ein häufiges Problem ist, dass Patientinnen und Patienten diese Symptome verheimlichen. Das Thema ist sehr privat und noch immer tabubehaftet. Patienten sollten aber trotzdem offen mit ihrem Arzt über die Beschwerden sprechen. Nur so ist gezielte Hilfe möglich.
Bei ausgeprägten Funktionsstörungen können vermehrt Harnwegsinfekte auftreten. Sie müssen vor allem dann konsequent behandelt werden, wenn der Patient gleichzeitig Medikamente erhält, die das Immunsystem dämpfen.
Was tun bei Fatigue oder Depressionen?
Depressive Symptome können sowohl zu Beginn der Erkrankung als auch im Verlauf auftreten. Eine depressive Störung lässt sich medikamentös mit Antidepressiva behandeln. Auch eine psychologische Betreuung hilft oft. Zur Behandlung der Fatigue, also einer starken Erschöpfung und Müdigkeit, können verschiedene Medikamente eingesetzt werden. Auch ein moderates Ausdauertraining im Freien (sofern möglich) zeigt positive Effekte sowie das Einteilen der zur Verfügung stehenden Energie.
Behandlung von Gangstörungen
Es ist bekannt, dass der Kaliumkanalblocker 4-Aminopyridin die muskuläre Kraft bei Erkrankungen wie einer MS verbessern kann. Um die Gehfähigkeit von erwachsenen Patienten mit Gehbehinderung (EDSS 4-7) zu verbessern, kann Fampridin eingesetzt werden. Falls die Gehprobleme nicht innerhalb der ersten zwei Wochen nachlassen, sollte die Therapie wieder beendet werden.
Behandlung von Störungen der Sexualität
MS-Patienten und -Patientinnen erleben im Verlauf ihrer Erkrankung häufig Störungen der Sexualität. Dies kann organische, aber auch psychische Ursachen haben. Letztere lassen sich durch eine Gesprächstherapie behandeln, organische Ursachen durch eine entsprechende symptomatische Therapie. Immer gilt es dabei zunächst zu klären, ob es sich eventuell um eine Nebenwirkung der zur Behandlung der Multiplen Sklerose eingesetzten Arzneien handelt.
Ernährung bei Multipler Sklerose
Es ist schwer zu sagen, ob eine bestimmte Diät eine Wirkung auf die Multiple Sklerose hat, da diese Erkrankung auch von normalen tagesformabhängigen Besserungen und Verschlechterungen geprägt ist. Bis jetzt konnte keine Diät den Verlauf oder die Symptome der MS wirkungsvoll beeinflussen. Empfehlenswert ist eine ausgewogene Ernährung, die sich an der mediterranen Kost orientiert.
Rehabilitation mit Physiotherapie, Ergotherapie und Logopädie
Die Multiple Sklerose kann zu den unterschiedlichsten Beeinträchtigungen führen. Zerstörte Nervenzellen lassen sich nicht wiederherstellen. Doch mit entsprechendem Training sind verlorengegangene Fähigkeiten teilweise neu erlernbar – weil sich das Gehirn "umorganisiert". Andere Hirnareale übernehmen dann quasi Aufgaben, die erkrankte Hirnbereiche nicht mehr erfüllen können. Genau dies ist die Aufgabe der Rehabilitation.
Eine zentrale Rolle spielt dabei die Physiotherapie, die bei Bewegungsstörungen deutlichen Erfolg verspricht und daher frühzeitig eingesetzt werden sollte. Ziel ist es, jeweils das Beste aus den körperlichen Möglichkeiten herauszuholen. Bewegungsübungen können die verspannten Muskeln lockern, die Koordination und den Gleichgewichtssinn trainieren und bei Blasenstörungen die Beckenbodenmuskulatur stärken. Die Ergotherapie hilft, die Feinmotorik zu verbessern und die Selbstständigkeit im Alltag zu erhalten.
Eine Rehabilitation kann in leichten Fällen ambulant, in schweren Fällen mit großen Beeinträchtigungen stationär in einer Rehabilitationsklinik stattfinden.
Alternative Therapieformen
Alternative Therapiemethoden, die nicht wissenschaftlich anerkannt sind, werden von einigen Patienten als hilfreich empfunden, können eine schulmedizinische Therapie nicht ersetzen. Grundsätzlich ist immer ein abgestimmtes Handeln zwischen Schulmedizin und Alternativmedizin zu bevorzugen. Einige Beispiele für solche alternativen Heilmethoden sind traditionelle chinesische Medizin (Akupunktur, Akupressur) oder Autogenes Training.
Leben mit der Krankheit
Zur Bewältigung von Krankheit, Behinderung und psychosozialen Problemen gehört neben der ärztlichen Betreuung, den Unterstützungsformen der öffentlichen Hand und der Familie auch die Selbsthilfe.
Sie ist klassischerweise in Selbsthilfegruppen organisiert. Selbsthilfe- und Patientenvertreter sitzen im Rahmen der gesetzlich geregelten Patientenmitbestimmung zum Beispiel auch im Gemeinsamen Bundesausschuss (G-BA), der über Therapien berät und entscheidet.
In Selbsthilfegruppen trifft man auf andere Menschen mit ähnlichen Problemen. Dies ermöglicht gegenseitigen Informationsaustausch, das Beenden der sozialen Isolation beziehungsweise emotionale Unterstützung bei Krisen. Einen Überblick über Selbsthilfegruppen in der Nähe kann man zum Beispiel bei der DMSG (Deutsche Multiple Sklerose Gesellschaft) bekommen.
Grundsätzlich können die folgenden Punkte häufig das Leben mit der Erkrankung ein wenig erleichtern, auch wenn das sicher nicht immer einfach ist:
- Freuen Sie sich über das, was Sie können und konzentrieren Sie sich nicht auf das, was Sie nicht mehr können. Versuchen Sie, Ihre Behinderungen zu akzeptieren – setzt man sich realistische persönliche Ziele, kann man sich auch auf niedrigerem Level über Fortschritte freuen.
- Versuchen Sie, in der Gegenwart zu leben und diese – trotz allem – so oft wie möglich zu genießen anstatt die Zukunft zu fürchten.
- Sprechen Sie mit anderen Menschen ruhig offen über Ihre Probleme – mit der Familie, mit Freunden und auch mit Ihrem Arzt. Dies hilft oft, die Krankheit besser zu bewältigen.
- Machen Sie nicht weniger als Sie können – wer rastet, rostet. Aber nehmen Sie andererseits angebotene Hilfe auch an, wenn sie Sinn macht.
Beratender Experte

Prof. Heinz Wiendl
© Wattendorf
Professor Prof. h.c. Dr. med. Heinz Wiendl ist Facharzt für Neurologie und Direktor der Klinik für Neurologie mit Institut für Translationale Neurologie am Universitätsklinikum Münster. Seine Forschungsschwerpunkte umfassen die Interaktion des Nervensystems mit dem Immunsystem. Er ist zudem Sprecher des krankheitsbezogenen Kompetenznetzes Multiple Sklerose (KKNMS e.V.) und des von der Deutschen Forschungsgemeinschaft geförderten Sonderforschungsbereichs 128 („Multiple Sclerosis“) sowie außerordentliches Mitglied der Arzneimittelkommission der deutschen Ärzteschaft.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.