Was hilft bei Harninkontinenz (Blasenschwäche)?
Symptome: Formen der Harninkontinenz
Belastungsinkontinenz: Bei dieser Form der Harninkontinenz kommt es zu einem unwillkürlichen Verlust von Harn (Urin), sobald sich der Druck im Bauchraum erhöht - zum Beispiel beim
- Husten
- Niesen
- Lachen
- Tragen schwerer Gegenstände
- Pressen
Der Urinverlust kann sehr gering sein (wenige Tropfen) oder im Strahl kommen. In sehr ausgeprägten Fällen geht Urin schließlich bei jeder Bewegung, schon beim Stehen oder sogar im Liegen ab. Typischerweise spüren Betroffene keinen Harndrang, bevor der Urin ungewollt verloren geht. Diese Form der Inkontinenz hieß früher auch Stressinkontinenz. Die Bezeichnung ist allerdings missverständlich. Denn das Wort "Stress" bezieht sich in diesem Zusammenhang nur auf körperliche Belastungen, nicht auf seelischen Druck.
Dranginkontinenz: Betroffene spüren einen überfallsartigen plötzlichen, übermäßig starken Harndrang, obwohl die Blase noch gar nicht voll ist. Auf dem Weg zur Toilette kann es dann zum Urinverlust kommen. Diese Form der Inkontinenz kann im Rahmen des Syndroms der überaktiven Blase auftreten.
Mischinkontinenz: Symptome der Belastungsinkontinenz treten dabei gemeinsam mit Symptomen der Dranginkontinenz auf.
Weitere Formen:
- Inkontinenz mit Harnverhalt (früher: Überlaufinkontinenz): Bei voller Blase fließen kontinuierlich kleine Mengen Urin ab, es tröpfelt ständig. Dazu kommt es, wenn die Blase längerfristig übermäßig voll wird - etwa, weil sie sich aufgrund eines Hindernisses (z.B. vergrößerte Prostata) oder einer Nervenschädigung nicht mehr richtig entleeren kann. Ein ständiger Harndrang kann dazukommen.
- Reflexinkontinenz: Betroffene spüren nicht mehr, wann die Blase gefüllt ist und können auch die Entleerung nicht mehr steuern. Die Blase entleert sich in unregelmäßigen Abständen von selbst, oft aber nicht vollständig. Ursache hierfür sind schwere Störungen im Bereich der Nerven, die die Blase steuern. Dies ist ist vor allem bei Querschnittslähmungen der Fall.
- Extraurethrale Inkontinenz: Es geht ständig Urin verloren, doch die eigentliche Ursache liegt außerhalb der Harnwege (extraurethral). Zum Beispiel kann eine Fistel vorliegen. Dabei handelt es sich um ein neu entstandenes, also "unnatürliches" Verbindungskanälchen, das zum Beispiel von der Blase in die Scheide oder in den Darm führt. Über diese Fistel geht dann ständig Urin verloren, ohne dass der Patient Einfluss darauf nehmen kann.
- Nächtliches Einnässen (Enuresis): Bis zum vierten Lebensjahr haben die meisten Kinder gelernt, nachts nicht mehr ins Bett zu machen. Sind die Nächte bei älteren Kindern noch nicht "trocken", sollte vorsichtshalber ärztlicher Rat eingeholt werden, um zum Beispiel eine Fehlbildung der Harnwege auszuschließen. Oft handelt es sich jedoch nur um eine harmlose Entwicklungsverzögerung, die – falls erforderlich – auch gut behandelt werden kann.
Daneben gibt es Sonderformen wie die Lagerungsinkontinenz (Harnverlust bei Positionswechsel, zum Beispiel vom Sitzen oder Liegen) oder die Giggle-Inkontinenz (Harnverlust beim Lachen).
Ursachen: Wie entsteht eine Harninkontinenz?
Damit die Blasenkontrolle reibungslos funktioniert, müssen Zentren in Gehirn und Rückenmark, beteiligte Muskeln und Nerven intakt sein und sinnvoll zusammenarbeiten. Zahlreiche Ursachen können das fein aufeinander abgestimmte System stören.
Welche Ursachen hat eine Belastungsinkontinenz?
Hinter dieser Inkontinenzform steckt oft eine Schwächung des Beckenbodens. Er bildet die untere Begrenzung des Beckens zwischen Schambein, Steißbein und den beiden seitlichen Sitzbeinhöckern. Er besteht aus Muskeln und Bindegewebe. Der Beckenboden hält die Beckenorgane in Position und stützt den Blasenschließmuskel.
Verschiedene Ursachen können dazu führen, dass der Blasenschließmuskel nicht mehr ausreichend gestützt wird und der Verschluss der Harnröhre nicht mehr zuverlässig funktioniert. Erhöht sich dann der Druck im Bauchraum (beim Husten, Tragen, Lachen, körperlicher Arbeit etc.), kann ungewollt Urin abfließen.
Belastungsinkontinenz bei Frauen
Frauen sind wesentlich häufiger von Belastungsinkontinenz betroffen als Männer, denn Frauen haben ein breiteres Becken und vergleichsweise schwächere Beckenbodenmuskeln. Zudem gibt es im weiblichen Beckenboden drei Durchtrittsstellen (für Harnröhre, Scheide und Enddarm), hier haben Männer nur zwei. Die Öffnungen stellen "natürliche Schwachstellen" im Beckenboden dar.
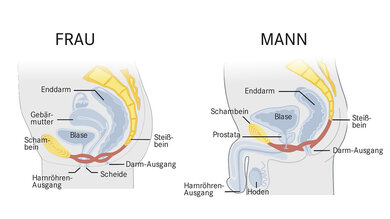
Anatomie bei Frau und Mann: Der Beckenboden ist in roter Farbe dargestellt
© W&B/Dr. Ulrike Möhle
Dazu kommt, dass Schwangerschaften und Entbindungen den Beckenboden zusätzlich fordern. Bereits in den letzten Schwangerschaftsmonaten kann es zur Belastungsinkontinenz kommen. Auch eine Inkontinenz direkt nach der Entbindung (postpartale Harninkontinenz) ist keine Seltenheit. Sie verschwindet in vielen Fällen innerhalb der nächsten zwölf Monate. Mit individuell angepasstem Beckenbodentraining können und sollten Frauen vorbeugen und die Heilung unterstützen.
Auch hormonelle Veränderungen in den Wechseljahren können eine Schwächung des Beckenbodens (mit-)verursachen. Eine gewisse Veranlagung für ein "schwaches Bindegewebe" wird manchmal bereits in die Wiege gelegt. In der Folge verschiebt sich das Gefüge des Beckenbogens, Beckenorgane können nach "unten", also Richtung Damm, absinken.
Bei Operationen, Unfällen oder Geburten kann es außerdem zu Nervenverletzungen oder –reizungen im Becken kommen. Dann erhalten die Muskeln des Beckenbodens unter Umständen nicht mehr die richtigen Signale oder werden zu spät aktiviert. Sie arbeiten nicht mehr koordiniert.
Belastungsinkontinenz bei Männern
Bei Männern entsteht eine Belastungsinkontinenz vor allem durch Verletzungen oder chirurgische Eingriffe im Beckenraum – wie Operationen der Prostata, zum Beispiel bei Prostatakrebs. Solche Therapien haben sich zwar bewährt und werden deshalb nur aus gutem Grund vorgenommen. Allerdings muss ein Teil der Männer damit rechnen, dass sich anschließend eine Inkontinenz einstellt. Wie hoch das Risiko ist, hängt vom individuellen Krankheitsfall, der Prostatagröße und dem Alter des Patienten ab. Auch die Erfahrung des Operateurs spielt eine große Rolle. Doch selbst bei optimalen Bedingungen ist das Inkontinenz-Risiko nicht gleich null. Betroffene sollten sich am besten im Vorfeld des Eingriffs ausführlich bei den Ärzten zu diesem Problem informieren. Oft bessert sich die Inkontinenz innerhalb der ersten zwölf Monate nach erfolgter Operation. In einigen Fällen bleibt sie aber dauerhaft bestehen.
Nicht immer sind dann versehentliche Verletzungen von Muskeln oder Nerven schuld. Wird die Prostata – zum Beispiel wegen einer Krebserkrankung – komplett entfernt, kann es zu einer Absenkung des eigentlich intakten Schließmuskels kommen. Aufgrund der veränderten Lageposition kann er seine vollständige Kraft nicht mehr entfalten.
Belastungsinkontinenz: Weitere Ursachen bei Männern und Frauen
- Chronischer Husten ("Raucherhusten", COPD) ist vor allem für Frauen ein Risikofaktor für eine Belastungsinkontinenz, da der Beckenboden ständig Druckspitzen aushalten muss
- Häufiges Pressen bei chronischer Verstopfung (vor allem bei Frauen)
- Übergewicht (vor allem bei Frauen)
- Anstrengende körperliche Belastungen (zum Beispiel ständiges schweres Heben im Beruf, vor allem bei Frauen)
- Zu wenig Bewegung kann ebenfalls ungünstig sein, da der Beckenboden dann nicht gut trainiert ist
- Schwere Beckenverletzungen im Rahmen von Unfällen mit Harnröhrenverletzung
Welche Ursachen hat eine Dranginkontinenz?
Bei der Dranginkontinenz kann die Blase den Urin nicht mehr ausreichend speichern. Schon bei geringer Blasenfüllung wird fälschlicherweise das Signal "Blase voll" gegeben. Die Folge ist ein plötzlicher, kaum unterdrückbarer Harndrang, der zu unfreiwilligem Harnabgang führen kann. Die Blase wird in diesen Fällen als "überaktiv" bezeichnet (englisch: overactive bladder, OAB). Männer leiden dabei öfter an Harndrang ohne Urinverlust, Frauen an Harndrang mit Urinverlust (Dranginkontinenz). Das Risiko für eine überaktive Blase mit und ohne Dranginkontinenz steigt mit dem Alter.
Verschiedene Ursachen kommen infrage: Alterungsprozesse, hormonelle Veränderungen, Nervenschäden oder -reizungen, beispielsweise nach Operationen, neurologische Erkrankungen wie Multiple Sklerose, Parkinson- und Alzheimer-Krankheit, manche Krankheiten wie ein nicht ausreichend behandelter Diabetes mellitus (Zuckerkrankheit). Auch kann ein Abflusshindernis am Blasenausgang, zum Beispiel eine vergrößerte Prostata oder eine Harnröhrenverengung, schuld sein. Psychosomatische Faktoren scheinen ebenfalls eine Rolle zu spielen. In vielen Fällen kann aber die Ursache nicht gefunden werden.
Ursachen bei Inkontinenz mit Harnverhalt
Die Blase kann sich aufgrund eines Hindernisses (z.B. vergrößerte Prostata, Gebärmuttersenkung, Myome) oder einer Nervenschädigung nicht mehr richtig entleeren und ist längerfristig übermäßig voll. Im weiteren Verlauf kommt es zu einem permanenten Tröpfeln (“Überlaufen“) von Urin.
Ursachen bei Reflexinkontinenz
Nervenschäden an Gehirn oder Rückenmark (durch Krankheiten wie Multiple Sklerose oder Schlaganfall, Parkinson- und Alzheimer-Krankheit oder anderen Formen von Demenz, oder eine Querschnittslähmung nach einem Unfall) führen dazu, dass die Blasenentleerung nicht mehr willentlich gesteuert werden kann, sondern "reflexartig" geschieht. Oft funktioniert dabei die Zusammenarbeit der beteiligten Muskeln nicht mehr optimal, so dass immer etwas Restharn in der Blase zurückbleibt.
Medikamente als Ursache
Verschiedene Arzneien können eine Inkontinenz möglicherweise fördern. Diuretika ("wassertreibende" Medikamente) verschlechtern eine Inkontinenz eventuell, da sie den Körper veranlassen, mehr Flüssigkeit auszuscheiden. Ob es sich bei unfreiwilligem Urinabgang um eine Medikamenten-Nebenwirkung handeln könnte, sollte mit der Ärztin oder dem Arzt besprochen werden. Möglicherweise gibt es geeignetere Präparate. Betroffene sollten die Wirkstoffe aber nicht eigenmächtig absetzen.
Ursache Verhalten: Zu selten – zu oft?
Manchmal hat eine überaktive Blase auch mit dem eigenen Verhalten zu tun: Wer zu häufig oder zu selten zur Toilette geht, tut seiner Blase nichts Gutes. Im ersten Fall kann sich die Blase an die kleinen Urinmengen gewöhnen, so dass sie irgendwann nicht mehr in der Lage ist, größere Mengen zu speichern. Im zweiten Fall wird die Blasenmuskulatur ständig überdehnt, was ihre Funktion stören kann.
Nicht zuletzt gibt es offenbar auch eine gewisse familiäre Veranlagung, die das Risiko für eine Inkontinenz erhöht.
Harninkontinenz: Wie wird die Diagnose gestellt?
Ein ausführliches ärztliches Gespräch und die körperliche Untersuchung reichen in vielen Fällen aus, um die ersten Therapieschritte zu planen.
Die Ärztin oder Arzt erkundigt sich nach den Beschwerden und der Krankengeschichte. Dazu gehört zum Beispiel die Frage, wie häufig Betroffene Wasser lassen müssen, ob die Urinmengen sehr klein oder sehr groß sind, ob sich der Harnstrahl verändert hat, ob Schmerzen auftreten oder ob sich nach dem Wasserlassen das Gefühl einstellt, die Blase sei nicht vollständig entleert. Hierbei kann auch ein Blasentagebuch sehr hilfreich sein (siehe weiter unten).
Von Interesse ist auch, bei welchen Gelegenheiten der unfreiwillige Urinabgang vorkommt – beispielsweise beim Husten oder Lachen. Oft ergibt sich daraus bereits der Verdacht auf eine bestimmte Form der Inkontinenz und die möglichen Auslöser. Wichtig ist auch die Frage, welche Medikamente eingenommen werden. Denn manche Arzneien können als Nebenwirkung eine Inkontinenz fördern. Die Ärztin oder der Arzt erkundigt sich außerdem nach Krankheiten wie Diabetes mellitus oder Parkinson-Krankheit, nach vorangegangenen Operationen, Schwangerschaften und Entbindungen. Alle diese Faktoren können einen Einfluss auf die Blasenfunktion haben.
Standardisierte Fragebögen tragen dazu bei, das Ausmaß der Beschwerden objektiv einzuschätzen.
Die körperliche Untersuchung schließt üblicherweise eine Untersuchung der äußeren Genitalien und des Enddarms mit ein. So ergeben sich eventuell schon Hinweise auf bestimmte Ursachen wie Fisteln (neu entstandene, "unnatürliche" Verbindungsgänge, zum Beispiel zwischen Blase und Darm). Die Ärztin oder der Arzt kann den Spannungszustand der Schließmuskeln überprüfen und bei Männern beurteilen, ob eventuell eine Vergrößerung der Prostata schuld an der Inkontinenz sein könnte. Außerdem wird eventuell die Nervenfunktion getestet. Bei Frauen sollte eine Senkung der Blase, der Gebärmutter und des Enddarms und ein Hormonmangel der Scheide ausgeschlossen werden.
Die Urinuntersuchung per Teststreifen (und gegebenenfalls mit Hilfe des Mikroskops) lassen sich zum Beispiel Harnwegsinfekte erkennen, aber auch eine Zuckerausscheidung über den Urin, der ein Hinweis auf einen Diabetes mellitus geben kann.
Die Restharnmessung mit Ultraschall klärt, ob die Blase nach dem Wasserlassen völlig entleert ist oder ob Urin darin zurückbleibt.
Bei Verdacht auf eine Belastungsinkontinenz kann vor allem bei der Frau die Ärztin oder der Arzt den Schweregrad bestimmen: Der Stresstest überprüft, wie viel Urin bei erhöhtem Druck im Bauchraum – zum Beispiel beim Husten – abgeht. Der Vorlagen-Wiegetest (Pad-Test) zeigt, wie viel Urin in einem bestimmten Zeitraum verloren wird.
Sind die Beschwerden sehr eindeutig und die Krankengeschichte unkompliziert, bietet sich ein Therapieversuch an. Sollte er nicht erfolgreich sein, oder sollte die Form der Inkontinenz kompliziert und nicht eindeutig zu bestimmen sein, wird die hausärztliche Praxis spätestens dann zu genaueren Untersuchungen an eine Spezialistin oder einen Spezialisten überweisen. Meistens sind das Ärztinnen oder Ärzte für Urologie, Gynäkologie oder Neurologie. Adressen von Ärztlichen Beratungsstellen bietet zum Beispiel die Deutsche Kontinenz Gesellschaft auf ihrer Website an.
Es folgt oft eine genaue Ultraschall-Untersuchung der Harnwege. Dabei lassen sich eventuell Harnsteine, Ausstülpungen der Blasenwand oder Tumoren erkennen und die Struktur der Nieren untersuchen.
Teilweise sind auch weitere Untersuchungen notwendig, wie zum Beispiel:
Blasenspiegelung (Zystoskopie): dabei wird durch ein dünnes Instrument die Blase von innen angesehen, zum Beispiel bei Verdacht auf Tumore oder Steine in der Blase.
Urodynamische Untersuchung: Dabei platziert die Ärztin oder der Arzt spezielle Katheter (dünne, biegsame Röhrchen) in der Blase und im Enddarm. Über den Katheter in der Blase kann dann überprüft werden, ob eine Fehlfunktion der Blase vorliegt und alle Muskeln korrekt miteinander arbeiten.
Beim Miktions-Zystogramm wird die Blase mit Kontrastmittel gefüllt. Dann folgen Röntgenaufnahmen während des Wasserlassens, um Fehlsteuerungen oder eine Blasensenkung zu erkennen.
Behandlungsmöglichkeiten bei Harninkontinenz
Die geeignete Behandlung kann eine Inkontinenz in vielen Fällen beseitigen oder zumindest bessern.
Es gibt allerdings keine pauschalen Therapieempfehlungen. Die Behandlung muss individuell angepasst werden – an die Ursache, die Art und das Ausmaß der Beschwerden, aber auch an die jeweilige Lebenssituation und vor allem auch die Wünsche der Betroffenen. Die Ärztin oder der Arzt sollte über die möglichen Vor- und Nachteile der infrage kommenden Behandlungsmöglichkeiten informieren. Außerdem sollten mögliche Begleiterkrankungen wie ein Diabetes, eine Nierenschwäche oder eine Verstopfung entsprechend behandelt werden und gegebenenfalls auch das Trinkverhalten angepasst werden.
Folgende Therapiebausteine können - sofern sie zur individuellen Inkontinenzform passen - bei der Behandlung zum Einsatz kommen:
Blasentraining
Das Miktionsprotokoll (siehe auch Kapitel "Diagnose") bildet unter anderem die Basis für ein "Toilettentraining" mit sinnvoll angepassten Trinkmengen, einer geeigneten Getränkeauswahl und festen Toilettenzeiten. Dabei werden die Intervalle allmählich verlängert. Zusätzlich lernen Betroffene kleine Tricks, mit deren Hilfe sich ein starker Harndrang mildern und das Wasserlassen hinauszögern lässt. Die passenden Maßnahmen sollten mit der behandelnden Ärztin oder dem Arzt besprochen und nicht in Eigenregie geplant werden. So hilft es zum Beispiel nicht, wenn Betroffene versuchen, möglichst wenig zu trinken – im Gegenteil. Erhält der Organismus zu wenig Flüssigkeit, können daraus zusätzliche Probleme entstehen.
Ernährungsanpassung
Betroffene können versuchen, Stoffe zu meiden, die die Blase reizen könnten – zum Beispiel scharfe Gewürze oder Kaffee. Frauen, die ihre Koffeinaufnahme verringern, können Beschwerden wie starken Harndrang eventuell bessern und müssen die Blase weniger oft entleeren. Eine Belastungsinkontinenz lässt sich durch Koffeinverzicht nicht beeinflussen. Betroffene sollten für eine geregelte Verdauung sorgen und eine bestehende chronische Verstopfung behandeln lassen.
Gewichtsabnahme bei Übergewicht
Auf gesunde Weise abzunehmen – also langsam, mit einer ausgewogenen Ernährung und Bewegung – kann die Symptome der Inkontinenz bessern. Dabei bringen schon 5-10% Gewichtsverlust einen signifikanten Erfolg.
Hilfsmittel
Es gibt eine große Auswahl an speziellen Inkontinenz-Hilfsmitteln wie Vorlagen in verschiedenen Saugstärken für Männer und Frauen, Einmalschlüpfer mit enthaltener Vorlage oder Inkontinenzslips.
Betroffene sollten sich – zum Beispiel in der Apotheke – beraten lassen, welches Produkt am besten für sie geeignet ist. Ab einem gewissen Schweregrad können Hilfsmittel auch verordnet werden. Krankenkassen dürfen allerdings bestimmen, ob Hilfsmittel von einem ganz bestimmten Hersteller zu beziehen sind.
Mit normalen Monatsbinden sollten sich Betroffene lieber nicht behelfen, denn sie sind nicht für den Anwendungsfall Inkontinenz konstruiert. So speichern sie meist nicht genug Flüssigkeit, halten die Haut nicht ausreichend trocken und können auch Geruch nicht so zuverlässig binden.
Bei einer nervlich bedingten Inkontinenz kann es nötig sein, dass Betroffene lernen, den (Rest-)-Harn regelmäßig über einen Katheter abzuleiten (intermittierender Selbstkatheterismus).
Für Männer mit Belastungsharninkontinenz kann unter Umständen die sogenannte Penisklemme eine Option sein – zum Beispiel, um einige Stunden zu überbrücken, etwa für einen Theaterbesuch. Es gibt verschiedene Modelle. Sie sollen die Harnröhre durch Druck von außen abdichten. Manche Männer stufen die Penisklemme als hilfreich ein, andere empfinden sie als unangenehm drückend oder sogar schmerzhaft. Ob sie im individuellen Fall geeignet erscheint, welche Kosten entstehen und was es gegebenenfalls zu beachten gibt, sollten Betroffene am besten mit ihrer behandelnden Ärztin oder ihrem Arzt besprechen.
Bei Männern mit schwerer Harninkontinenz kann ein Kondom-Urinal den Alltag deutlich erleichtern, Das Kondom-Urinal ist eine Art Kondom, über das der Urin in einen Beutel geleitet wird, der zum Beispiel am Bein getragen wird.
Beckenbodentraining
Vielen Betroffenen hilft es, ihren Beckenboden zu kräftigen (siehe auch Abschnitt "Ursachen"). Das Training sollte unbedingt unter fachkundiger Anleitung erlernt werden, da es sonst womöglich falsch ausgeführt wird und nicht effektiv ist. Geeignete Ansprechpartner sind Physiotherapeutinnen und Physiotherapeuten (idealer Weise mit entsprechender Spezialisierung). Aber auch Fitnessstudios, Sportvereine und Volkshochschulen bieten passende Kurse an.
Oft fällt es Betroffenen anfangs schwer, die Beckenbodenmuskeln zu spüren und gezielt zu aktivieren. Hier kann ein Biofeedbacktraining helfen: Eine kleine Sonde wird dabei im Enddarm oder in der Scheide platziert. Sie misst und zeigt an, wie gut es gelingt, genau die gewünschten Muskeln anzuspannen. Eine Elektrostimulation kann diesen Vorgang zusätzlich unterstützen. Das Beckenbodentraining erfordert etwas Geduld und vor allem Ausdauer. Denn es muss regelmäßig und über längere Zeit erfolgen, bis sich eine Besserung einstellt. Viele Übungen lassen sich jedoch problemlos – und für andere unbemerkt – in den Alltag einbauen.
Schwangere sollten sich am besten an ihre Hebamme oder ihre Gynäkologin oder ihren Gynäkologen wenden. Ein individuell passendes Beckenbodentraining sollte nach Möglichkeit schon während der Schwangerschaft begonnen und nach der Geburt nach individueller Anleitung fortgeführt werden.
Entspannung
Hat eine Dranginkontinenz seelische (Mit-)Auslöser, helfen eventuell Entspannungsverfahren wie autogenes Training.
Weitere Maßnahmen
Verstopfung, wiederkehrende Harnwegsinfekte sollten – wenn machbar – durch eine Verhaltensänderung oder entsprechende Behandlung beseitigt werden.
Bei einer Belastungsinkontinenz bei Frauen kommt eventuell ein spezielles Pessar als Therapieoption infrage, das in die Scheide eingesetzt wird und die Harnröhre sozusagen stabilisiert.
Medikamente
Manche Medikamente können als unerwünschte Nebenwirkung möglicherweise eine Inkontinenz verschlechtern oder sogar hervorrufen. Betroffene sollten Medikamente aber nicht eigenmächtig absetzen, sondern mit den behandelnden Ärztinnen oder Ärzten Rücksprache halten. Eventuell kommt ein geeigneteres Präparat infrage.
Verschiedene Arzneien können die Symptome der Inkontinenz bessern:
Einige Wirkstoffe haben sich bei bestimmten Formen der Harninkontinenz bewährt. Welche im individuellen Fall geeignet erscheinen, sollten Betroffene mit ihrer behandelnden Ärztin oder dem Arzt klären. Auch mögliche Nebenwirkungen sollten dabei zur Sprache kommen.
Für Frauen steht ein Medikament mit dem Wirkstoff Duloxetin zur Behandlung der Belastungsinkontinenz zur Verfügung. Es handelt sich um einen Serotonin-Noradrenalin-Wiederaufnahme-Hemmer. Allerdings kann es zu unerwünschten Nebenwirkungen kommen, zum Beispiel Übelkeit und Schwindel. Das Medikament sollte daher einschleichend (langsame Dosissteigerung) dosiert werden und ggf. langsam wieder ausgeschlichen werden. Dieses Medikament führt allerdings zu keiner Heilung. Das heißt: Nach dem Absetzen verschlechtert sich die Belastungsinkontinenz wieder. Die Kombination mit einem Beckenbodentraining scheint die Wirkung noch zu verbessern.
Bei Dranginkontinenz haben sich Anticholinergika (Antimuskarinika) und ß-3-Agonisten (Mirabegron) bewährt. Sie dämpfen die Aktivität der Blasenmuskulatur. Bis sich eine Wirkung einstellt, kann es einige Wochen dauern. Daher wird empfohlen diese Medikamente mindestens über vier bis sechs Wochen anzuwenden, um ihre Wirkung bei dem einzelnen Betroffenen abschätzen zu können. Allerdings können auch diese Arzneien unerwünschte Nebenwirkungen verursachen. Anticholinergika: Mundtrockenheit, Benommenheit, Sehstörungen, Übelkeit, Herzrasen oder Verstopfung. Manche Faktoren können gegen die Anwendung des Medikaments sprechen, zum Beispiel eine bestimmte Form des Grünen Stars. Nebenwirkungen bei ß-3-Agonisten: Herzrasen und Blutdruckerhöhung. Mundtrockenheit und Verstopfung treten seltener auf.
Bei nicht ausreichender Wirkung oder bei Auftreten von Nebenwirkungen wird eine Dosissteigerung nach ärztlicher Vorgabe oder ein Wechsel des Anticholinergikums empfohlen. Außerdem kann eine Kombination von Anticholinergikum und ß-3-Agonisten erfolgen.
Bei einem Östrogenmangel der Scheide wird eine längerfristige lokale (örtliche) Hormontherapie (Scheidenzäpfchen oder Scheidencreme) mittels Estriol empfohlen. Betroffene sollten sich zu möglichen Nebenwirkungen ärztlich beraten lassen.
Tibiale Nervenstimulation (PTNS)
Wenn die medikamentöse Therapie nicht hilft, kommt bei einer Dranginkontinenz die sogenannte posteriore tibiale Nervenstimulation (PTNS) infrage. Dabei wird über Elektroden auf der Haut der Schienbeinnerv stimuliert, was weitere Nerven stimuliert und so die Blasenfunktion günstig beeinflussen kann.
Operative Therapien
Bevor ein operativer Eingriff in Erwägung gezogen wird, sollten alle nicht-operativen Therapiemöglichkeiten ausgeschöpft sein.
Besteht ein Abflusshindernis, ist es nach Möglichkeit zu beseitigen: So sollte eine vergrößerte Prostata behandelt werden. Eine Fistel sollte verschlossen werden.
Nicht jeder Eingriff eignet sich bei jeder Form der Inkontinenz und bei jeder Patientin oder jedem Patienten. Betroffene sollten mit ihren behandelnden Ärztinnen und Ärztin ausführlich über die passenden Methoden, sowie mögliche Vor- und Nachteile sprechen. Hier eine Auswahl an möglichen operativen Therapiemethoden:
Eingriffe und Operationen bei Frauen
Botulinumtoxin: Zeigt bei einer überaktiven Blase (OAB) die Therapie mit Medikamenten keine Wirkung, kommt eine Behandlung mit Botulinumtoxin infrage. Es wird direkt in den Blasenmuskel im Rahmen einer Blasenspiegelung gespritzt. Die Anwendung von Botulinumtoxin bei nicht-neurologischen Ursachen einer überaktiven Blase ist seit Januar 2013 zugelassen. Die Wirkdauer von Botulinumtoxin beträgt im Mittel sechs Monate. Bei nachlassender Wirkung erfolgt daher eine erneute Behandlung. Die Therapie kann Nebenwirkungen haben, zum Beispiel Harnwegsinfekte oder eine erhöhte Menge an Restharn in der Blase. Betroffene sollten mit ihren behandelnden Ärztinnen und Ärzte über mögliche Vor- und Nachteile sprechen.
Die Schlingen-Operation hat sich bei Frauen mit Belastungsinkontinenz bewährt (z.B. Tension free Vaginal Tape, kurz TVT oder Trans-Obturator-Tape, kurz TOT). Voraussetzung ist, dass der Blasenschließmuskel noch ausreichend gut funktioniert. Der Arzt setzt unter der Harnröhre ein Kunststoffband ein, das die Harnröhre stützt und den Blasenverschluss dadurch verbessert. Der Eingriff ist minimal-invasiv, also wenig eingreifend und kann sogar teilweise unter örtlicher Betäubung erfolgen. Trotzdem können auch hier Komplikationen vorkommen, zum Beispiel Blutungen, dauerhafte Schmerzen, Verletzungen oder Blasenentleerungsstörungen (vor allem eine Restharnbildung).
In bestimmten Situationen kann eine operative Anhebung der Scheide (Kolposuspension) helfen.
Eine Umspritzung der Harnröhre mit sogenannten Buling Agents kann in ausgewählten Fällen die Harnröhre stabilisieren und die Symptome lindern. Allerdings hilft das Verfahren oft nur sehr kurzfristig und Komplikationen wie Abszesse und Vernarbungen an der Harnröhre können auftreten.
Ein implantierter "Blasenschrittmacher" kann dafür genutzt werden, eine überaktive Blase zu beruhigen oder eine Blase zu stimulieren, die sich nicht mehr aus eigener Kraft entleeren kann, obwohl kein Abflusshindernis besteht. Allerdings sollte dieses Verfahren nur an spezialisierten Zentren in ausgewählten Einzelfällen erfolgen. Für diese sogenannte sakrale Neuromodulation werden Stimulationselektroden in die Öffnungen des Kreuzbeins eingeführt. Im Rahmen einer Teststimulationsphase wird der Effekt getestet und bei Erfolg der permanente Neurostimulator eingepflanzt.
Als letzte Möglichkeit kann auch bei Frauen ein künstlicher Schließmuskel eingesetzt werden (siehe Operationen bei Männern), wobei die Pumpe dann in die Schamlippe eingesetzt wird.
Operationen bei Männern
Künstlicher Schließmuskel: Der über die letzten Jahrzehnte etablierte Standard zur Therapie der Belastungsinkontinenz bei Männern ist der künstliche Schließmuskel. Hierbei wird eine Manschette um die Harnröhre gelegt, die mit Flüssigkeit gefüllt ist und die Harnröhre durch Druck von außen verschließt. Über eine Pumpe im Hodensack wird bei Bedarf Flüssigkeit aus der Manschette in einen Speicher-Ballon gepumpt. Der Urin kann dann durch Harnröhre abfließen. Die Flüssigkeit läuft anschließend von selbst wieder aus dem Ballon in die Manschette zurück. Die Harnröhre ist wieder "dicht".
Hierbei handelt es sich um ein ausgereiftes und langjährig erprobtes System mit dauerhaft hohen Kontinenzraten. Allerdings sind mit diesem System mögliche Nachteile wie hohe Kosten, Materialverschleiß mit notwendigem Materialaustausch (durchschnittlich alle acht bis zehn Jahre), mechanische Komplikationen, ein Infektionsrisiko sowie das Risiko einer Schrumpfung der Harnröhre (Harnröhren-Atrophie) verbunden.
Das Alter des Patienten sollte bei der Wahl der Therapieoption heute keine Rolle mehr spielen. Allerdings muss der Patient vor allem beim Einsatz des künstlichen Schließmuskels geistig und körperlich in der Lage sein, das System zu bedienen.
Daher wurden zur operativen Therapie der Belastungsinkontinenz des Mannes in den letzten Jahren zahlreiche minimal-invasive Verfahren entwickelt. Diese Systeme sind teilweise adjustierbar, also nach dem Eingriff noch auf die individuelle Situation anpassbar, und teilweise nicht-adjustierbar.
Schlingen: Eine Alternative zum künstlichen Schließmuskel bei schlechter Restfunktion des eigenen Schließmuskels stellen die sogenannten adjustierbaren Schlingen dar. Hier wird die Harnröhre durch ein Implantat soweit komprimiert (zusammengedrückt), dass der Urin nicht mehr unwillkürlich fließt, aber trotzdem noch ein normales Wasserlassen möglich ist. Mit diesen Schlingen wird eine Erhöhung des Harnröhren-Widerstandes hervorgerufen und somit die Kontinenz wieder hergestellt. Bei nicht ausreichendem Widerstand kann jederzeit im Rahmen eines kleinen operativen Eingriffs der Widerstand erhöht werden (=Adjustierung).
Im Gegensatz dazu kann mit einer funktionellen Schlinge eine Korrektur des durch eine Prostataoperation in seiner Lage verschobenen Schließmuskelsystems erreicht werden. Dabei wird davon ausgegangen, dass es bei zahlreichen Patienten während der Prostataentfernung nicht zu einer direkten Verletzung des Schließmuskels kommt, sondern durch die Entfernung der Prostata eine Lockerung der Haltestrukturen des Schließmuskels und somit eine Senkung der hinteren Harnröhre (Urethra) erfolgt. Im Anschluss kann der Schließmuskel nicht mehr seine komplette Kraft aufbringen, die notwendig ist um die Harnröhre zu verschließen. Durch die Rückverlagerung des Schließmuskelsystems kann die Kontinenz wiedererlangt werden. Für den Erfolg dieser Methode ist es allerdings nötig, dass der Schließmuskel noch eine gute Restfunktion hat und nicht völlig zerstört ist.
Beratende Expertin

Prof. Dr. med. Ricarda M. Bauer, Fachärztin für Urologie
© privat
Professor Dr. med. Ricarda M. Bauer ist Fachärztin für Urologie. Sie ist als Oberärztin in der Urologischen Klinik der Ludwig-Maximilian-Universität in München tätig und hat eine eigene Praxis. Zu ihren Spezialgebieten zählen die Diagnostik und Therapie von chronischen Harnwegsinfektionen, Blasenfunktionsstörungen und der Harninkontinenz bei Mann und Frau, sowie des benignen Prostatasyndroms. Sie ist Leiterin des Kontinenzzentrums an der urologischen Klinik der LMU München, Mitglied im Expertenrat der Deutschen Kontinenzgesellschaft und Mitglied der AWMF Leitliniengruppe „Harninkontinenz der Frau“.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten
Quellen:
- Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e.V. (DGGG): Harninkontinenz der Frau. Leitlinie: 2022. https://www.awmf.org/... (Abgerufen am 01.04.2022)
- Deutsche Gesellschaft für Urologie e.V.: Harninkontinenz . https://www.urologenportal.de (Abgerufen am 01.05.2022)
- Deutsche Kontinenz Gesellschaft: Harn-Inkontinenz. https://www.kontinenz-gesellschaft.de/... (Abgerufen am 01.05.2022)








