Atemnot (Dyspnoe): Ursachen, Diagnose, Therapien
Frei strömender Atem: Zug um Zug frische Energie
Zwar geht das Atmen normalerweise ganz von alleine. Doch wir können die Luft auch sehr bewusst mit einem tiefen Atemzug in uns aufnehmen und sie gezielt einsetzen – etwa um uns selbst stärker zu spüren. Oder beim Singen und Tanzen. Und wer dabei über perfekte Atemtechniken verfügt, hat schon mal ganz gute Voraussetzungen, um es zu stimmlicher oder körperlicher Ausdruckskraft zu bringen.
Das Gegenteil ist Luftnot (Dyspnoe), womit nicht etwa die Atemlosigkeit nach einer starken körperlichen Anstrengung gemeint ist, sondern jedes nicht normal bis krankhaft erschwerte Atmen, mithin auch Kurzatmigkeit.
Kurzatmig bei körperlicher Belastung, atemlos bei Stress?
Atemnot ist in gewissen Grenzen alltäglich. So fühlen wir uns bei starkem Stress manchmal irgendwie atemlos. Die in unseren Genen liegende Reaktionsbereitschaft lässt Puls und Atemfrequenz ansteigen. Die gefühlte Atemlosigkeit ist hier einerseits der Ausdruck des Getriebenseins. Sie hat aber auch eine körperliche Entsprechung, denn viele von uns nehmen sich bei Stress buchstäblich keine Zeit mehr, um bewusst durchzuatmen. Sie tun das oberflächlich und dazu oft in ungünstiger Haltung. Den Atemfluss beschwingt das nicht gerade.
Insgesamt funktioniert das Atemsystem in diesen Situationen aber normal. Wichtig wäre es allerdings, den Stress in den Griff zu bekommen, ebenso ein eventuelles Übergewicht und allenthalben abgeschlaffte Muskeln, sozusagen "Schwächefaktoren" beim Atmen. Wer den Körper auf Trab bringt, schlägt gleich allen drei ein Schnippchen.
Normal ist auch das Hecheln nach Luft nach einer starken sportlichen Leistung. Viele kennen das: Bei Trainingsmangel reicht die Puste gerade mal für einen kurzen Sprint. Athleten dagegen haben nach einer Höchstleistung sogar oft noch etwas Luft für ein flottes Interview übrig.
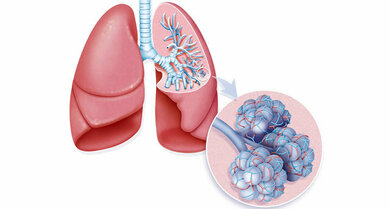
Über die Lungenbläschen und die verbundenen Gefäße findet der Gasaustausch statt
© Your Photo Today/A1Pix
Atemnot gehört zu den häufigsten Symptomen überhaupt
Etwa 25 Prozent der ambulant versorgten Patienten sind wegen Atemnot (Dyspnoe) in ärztlicher Behandlung. Kein Wunder, denn Herz- und Atemwegserkrankungen – das Leitsymptom Atemnot trifft auf beide zu – sind weit verbreitet. Die enge Verbindung der Funktionen von Herz und Lungen verstärkt diesen Effekt noch.
Zu Atemnot (Dyspnoe) kommt es – auf der körperlichen Ebene – durch Störungen
- beim Lufttransport, also beim Hin- und Herbewegen der Luft in den Atemwegen (Störung der sogenannten Atempumpe; wichtig hier vor allem die Atemmuskeln und der elastische Brustkorb mit dem Brustfell)
- beim Gasaustausch: betrifft die Lungenbläschen, das dazwischen liegende Bindegewebe, das Blut und die beteiligten Blutgefäße
- bei der Atemregulation (Gehirn: übergeordnete Zentren, Atemzentrum, Körperimpulse)
Luftknappheit kann sich bekanntlich wie ein Panzer um die Brust legen. Das macht natürlich große Angst oder Panik und verschlimmert die Situation häufig. Unabhängig von den Körpervorgängen bei der Entstehung von Atemnot ist die Psyche stets mit zu berücksichtigen. Daher im Akutfall immer beruhigend auf den Betroffenen einwirken, bis der Arzt eintrifft.
Was tun bei Atemnot?
Ganz klar: Bei plötzlicher schwerer oder zunehmender Luftnot sollte man unverzüglich den Notarzt (Rettungsdienst, Notruf 112) alarmieren. Häufig kennzeichnet Atemnot chronische Erkrankungen wie Asthma, obstruktive Bronchitis, Herzschwäche und begleitet sie mehr oder weniger ständig und wechselnd stark. Dabei kann sie sich jederzeit akut verschlechtern.
Wenn das der Fall ist, wenn weitere Warnsymptome dazukommen (siehe unten) oder starke Luftnot aus unklarer Ursache auftritt, ist eine notfallmäßige Behandlung und Klinikeinweisung unerlässlich, womöglich lebensrettend.
Halten Sie sich als Patient mit einer Erkrankung, die zu akuten Atemproblemen führen kann, an einen Plan, den Sie genau für diesen Fall mit Ihrem Arzt festgelegt haben. Dazu gehört auch, ein eventuelles Notfallspray und andere Bedarfsmedikamente nach Vorschrift einzusetzen. Bewahren Sie Ruhe, nehmen Sie eine aufrechte Körperhaltung ein, die das Atmen erleichtert.
Spüren Sie – bei bekannter Atemwegserkrankung – durch die Notfallmedikamente alsbald Erleichterung und Ihr Befinden bessert sich insgesamt wieder, wird der hinzugerufene Arzt abwägen, ob es vorerst auch ohne Klinikeinweisung geht. Reicht die bisherige Therapie, oder sollte sie angepasst werden? Das wird dann der behandelnde Arzt prüfen. Oft bessert sich die Atemnot durch eine vorübergehend intensivierte Behandlung und begleitende Maßnahmen wieder.
Krankheiten der Atemwege und Lungen: Atemnot ist ein Leitsymptom
Neben Husten – mit und ohne Auswurf – und Brustschmerzen gehört Atemnot zunächst einmal zu den Hauptsymptomen von Erkrankungen der Atemwege einschließlich der Lungen. Wer etwa mit Bronchialasthma zu tun hat, spürt häufig einen Widerstand beim Atmen, insbesondere beim Durch- oder Ausatmen. Das Ausatmen kann hier auch hörbar erschwert und verlängert sein.
Ein ziehendes oder pfeifendes Geräusch beim Einatmen kann dagegen auf eine Verlegung der großen Atemwege, etwa der Luftröhre, hinweisen. Eine solche Obstruktion kann innen in der Luftröhre oder durch Druck von außen entstehen: Beides sind Notfälle.
Das gilt auch für das akute respiratorische Disstress-Syndrom (ARDS). Es kann sich entwickeln, wenn jemand plötzlich eine Lungenschädigung mit starkem Sauerstoffmangel und Atemnot erleidet, zum Beispiel im Zuge einer Lungenentzündung oder einer Entzündung der Bauchspeicheldrüse, nach einer Herzoperation, durch Verletzungen, eine Rauchgasvergiftung, Verbrennungen oder wenn Magensaft in die Atemwege gelangt ist.
Auch bestimmte Gefäßerkrankungen, wie etwa bei einer Lungenembolie, bei Lungenhochdruck oder den vergleichsweise seltenen Bindegewebsentzündungen in den Lungen der Fall, können die Atemfunktion beeinträchtigen.
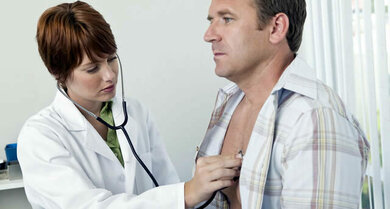
Das Abhören von Herz und Lungen kann dem Arzt wichtige Hinweise geben
© Thinkstock/Goodshot
Herzkrankheiten: Auch hier ist Atemnot ein wichtiges Symptom
Herzkranke Patienten leiden häufig unter Luftnot. Wenn zum Beispiel ein geschwächtes Herz nicht mehr genügend Blut in den großen Kreislauf pumpt – auch bei einem Herzinfarkt möglich –, kann sich Flüssigkeit aus dem Blut in der Lunge stauen. Das beeinträchtigt den Gasaustausch und erhöht den Tonus der kleinen Bronchien.
Hört der Arzt die Lungen des Betroffenen mit dem Stethoskop ab, stellt er womöglich krankhafte Atemgeräusche fest, ein feinblasiges Knistern oder sogar Pfeifen und Brummen, wie eigentlich für Bronchialasthma typisch. Ärzte kennen im Zusammenhang mit einer Herzschwäche tatsächlich den – mittlerweile veralteten – Begriff Herzasthma (Asthma cardiale). Mithin kann bei einem Herzinfarkt Atemnot manchmal sogar das einzige Symptom sein.
Viele andere Ursachen können den Atemfluss behindern
Als weitere mögliche Auslöser von Atemnot folgen Störungen des Gehirns, der Nerven und Muskeln beziehungsweise Atemmuskeln. Auch sogenannte autoimmune Systemerkrankungen wie zum Beispiel Kollagenosen, bei denen sich das Bindegewebe in verschiedenen Organen entzündet, können die Atmung beeinträchtigen, wenn atmungsaktives Gewebe Schaden nimmt.
Zudem können akute allergische Reaktionen, Stoffwechselstörungen, Krankheiten des Blutes wie Blutarmut (Anämie) und des Skelettsystems, etwa Verformungen des Brustkorbs einschließlich der Brustwirbelsäule die Atmung stören. Das gilt auch für Verletzungen wie etwa Rippenbrüche und Lungenveränderungen durch Vergiftungen oder Medikamente.
Bei Fieber oder einer Überfunktion der Schilddrüse ist der Sauerstoffverbrauch gesteigert, was Luftnot auslösen kann.
Probleme mit den Stimmbändern spielen ebenfalls eine Rolle, ebenso Schmerzen im Brustbereich. Diese können wiederum zahlreiche Ursachen haben. Dazu gehört auch ein Krankheitsbild namens Fibromyalgiesyndrom mit chronischen Schmerzen und vielfältigen anderen Beschwerden, darunter Atemnot. Damit ist die Liste aber noch keineswegs zu Ende.
Denn Atemnot kann mitunter auch (unbewusster) Ausdruck einer tiefer liegenden seelischen Belastung sein. Auch hier ist professionelle Hilfe wichtig, etwa in Form einer Psychotherapie, damit sich das Problem nicht festsetzt.
Weitere Warnsymptome
Neben Atemnot können je nach Ursache noch andere Alarmzeichen auftreten und Notfallsituationen verschärfen:
- Auffällige Atemgeräusche, schnelle, flache oder verminderte Atmung
- Atmen wegen sehr starker Atemnot nur mit aufrechtem Oberkörper und abgestützten Armen möglich (Orthopnoe)
- Husten, eventuell blutiger Auswurf
- Blausucht (Zyanose): blau-violette Verfärbung der Haut, Lippen, Nägel und /oder Schleimhäute, Zunge
- Blutdruck sehr hoch oder sehr niedrig
- Druck- und Engegefühl in der Brust
- Unregelmäßiger, schneller oder sehr langsamer Puls
- Bewusstseinsstörung
- Kaltschweißigkeit, Unruhe, Zittern
- Quaddelbildung auf der Haut mit Rötung und Juckreiz
- Schmerzen im Brustkorb (beim Atmen oder unabhängig davon)
- Schwellung eines oder beider Beine (Ödeme)
- Schwellung der Lippen und Mundschleimhaut
- Starker Schwindel, Ohnmachtsgefühl, ausgeprägte Schwäche
Übersicht: Die wichtigsten Ursachen von Atemnot
- Physiologische "Atemnot":
- Schwangerschaft
- Anstrengung (nicht zu verwechseln mit Anstrengungsasthma; siehe dazu Kapitel "Atemnot – Ursachen: Untere Atemwege, Abschnitt "Bronchien", Punkt "Asthma")
- Obere Atemwege (mehr dazu im entsprechenden Kapitel "Atemnot – Ursachen: Obere Atemwege"; Mund und Nasen-Rachenraum in diesem Beitrag kein Thema):
Kehlkopfbereich
- Pseudokrupp (subglottische Laryngitis)
- Epiglottitis (Kehldeckelentzündung)
- Diphtherie ("echter Krupp")
- Akute Ödeme: Angioödem (früher: Quincke-Ödem) und Nesselsucht (Urtikaria), Anaphylaxie
- Stimmbandstörung (Vocal Cord Dysfunction, Laryngospasmus)
- Stimmbandlähmung; phonatorische Dyspnoe
- Untere Atemwege (Weitere Infos wiederum im Kapitel "Atemnot – Ursachen: Untere Atemwege"):
Luftröhre
- Verengung (Trachealstenose)
- Verlegung (zum Beispiel durch einen Fremdkörper: Aspiration) oder von außen durch eine vergrößerte Schilddrüse (Struma) oder einen Tumor
Bronchien
- Asthma
- Chronische (obstruktive) Bronchitis / chronisch obstruktive Lungenerkrankung (COPD)
- Bronchiektasen
- Mukoviszidose
- Bronchiolitis
Lungen (siehe Kapitel "Atemnot – Ursachen: Lungenerkrankungen"):
- Lungenkrebs (Bronchialkarzinom)
- Atelektase
- Lungenemphysem (Lungenüberblähung)
- Lungenentzündungen (Pneumonie) durch Infektionerreger
- Andere entzündliche Lungenerkrankungen wie Sarkoidose (Morbus Boeck) oder Pneumonitis bei Autoimmunkrankheiten, zum Beispiel Systemischer Lupus erythematodes (SLE)
- Lungentuberkulose (Tbc, Erstinfektion)
- Lungenfibrose, Staublungenkrankheit (Silikose, Asbesterkrankungen)
- Exogen-allergische Alveolitis
- Akutes Lungenversagen (ARDS)
- Lungengefäße (siehe Kapitel "Atemnot – Ursachen: Lungengefäße"):
- Lungenembolie
- Lungenhochdruck
- Lungenödem, Höhenlungenödem
- Rippenfell (auch Brustfell oder Pleura; siehe Kapitel "Atemnot – Ursachen: Rippenfellerkrankungen"):
- Rippenfellentzündung, Rippenfellerguss
- Pneumothorax
- Tumoren (Mesotheliom, Tochtergeschwülste bei anderen Krebserkrankungen)
- Herz (siehe Kapitel "Atemnot – Ursachen: Herzkrankheiten"):
- Herzinfarkt
- Herzrhythmusstörungen
- Herzklappenerkrankungen
- Herzschwäche (siehe auch Lungenödem)
- Muskeln, Nerven, Skelett (siehe Kapitel "Atemnot – Ursachen: Muskeln, Nerven, Skelett"):
- Neuromuskuläre Erkrankungen (unter anderem Polymyositis, Dermatomyositis, Amyotrophe Lateralskerose)
- Zwerchfelllähmung
- Verformung oder Versteifung des Brustkorbs (zum Beispiel Skoliose, Trichterbrust, Bechterew-Krankheit)
- Verletzungen des Brustkorbs (zum Beispiel Rippenbrüche)
- Blut & Co. (siehe Kapitel "Atemnot – Ursachen: Blutkrankheiten"):
- Blutarmut (Anämie)
- Gesteigerter Sauerstoffverbrauch: zum Beispiel bei Schilddrüsenüberfunktion (Hyperthyreose), Fieber, Blutvergiftung
- Gesteigerte Atmung: Hyperventilation (siehe Kapitel "Atemnot – Ursachen: Hyperventilation"):
- Hyperventilationssyndrom

Bewährte Übung: Im Kutschersitz geht das Atmen leichter
© W&B/Bernhard Huber
Vorbeugung und Selbsthilfe
Einiges kann man auch selbst dazu beitragen, um die Atemwege zu schonen. Die größte Priorität: Rauchverzicht. Auch ein normales Körpergewicht, regelmäßige körperliche Bewegung und Einnahme der verordneten Medikamente nach Plan statt "nach Gefühl", was insbesondere für Herz-, Blutdruck- und Asthmamittel gilt, zählen.
Bei der Atemtherapie werden unter anderem bestimmte Atemtechniken trainiert. Das Training wirkt sich oft positiv auf die Atemtätigkeit und das Befinden aus. Es gibt fließende Übergänge zu meditativen Übungen und Entspannungsverfahren. Gut, wenn diese Übungen zum normalen Bestandteil im Alltag werden.
Asthmakranke zum Beispiel können bei Bedarf mit einem kleinen Gerät namens Peakflowmeter (PEF) ihr Ausatmungsvolumen (den maximalen Atemfluss beim Ausatmen oder Peakflow) bestimmen. Das kann ihnen helfen, besser einzuschätzen, wie sie ihr Asthma unter Kontrolle haben. Voraussetzung ist allerdings eine ausreichende Schulung in einem Asthmaschulungsprogramm.
Leichte körperliche Bewegung trägt dazu bei, den Atemfluss anzuregen und die Atmung zu stärken. Das gilt selbst bei eingeschränkter Belastbarkeit, wie sie beispielsweise eine Herz- oder Lungenkrankheit mit sich bringen kann.
Und wer weiß, dass er auf einen Stoff in der Atemluft, etwa bestimmte Pflanzenpollen (Heuschnupfen als häufigste (Inhalations-) Allergie), in Nahrungsmitteln oder in einem Medikament allergisch reagiert, wird den Auslöser so gut es geht meiden. Eine Allergieimpfung kann bei inhalationsallergischen Erkrankungen häufig die Allergie stoppen und die Entwicklung von allergischem Asthma verhindern.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Informationen und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.