Sarkoidose: Anzeichen, Ursachen, Therapie
Was ist eine Sarkoidose?
Die Sarkoidose ist eine entzündliche Erkrankung, die den ganzen Körper betrifft. Es bilden sich mikroskopisch kleine Gewebeknötchen, Granulome. Sie können so gut wie überall im Körper entstehen. Besonders häufig ist die Lunge betroffen. Aber auch Augen, Leber, Milz und Haut sind oft befallen. Die Sarkoidose ist nicht ansteckend.
Die Granulome behindern unter Umständen die Organfunktion. Zudem können Entzündungsreaktionen in den Organen bindegewebige Veränderungen, eine Fibrose, hervorrufen. Das schränkt die Funktion der Organe im ungünstigen Fall dauerhaft ein.
Symptome: Wie zeigt sich eine Sarkoidose?
Die Sarkoidose kann sich ganz unterschiedlich zeigen – abhängig davon, welche Gewebe und Organe befallen sind. Oft wird sie lange gar nicht oder nur rein zufällig bei einer ärztlichen Untersuchung aus anderen Gründen erkannt.
Akute Sarkoidose
Manchmal beginnt die Sarkoidose plötzlich mit Krankheitsgefühl. Häufige Symptome sind
- Fieber
- Abgeschlagenheit
- Husten
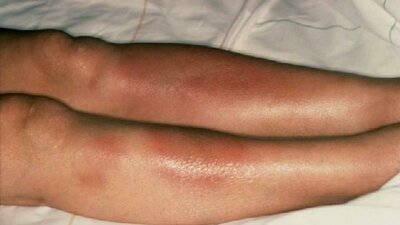
- Schmerzhaft entzündete Hautknötchen (Erythema nodosum), die bevorzugt an den Beinen auftreten
- akute Gelenkentzündung mit Gelenkschmerzen (Arthritis)
- Lymphknotenschwellung zwischen den Lungenflügeln (nur auf dem Röntgenbild zu erkennen)
Die Kombination aus Gelenkentzündung, Lymphknotenschwellung zwischen den Lungenflügeln und Erythema nodosum wird Löfgren-Syndrom genannt.
Chronische Sarkoidose
Wesentlich häufiger entwickelt sich die Sarkoidose schleichend, verursacht keine oder erst spät Beschwerden, zum Beispiel:
- Müdigkeit und Schwäche
- Nachtschweiß
- Gewichtsverlust
- trockener Reizhusten
- Atemnot bei Belastung
- Brustschmerz
Befälllt die Sarkoidose neben der Lunge auch andere Organe, können weitere Symptome auftreten:
- Lymphknotenschwellungen außerhalb der Lungen
- Erythema nodosum (siehe oben), außerdem gelblich-braune Flecken im Bereich bestehender Narben (Narbensarkoidose), rötlich-blaue, glänzende Knötchen im Gesicht (Lupus pernio)
- Entzündungen des Herzmuskels mit Herzmuskelschwäche oder ernsten Herzrhythmusstörungen
- Leberentzündung (kann zum Beispiel durch veränderte Leberwerte im Blut auffallen)
- Entzündungen der Augen, insbesondere der Regenbogenhaut, eventuell mit Schmerzen, Lichtscheu und Sehstörungen
- kleine Zysten in den Fingerknochen (Jüngling-Syndrom)
- Gelenkentzündungen (Arthritis)
- Knötchenförmige Gehirnentzündung möglicherweise mit Gesichtslähmung (Fazialisparese) oder Kopfschmerzen
- erhöhte Kalziumwerte mit resultierender Steinbildung in der Niere
- Milzvergrößerung
Die Kombination aus Augen- und Speicheldrüsenentzündung, Lymphknotenschwellung zwischen den Lungenflügeln und Gesichtslähmung heißt Heerfordt-Syndrom.
Wichtig: Alle genannten Symptome können auch andere Ursachen haben und sollten daher von einem Arzt abgeklärt werden.
Welche Ursachen hat die Sarkoidose?
Die Ursachen der Sarkoidose sind nur unzureichend geklärt.
Die Veranlagung zu Sarkoidose kann vererbt werden. Sarkoidose-Erkrankungen treten innerhalb von Familien gehäuft auf.
Forscher vermuten außerdem, dass sich die Granulome als Folge einer überschießenden Abwehrreaktion des Körpers entwickeln. Gewebeuntersuchungen zeigen, dass die Knötchen vor allem aus Zellen des Immunsystems bestehen.
Ob bei der Sarkoidose auch Krankheitserreger beteiligt sind, konnte bislang nicht abschließend geklärt werden. Die Krankheit ist aber sicher nicht ansteckend.
Sarkoidose: Wie stellt der Arzt die Diagnose?
Es ist nicht immer einfach, auf die Diagnose zu kommen. Meist bemerken die Betroffenen die Erkrankung lange Zeit selbst nicht. Die Beschwerden können vage und vieldeutig sein. Oft wird eine chronische Sarkoidose rein zufällig bei einer Röntgenuntersuchung aus anderem Anlass entdeckt.
Erster Ansprechpartner ist oft die hausärztliche Praxis. Sie wird bei Bedarf an den Spezialisten, etwa einen Facharzt oder eine Fachärztin für Innere Medizin mit Spezialgebiet Lungenheilkunde überweisen.
Zunächst fragt der Arzt oder die Ärztin ausführlich nach der Dauer und Art der Beschwerden. Von Interesse ist außerdem, ob in der Verwandtschaft Sarkoidose vorkam. Es folgt eine genaue körperliche Untersuchung.
Erhärtet sich der Verdacht auf Sarkoidose, erstellt der Arzt üblicherweise ein Röntgenbild des Brustkorbs und untersucht die Lungenfunktion (Lungenfunktionsanalyse). Sind diese Untersuchungen unauffällig, besteht mit hoher Wahrscheinlichkeit keine Sarkoidose. Weisen die Röntgenbilder jedoch typische Veränderungen auf, folgen in der Regel weitere Untersuchungen:
- Mithilfe eines Endoskops (einer Art dünnem Schlauch mit eingebauter Kamera) untersuchen Ärzte die Lungen (Bronchoskopie). Meist entnehmen sie dabei eine kleine Gewebeprobe, die anschließend im Labor auf die typischen Knötchen untersucht wird.
- Akute Entzündungen in der Lunge lassen sich durch eine Spülung des Bronchialsystems feststellen (bronchoalveoläre Lavage).
Der Arzt bestimmt im Blut verschiedene Parameter, die bei Sarkoidose erhöht sein können, zum Beispiel das Angiotensin-Converting-Enzym (ACE). Ist die Sarkoidose sehr aktiv, sind Entzündungszeichen feststellbar: Die Blutsenkungsgeschwindigkeit und der CRP-Wert sind erhöht. ACE und der lösliche Interleukin-2-Rezeptor (S-IL-2R) werden eventuell bestimmt, um den Verlauf der Erkrankung zu beobachten.
Bei unklarer Diagnose und um andere Erkrankungen der Lunge wie Lungenkrebs, eine Staublunge oder Tuberkulose auszuschließen, ist häufig eine Computertomografie erforderlich.
Röntgentypen ("Stadien")
Anhand des Röntgenbildes des Brustkorbs wird die Sarkoidose in Röntgentypen ("Stadien") eingeteilt:
Typ 0: Keine röntgenologisch sichtbare Veränderung der Lungen, aber Sarkoidose-Anzeichen außerhalb des Brustkorbs.
Typ I: Die Lymphknoten zwischen den beiden Lungenflügeln sind geschwollen, das Lungengewebe selbst ist jedoch unauffällig. Andere Organe können betroffen sein.
Typ II: Zusätzlich zur Schwellung der Lymphknoten sind fleckig-knotige Veränderungen in der Lunge sichtbar.
Typ III: Das Lungengewebe ist sichtbar verändert, ohne dass Lymphknoten geschwollen sind.
Typ IV: Das Lungengewebe hat sich teilweise in Bindegewebe umgewandelt (Lungenfibrose). Dieses Sarkoidose-Stadium ist nicht rückgängig zu machen.
Diese Einteilung ist rein beschreibend nach dem Röntgenbild. Die Stadien werden nicht numerisch verlaufen, auch bedeutet ein zahlenmäßig höherer Typ nicht notwendigerweise mehr Beschwerden.
Es können neben der Lunge viele andere Organe, zum Beispiel Leber, Milz, Herz oder Haut betroffen sein, so dass zahlreiche Symptome möglich sind. Eventuell sind weitere Untersuchungen nötig, bis die Diagnose feststeht oder das Ausmaß der Erkrankung bekannt ist: Bei Beteiligung der Nerven kommt zum Beispiel eine Nervenwasseruntersuchung infrage, zur Untersuchung der Bauchorgane eine Ultraschalluntersuchung, bei Herzbeteiligung ein Elektrokardiogramm (EKG), eine Ultraschalluntersuchung des Herzens (Herzecho), eine Kernspinuntersuchung. Generell sollten Sarkoidosepatienten bei Diagnosestellung augenärztlich gesehen werden.
Therapie: Wie wird eine Sarkoidose behandelt?
Die akute Sarkoidose heilt in der Regel ohne Therapie innerhalb weniger Monate von selbst aus. Wenn Gelenk- oder Hautentzündungen stark schmerzen, rät der Arzt eventuell zu Schmerzmitteln, sogenannten nichtsteroidalen Antiphlogistika wie Acetylsalicylsäure, Diclofenac oder Ibuprofen.
Bei einer chronischen Sarkoidose reicht es oft, den Verlauf der Krankheit regelmäßig zu kontrollieren. Denn auch die chronische Sarkoidose bessert sich in rund zwei Dritteln der Fälle innerhalb weniger Jahre von allein.
Verschlechtert sich die Erkrankung jedoch mit Einschränkung der Lungenfunktion oder befällt sie Organe wie Augen, Herz oder Gehirn, ist eine medikamentöse Behandlung unumgänglich. Eine spezifische Therapie gegen Sarkoidose gibt es nicht. Mittel der Wahl sind Kortisonpräparate. Die Medikamente sind dem körpereigenen Hormon Kortisol ("Kortison") nachempfunden und wirken stark entzündungshemmend. Je nach Fall werden sie örtlich, zum Beispiel in Form von Augentropfen oder als Inhalationsspray oder aber systemisch als Tablette angewendet. Der Arzt sollte vorab über mögliche Nebenwirkungen informieren. Die Behandlungsdauer richtet sich nach dem Verlauf. In der Regel dauert eine solche Behandlung, wenn erforderlich, sechs bis zwölf Monate.
Bei schweren Verläufen kommen zusätzlich zum Kortison weitere Medikamente infrage:
- Immunsuppressiva – Mittel, die das Abwehrsystem unterdrücken, zum Beispiel Methotrexat, Azathioprin, TNF-Alpha-Blocker
- Chloroquin – ein Wirkstoff, der normalerweise zur Vorbeugung gegen Malaria genutzt wird
Da diese Medikamente teils ernste Nebenwirkungen haben können, sollten die möglichen Vor- und Nachteile vor Therapiebeginn ausführlich mit dem Arzt oder der Ärztin besprochen werden. Die Entscheidung zur Therapie muss gut überlegt sein.
Die Sarkoidose ist insgesamt relativ selten. Betroffen sind in Europa mit deutlichen regionalen Unterschieden etwa 1 bis 60 von 100.000 Menschen. Die Erkrankung tritt meist zwischen dem 20. und 40. Lebensjahr auf und kommt in nördlichen Ländern öfter vor als im Süden. Viele chronisch Betroffene haben sich in Selbsthilfegruppen zusammengeschlossen, zum Beispiel der Deutschen Sarkoidose-Vereinigung e.V.. Selbsthilfegruppen bieten gegenseitige Unterstützung, Information und Austausch.

Dr. T. E. Wessendorf
© W&B/Privat
Beratender Experte
Dr. Thomas E. Wessendorf ist Facharzt für Innere Medizin / Pneumologie und als leitender Oberarzt an der Ruhrlandklinik am Universitätsklinikum Essen tätig, wo stationär und ambulant zirka 600 Patienten mit Sarkoidose pro Jahr gesehen werden.
Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.