Schilddrüsenunterfunktion: Symptome und Behandlung
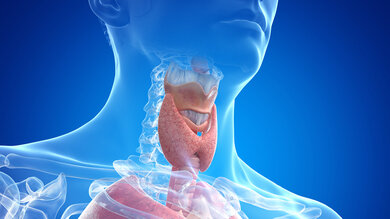
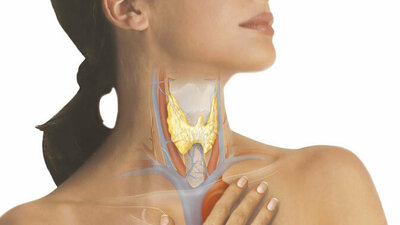
Die Schilddrüse liegt im Halsbereich knapp unterhalb des Kehlkopfes.
© Getty/Science Photo Librarary Sebastian Kaluitzki
Was ist eine Schilddrüsenunterfunktion?
Produziert die Schilddrüse weniger Hormone, als der Körper braucht, liegt eine Schilddrüsenunterfunktion (Hypothyreose) vor.
Die Schilddrüse ist ein schmetterlingsförmiges Organ, das sich unterhalb des Kehlkopfes an die Luftröhre schmiegt. Aus Eiweiß und Jod produziert die Schilddrüse das lebenswichtige Schilddrüsenhormon Thyroxin (T4). Das zweite Schilddrüsenhormon Trijodthyronin (T3) kann im Körper in der erforderlichen Menge aus T4 gebildet werden. Die Schilddrüsenhormone beeinflussen neben dem Stoffwechsel unter anderem Kreislauf, Wachstum sowie unser psychisches Wohlbefinden.
Die Schilddrüsenunterfunktion ist – von Ausnahmen abgesehen – nicht heilbar und muss daher dauerhaft mit Medikamenten behandelt werden. Doch wer seine Tabletten regelmäßig einnimmt, kann dennoch ein ganz normales Leben führen.
Ursachen einer Unterfunktion
Selten ist eine Hypothyreose angeboren, meist ist sie Folge eines späteren Verlusts oder der Zerstörung von Schilddrüsengewebe, zum Beispiel bei einer Entzündung. Es kann auch zu einer Hypothyreose kommen, wenn die für die Hormonbildung der Schilddrüse wichtigen Steuerzentren im Gehirn – der Hypothalamus und die Hypophyse – nicht korrekt arbeiten. Auch schwerer Jodmangel in der Ernährung kann in seltenen Fällen zu einer Unterfunktion führen – meist verbunden mit einer Vergrößerung der Schilddrüse (Kropf / Struma).
Welche Symptome hat man bei einer Schilddrüsenunterfunktion?
Eine Schilddrüsenunterfunktion verursacht vor allem zu Beginn nur geringe Beschwerden und wird daher nicht selten erst spät erkannt. Bei älteren Menschen machen sich teilweise nur einzelne Symptome, wie eine erhöhte Kälteempfindlichkeit sowie eine verminderte körperliche und geistige Leistungsfähigkeit bemerkbar – was oft mit normalen, altersbedingten Veränderungen verwechselt wird.
Der Mangel an Schilddrüsenhormonen wirkt sich auf verschiedenste Körperorgane, auf unser Nervensystem und auf unsere Psyche aus. Mögliche Symptome einer Schilddrüsenunterfunktion sind:
- Kälteempfindlichkeit
- Müdigkeit, erhöhtes Schlafbedürfnis,
- Antriebslosigkeit, Teilnahmslosigkeit, depressive Verstimmungen
- Verlangsamte Reflexe
- Gedächtnisschwäche
- Gewichtszunahme und erhöhte Blutfettwerte (vor allem Cholesterin, insbesondere das LDL-Cholesterin kann erhöht sein)
- Muskelschwäche, Muskelsteifigkeit und Schmerzen
- Kühle und blasse trockene Haut
- Myxödeme: Teigige Schwellung des Unterhautbindegewebes, vor allem an den Armen und Beinen und im Gesicht. Betroffene wirken "aufgeschwemmt".
- Spröde, brüchige Haare, vermehrter Haarausfall
- Brüchige Nägel
- Heisere, tiefe Stimme, langsame, verwaschene Sprache
- Chronische Verstopfung
- Eventuell ein Kropf (Struma)
- Flüssigkeitsansammlung in den Augenlidern (Lid-Ödeme)
- Unregelmäßige Monatsblutung bei Frauen, unerfüllter Kinderwunsch oder reduzierte Empfängnisfähigkeit
- Verminderung des sexuellen Lustempfindens und der Potenz bei Männern
- Bei schwerer, lang bestehender und unbehandelter Schilddrüsenunterfunktion können verlangsamter Herzschlag, erniedigter systolischer (erster) Blutdruckwert und ein erhöhter diastolischer (zweiter) Blutdruckwert auftreten[1]. Die Herzkranzgefäße können verkalken und es kann zu einer Herzmuskelschwäche oder einem Herzbeutelerguss kommen.
Diese interaktive Grafik zeigt, welche Körperfunktionen die Schilddrüse beeinflusst und welche Auswirkungen eine Über- und Unterfunktion haben.
Diagnose: Hypothyreose erkennen
Oft bekommt der Arzt oder die Ärztin durch die Schilderungen des Patienten erste Hinweise, die eine Diagnose vermuten lassen. Weil manche Symptome wie etwa Müdigkeit zunächst nicht eindeutig sind, sondern bei vielen Erkrankungen und auch bei sonst gesunden Personen auftreten können, kommt es darauf an, eine Unterfunktion überhaupt in Betracht zu ziehen. Um eine entsprechende Vermutung zu bestätigen, kommen folgende Maßnahmen infrage:
Blutuntersuchungen: TSH-Wert
Am Anfang der Diagnostik steht die Bestimmung des Laborwertes TSH, der wichtige Hinweise auf eine Schilddrüsenfunktionsstörung geben kann. Bei einer Unterfunktion des Drüsengewebes ist der TSH-Wert erhöht. Ist die Hormonproduktion hingegen wegen eine Regulationsstörung im Bereich der Hirnanhangsdrüse oder des Hypothalamus vermindert, sind die TSH-Werte zu niedrig.
Der Normbereich des TSH-Wertes liegt zwischen 0,4 und 4,0 milliUnits pro Liter (mU/l).
Eventuell werden zeitgleich oder anschließend die Schilddrüsenhormonwerte ermittelt. Sie liegen bei einer Unterfunktion unterhalb des oder gerade noch im Normbereich (kompensierte Hypothyreose). Bei der Autoimmunthyreoiditis lassen sich zudem meist bestimmte Antikörper – gegen Thyreoglobulin (Tg-Antikörper) und Thyroxinperoxidase (TPO-Antikörper) – im Blut nachweisen. Diese Blutwerte kann bereits der Hausarzt oder die Hausärztin bestimmten und so eine Schilddrüsenunterfunktion feststellen.
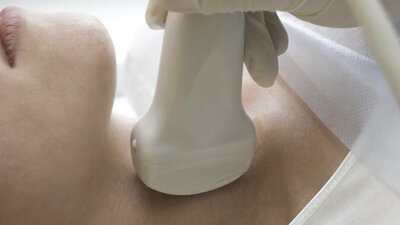
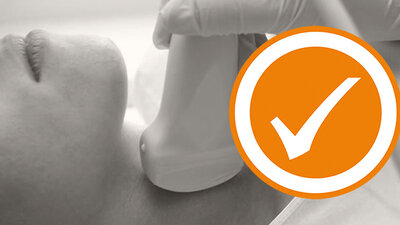
Ultraschalluntersuchung
Durch Ultraschall können Größe und Beschaffenheit der Schilddrüse beurteilt werden. Bei einer Entzündung der Schilddrüse erscheint diese im Ultraschall zum Beispiel typischerweise insgesamt sehr dunkel (echoarm) und mit einem unregelmäßigem Muster (inhomogen). Für eine Untersuchung der Zellen können der Schilddrüse unter Ultraschallkontrolle auch kleine Gewebeproben entnommen werden (Feinnadelbiopsie). Für die Diagnose oder Therapie einer Schilddrüsenunterfunktion ist eine Feinnadelbiopsie aber nicht notwendig.
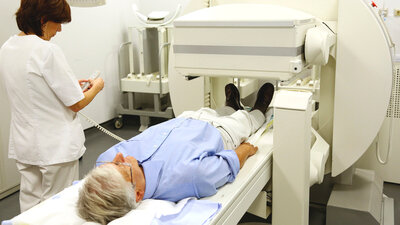
Szintigrafie
Mittels Szintigrafie wird die Funktionstüchtigkeit der Schilddrüse untersucht. Dem Patienten wird dabei eine radioaktiv markierte Substanz in die Vene gespritzt. Liegt eine Unterfunktion vor, nimmt die Schilddrüse diese Substanz nur in geringem Maße oder gar nicht auf. Zur Diagnose, Therapie und Ursachenfindung ist eine Szintigrafie nicht unbedingt nötig.
Um angeborene Schilddrüsenunterfunktionen frühzeitig zu erkennen, gibt es das Neugeborenenscreening.
Behandlung: Levothyroxin einnehmen
Liegt tatsächlich ein Mangel an Schilddrüsenhormonen vor, ist das Ziel, den Mangel auszugleichen und damit die Beschwerden zu beseitigen oder wenigstens zu lindern. Künstlich hergestelltes Levothyroxin, aus dem der Körper auch T3 bilden kann, wird dazu in Tablettenform eingenommen. Es ist mit dem vom Körper gebildeten T4 identisch.
Von wenigen Ausnahmen abgesehen, muss diese Behandlung lebenslang und ohne Unterbrechung erfolgen. Bei Jodmangel als Auslöser kann zusätzlich Jod notwendig sein. In Deutschland kommt eine Schilddrüsenunterfunktion aufgrund eines schweren Jodmangels aber praktisch nicht vor.
Ab wann die Einnahme von Schilddrüsenhormonen angebracht ist, hängt von verschiedenen Faktoren ab. So spielt es zum Beispiel eine Rolle, wie alt der Patient oder die Patientin ist, ob eine Frau schwanger ist und ob Begleiterkrankungen vorliegen. Abhängig von diesen und weiteren Einflüssen müssen Arzt oder Ärztin und Patient beziehungsweise Patientin eine individuell angepasste Therapie erarbeiten.
L-Thyroxin sollte nicht gemeinsam mit anderen Medikamenten eingenommen werden. Die Höhe der erforderlichen T4-Dosis wird vor allem bei älteren Patienten und Patientinnen oder länger bestehender Unterfunktion meist durch eine "einschleichende Therapie" ermittelt. Das bedeutet: Begonnen wird mit einer geringen Konzentration und diese wird – begleitet von Blutuntersuchungen – kontinuierlich bis zum ausreichenden Maß gesteigert. Der Grund für diese Vorgehensweise: Bei zu hoher und zu schneller T4-Gabe drohen Symptome einer Schilddrüsenüberfunktion wie Herzrhythmusstörungen.
Zwar muss eine Tablettentherapie lebenslang erfolgen. Doch dafür können Betroffene bei korrekter Einnahme auch ein völlig normales Leben führen. Kontrolluntersuchungen finden zu Beginn der Behandlung etwa monatlich statt. Haben sich Blut- beziehungsweise Hormonwerte, insbesondere der TSH-Wert normalisiert, wird der Kontrollrhythmus auf halbjährlich, später auf jährlich umgestellt.
Das zweite Schilddrüsenhormon T3 wird im Körper aus T4 in der erforderlichen Menge hergestellt. Nur ausnahmsweise, nämlich wenn bestimmte Enzymdefekte oder Hormonbildungsstörungen aufgrund von chronischen Lebererkrankungen vorliegen, wird eine Kombinationstherapie mit T4 und T3 benötigt.
Wann empfiehlt sich die Einnahme von Jod?
In Deutschland ist die Jodversorgung ausreichend, sodass eine Schilddrüsenunterfunktion praktisch nie auf einem Jodmangel beruht. Eine zusätzliche Jodzufuhr bei Autoimmunerkrankungen der Schilddrüse mit Schilddrüsenunterfunktion ist nicht sinnvoll. Nur in der Schwangerschaft und Stillzeit ist eine zusätzliche Jodzufuhr für Frauen mit Schilddrüsenunterfunktion empfehlenswert. Betroffene Mütter sprechen am besten mit ihrem Frauenarzt, der Frauenärztin und dem Endokrinologen oder der Endokrinologin, um sich über die geeignete Dosierung zu informieren.
Richtige Ernährung und Abnehmen bei Schilddrüsenproblemen
Es gibt keine speziellen Ernährungsempfehlungen für Menschen mit einer Schilddrüsenunterfunktion. Vielmehr gelten die allgemeinen Tipps: Durch eine ausgewogene Ernährung und ausreichend Bewegung das Körpergewicht im Normbereich halten. Im Vordergrund steht zunächst, die Schilddrüsenwerte zu normalisieren. Eine Gewichtsabnahme, sofern sinnvoll, sollte erst danach erfolgen.

Beratende Expertin: Professor Dr. Petra-Maria Schumm-Draeger
© W & B/André Kirsch
Beratende Expertin
Frau Prof. Dr. Petra-Maria Schumm-Draeger ist Internistin und Endokrinologin. 1989 habilitierte sie sich im Fach "Innere Medizin". 1995 bekam sie die Bezeichnung "außerplanmäßiger Professor" durch den Minister für Wissenschaft und Kunst des Landes Hessen verliehen. Von 2002 bis 2016 war Sie als Chefärztin der Klinik für Endokrinologie, Diabetologie und Angiologie des Klinikums Bogenhausen (Städtisches Klinikum München GmbH) tätig. Seit 01.07.2016 leitet sie als ärztliche Direktorin das Zentrum / Innere Medizin / Fünf Höfe in München.
Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.
Quellen:
- [1] Kassenärztliche Bundesvereinigung: Hypothyreose. https://www.kbv.de/... (Abgerufen am 24.10.2023)