Radioiodtherapie (RIT)
Was versteht man unter einer Radioiodtherapie?
Bei einer Radioiodtherapie (auch: Radiojodtherapie RJT) schlucken die Patienten Kapseln mit radioaktivem Iod. Das Iod wird im Verdauungstrakt aufgenommen und gelangt über die Blutbahn zur Schilddrüse. Die dortigen Zellen nehmen bevorzugt Iod auf, weil sie es zur Synthese von Schilddrüsenhormonen benötigen. Dabei unterscheiden sie nicht zwischen gewöhnlichem und radioaktivem Iod. Je nach Dosis zerstört das radioaktive Iod umliegende Zellen durch die Strahlung. Abhängig von der Erkrankung wählen die Ärzte unterschiedliche Dosiskonzepte.
Bei welchen Erkrankungen hilft eine Radioiodtherapie?
Zu den gutartigen Schilddrüsenerkrankungen, für die eine Radioiodtherapie in Frage kommt, zählen in erster Linie Überfunktionen der Schilddrüse. Beim sogenannten Morbus Basedow löst eine Fehlfunktion des Immunsystems die Überfunktion aus. Wenn Medikamente die Fehlfunktion nicht ausreichend eindämmen können, ist die Radioiodtherapie eine Alternative. Bei der sogenannten fokalen Autonomie gibt es Herde von Zellen in der Schilddrüse, die Schilddrüsenhormone herstellen, ohne sich von den hormonellen Regelkreisen des Körpers beeinflussen zu lassen. In der Schilddrüsenszintigrafie sind diese Herde als "heiße Knoten" sichtbar, weil sie besonders viel Jod aufnehmen. Dadurch sind sie auch mit einer Radiojodtherapie sehr gut zu erreichen.
Bei einigen Varianten von bösartigen Schilddrüsentumoren wie papillären und follikulären Schilddrüsenkarzinomen spielt die Radioiodtherapie ebenfalls eine wichtige Rolle: Zusammen mit einer Operation kann sie vielen Patienten helfen. Auch bei Absiedlungen (Metastasen) und Wiederauftreten (Rezidiven) von Schilddrüsentumoren verwenden Ärzte oft die Radioiodtherapie.
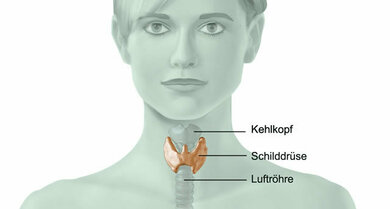
Die Schilddrüse befindet sich direkt unterhalb des Kehlkopfs vor der Luftröhre
© W&B/Szczesny
Welche unterschiedlichen Behandlungskonzepte gibt es?
Bei den gutartigen Schilddrüsenerkrankungen können Ärzte und Patienten häufig zwischen Operation und Radioiodtherapie wählen: Ältere Patienten, für die eine Operation zu viele Risiken birgt, erhalten häufig die Radioiodtherapie. Auch fokale Autonomien, voroperierte Schilddrüsen und eine ablehnende Haltung des Patienten, was die Operation angeht, sprechen oft für eine Radioiodtherapie. Argumente für eine Operation sind unter anderem eine mögliche bösartige Erkrankung, große Zysten oder auch stark vergrößerte Schilddrüsen. Vielfach hängt die Entscheidung von Details der jeweiligen Erkrankung ab. Ärzte und Patienten beraten hier gemeinsam, welches Vorgehen die größten Chancen bietet.
Bei den bösartigen Schilddrüsentumoren entfernen die Ärzte meist zunächst in einer Operation die gesamte Schilddrüse. Drei bis vier Wochen später erfolgt eine Radioiodtherapie, um etwaige verbliebene Krebszellen zu zerstören. Manchmal ist nach ein paar Monaten eine zweite Behandlung nötig. Hier ist die Radioiodtherapie also keine Alternative zur Operation sondern ihre Ergänzung. Ärzte sprechen deshalb von einer unterstützenden, also "adjuvanten" Therapie. Lediglich bei bestimmten und besonders kleinen Tumoren verzichten die Ärzte auf die Radioiodtherapie.
Was ist im Vorfeld zu beachten?
Damit die Radioiodtherapie möglichst die richtigen Zellen trifft, sind je nach Erkrankung unterschiedliche Vorbereitungen nötig. Eine entscheidende Rolle spielt das Hormon TSH (Thyroidea-stimulierendes Hormon): Es stammt aus der Hirnanhangdrüse und sorgt dafür, dass die Schilddrüse Iod aufnimmt und daraus Schilddrüsenhormone produziert. Unter dem TSH-Einfluss nimmt die Schilddrüse auch radioaktives Iod auf. Bei den gutartigen Schilddrüsenerkrankungen streben die Ärzte im Vorfeld einen niedrigen TSH-Spiegel an: So nehmen die gesunden Schilddrüsenzellen eher wenig radioaktives Iod auf. Die überaktiven Zellen hingegen nehmen auch ohne Stimulierung durch TSH Iod und somit auch das radioaktive Iod auf.
Bei den bösartigen Schilddrüsenerkrankungen möchten die Ärzte möglichst sämtliche Krebszellen zerstören, um den Tumor restlos zu eliminieren. Nach der operativen Entfernung der Schilddrüse fehlen dem Körper Schilddrüsenhormone. Er reagiert, indem er vermehrt TSH ausschüttet. Dieser hohe TSH-Spiegel ist erwünscht, weil er die restlichen Tumorzellen zur Iodaufnahme veranlasst. Bei Bedarf können Ärzte den TSH-Spiegel auch künstlich durch "rhTSH"-Injektionen erhöhen. Er bewirkt, dass möglichst alle verbliebenen Tumorzellen das radioaktive Jod aufnehmen und zerstört werden.
Vor der Radioiodtherapie veranlassen die Ärzte abhängig von der jeweiligen Erkrankung Blutuntersuchungen, Ultraschalluntersuchungen, Szintigrafien und eine Dosimetrie. Letztere dient der Ermittlung der erforderlichen Radioaktivitätsmenge. Bei Bedarf müssen die Patienten auch auf bestimmte Medikamente eingestellt werden. Während der Aufklärung besprechen Ärzte und Patienten die Details der Therapie und wägen Nutzen und Risiken ab. Auch Strahlenschutzvorschriften spielen eine wichtige Rolle. Schwangere und stillende Frauen kommen für eine Radiojodtherapie in der Regel nicht in Frage.
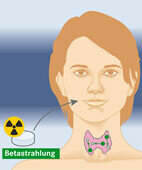
Das radioaktive Iod wirkt direkt in der Schilddrüse
© W&B/Szczesny
Wie läuft die Behandlung ab?
Die Behandlung findet in speziell zugelassenen Therapiestationen statt. Die Patienten sollten während der Behandlung weder Besuch empfangen noch die Station verlassen. Zu Beginn schlucken sie eine Kapsel mit der individuell angepassten Dosis an radioaktivem Iod. Vier Stunden vorher und eine Stunde danach müssen sie nüchtern bleiben. Mindestens einmal täglich misst das Stationspersonal die Strahlung, die vom Patienten ausgeht. Aufgrund der relativ kurzen Halbwertszeit des radioaktiven Iods und weil der Körper einen Teil der Substanz ausscheidet, reduziert sich die Strahlendosis schnell innerhalb von Tagen. Der Hauptanteil der Strahlung reicht im Mittel nur 0,5 Millimeter weit und kann daher andere Menschen nicht schädigen. Allerdings reicht ein kleinerer Teil der Strahlung auch weiter. Deshalb werden die Patienten erst entlassen, wenn ein bestimmter Grenzwert unterschritten wird. Dies ist in der Regel nach wenigen Tagen der Fall.
Wie verkraftet der Körper die Radioiodtherapie?
Je nachdem wie viele Schilddrüsenzellen nach der Therapie fehlen, kommt es zu einer Unterfunktion der Schilddrüse, einer sogenannten Hypothyreose. Nach der Therapie von Krebserkrankungen geschieht dies zwangsläufig und ist auch beabsichtigt. Patienten mit Morbus Basedow entwickeln beabsichtigter Weise in 90 bis 100 Prozent der Fälle, solche mit einer fokalen Autonomie in 10 bis 20 Prozent der Fälle eine Unterfunktion. Indem die Patienten lebenslänglich Schilddrüsenhormone einnehmen, können sie die Unterfunktion jedoch ausgleichen.
Wie schädlich ist die Radioaktivität?
Die weiteren Nebenwirkungen der Radioiodtherapie hängen ebenfalls von der Strahlendosis ab: Bei der Therapie gutartiger Schilddrüsenerkrankungen verwenden die Ärzte vergleichsweise geringe Strahlendosen. Insofern klagen die Patienten kaum über Nebenwirkungen: Selten kommt es zu Entzündungen der Schilddrüse, einer sogenannten Strahlenthyreoiditis, und der Speicheldrüsen (radiogene Sialadenitis).
Im Rahmen der Therapie bösartiger Krebserkrankungen kann die relativ hohe Strahlendosis in 10 bis 30 Prozent der Fälle schmerzhafte Schwellungen im vorderen Halsbereich, eine Magenschleimhautentzündung (Gastritis) und eine Speicheldrüsenentzündung verursachen. Sehr selten bemerken Ärzte eine Schädigung und Funktionseinschränkung des Knochenmarks. Diese Strahlenschäden sind aber in aller Regel nur vorübergehend, und die betroffenen Organe erholen sich wieder.
Wie sind die Erfolgsaussichten?
Insgesamt gilt die Radioiodtherapie als etabliertes und sehr erfolgreiches Verfahren. Bei Morbus Basedow und fokalen Autonomien beseitigt sie die Überfunktion in ungefähr 90 Prozent der Fälle. Krebserkrankungen in einem frühen Stadium werden durch eine Operation und anschließende Radioiodtherapie in etwa 90 Prozent der Fälle langfristig geheilt. Fernmetastasen verschlechtern die Heilungschancen, machen eine Heilung jedoch nicht unmöglich.
Alle Patienten müssen nach der Therapie lebenslang an Nachsorgeuntersuchungen teilnehmen. Diese sind wichtig, um den Erfolg der Behandlung auch langfristig zu sichern.
Fachliche Beratung: Dieser Text entstand mit freundlicher Unterstützung der Deutschen Gesellschaft für Nuklearmedizin.
Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.



