Atemnot – Ursachen: Lungenerkrankungen
Von Dr. med. Claudia Osthoff ,
Aktualisiert am
Ärzte können Lungenerkrankungen "hören"
Wichtige Erkrankungen und Schädigungen der Lungen
In diesem Kapitel geht es um Erkrankungen wie Lungenkrebs und manchmal damit verbundene Veränderungen wie Atelektasen. Ein weiterer Aspekt ist das Lungenemphysem, das ebenfalls im Rahmen anderer Lungenerkrankungen entsteht. Auch die Themen Lungenentzündung und Lungenfibrose (einschließlich exogen-allergischer Alveolitis) und das akute Lungenversagen (ARDS) kommen kurz zur Sprache.
- Lungenkrebs (Bronchialkarzinom): Es ist allgemein üblich, vom Bronchialkarzinom als Lungenkrebs zu sprechen. Zwar entsteht Lungenkrebs häufig in den Bronchien. Aber oft sind angrenzende Teile der Lunge mitbetroffen. Mittlerweile ist das Bronchialkarzinom die häufigste tödliche Krebserkrankung bei Frauen und Männern. Hauptverantwortlich ist Zigarettenrauch (Aktiv- und Passivrauchen).
Weitere Auslöser sind Stoffe in der industriellen Produktion und Baustoffe, allen voran Asbest, sodann Radon in Innenräumen, Luftverschmutzung, genetische Veranlagung und Narben in der Lunge durch Vorerkrankungen.
Das sogenannte kleinzellige Lungenkarzinom bildet sich meist zentral in der Lunge und hat eher eine ungünstige Prognose. Es gibt auch Varianten, die Hormone bilden. Nicht-kleinzellige Lungenkarzinome wie sogenannte Adenokarzinome sind die häufigsten Lungentumoren bei Nichtrauchern, können aber auch bei Rauchern auftreten.
Symptome: Frühe Symptome fehlen im Allgemeinen. Verdächtig können – in der Regel bei Erwachsenen über 40 Jahren – anhaltende oder wiederholte erkältungsähnliche Symptome sein, die trotz Behandlung nicht zurückgehen, etwa Fieber, vor allem aber Husten. Dabei fällt womöglich auf, dass dieser sich gegenüber dem eventuell schon vorher vorhandenen, "gewohnten Raucherhusten" verändert hat, hartnäckiger geworden ist, dazu Auswurf, eventuell auch blutigen, mit sich bringt. Auch Atemnot, Brustschmerzen, Heiserkeit, verdickte Fingerenden, mitunter eine Schluckstörung und stärker hervortretende Gefäße am Hals und Nacken oder Herabsinken eines Augenlids, können, müssen aber nicht Zeichen der (fortgeschrittenen) Erkrankung sein.
Wenn bestimmte kleinzellige Lungentumoren, etwa sogenannte Karzinoide, Hormone bilden, sind teilweise spezielle Krankheitszeichen möglich, zum Beispiel ein sogenanntes Cushing-Syndrom. Auch kann sich ein Unterzucker entwickeln. Mitunter steigt das Blutkalzium an und kann in der Folge eine Muskelschwäche oder Herzrhythmusstörungen auslösen (siehe auch unter "Schluckstörung (Dysphagie)"; Kapitel "Gehirn, Nerven, Muskeln", und im Ratgeber "Myasthenie").
Diagnose: Leider wird die Diagnose oft erst in einem fortgeschrittenen Stadium gestellt. Richtungweisend sind bildgebende Verfahren wie Ultraschall, sodann verschiedene Arten der Computertomografie, Magnetresonanztomografie (MRT) und endoskopische Untersuchungen, die auch eine Gewebeentnahme (Biopsie) zu weiterführenden Untersuchungen einschließen. Mitunter werden die Proben direkt über eine Nadelaspiration gewonnen. Anhand der Befunde wird das Erkrankungsstadium festgelegt. Danach und nach weiteren Merkmalen des Tumors richtet sich die Therapie. Sie umfasst eine Operation (meist gilt das jedoch nicht für das kleinzellige Bronchialkarziom), Chemo- und Strahlentherapie sowie neue, zielgerichtete (sogenannte personalisierte) Therapien bei nicht-kleinzelligen Lungenkarzinomen.
Der Ratgeber "Lungenkrebs" informiert Sie ausführlicher.
- Atelektase: Unter Atelektasen versteht man den Kollaps kleinster Bronchien und angrenzender Lufträume in den Lungen – vereinfacht gesagt entstehen luftleere Zonen. Atelektasen sind ähnlich wie Bronchiektasen (siehe unter "Atemnot– Ursachen: Erkrankungen der unteren Atemwege") und Emphysen (siehe unten) keine eigenständigen Lungenkrankheiten, sondern mögliche Folgen derselben. Zum Beispiel kann bei einer Atelektase eine Verlegung von innen die Ursache sein, etwa verstopfende Sekrete, ein Tumor (siehe oben: Lungenkarzinom) oder ein Fremdkörper.
Äußerer Druck auf das Lungengewebe, wie bei größeren Emphysemen (siehe unten) oder einem Brustfellerguss möglich, ein hoch stehendes Zwerchfell bei einer Lebererkrankung oder ein Tumor außerhalb der Lungen können den Kollaps ebenfalls verursachen. Schließlich werden manchmal untere Lungenbereiche durch eine geschwächte Atmung schlechter oder nicht mehr belüftet. Dazu kommt es häufiger bei gebrechlichen, bettlägerigen Menschen. Auch nach einer Lungenembolie können in den betroffenen Lungenabschnitten Atelektasen entstehen. Eine mögliche Komplikation ist eine Lungenentzündung in dem nicht mehr belüfteten Bereich.
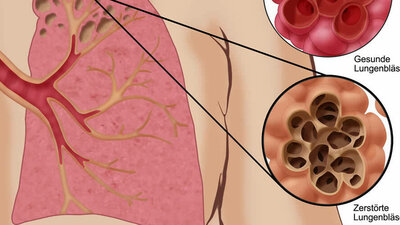
Symptome: Sie hängen von der Grunderkrankung beziehungsweise der auslösenden Ursache ab. Meistens herrschen Atemnot und Anzeichen von "Blausucht" (zum Beispiel Blaufärbung der Zunge, Mundschleimhaut, im Gesicht vor (Zyanose)). - Emphysem (Lungenemphysem): Emphysem (gr. Aufblähung) bedeutet eine nicht mehr rückgängig zu machende Lungenüberblähung. Hauptverantwortlich ist das Rauchen. Damit ist das Lungenemphysem ein Teilaspekt der chronischen obstruktiven Lungenerkrankung (COPD), kann aber auch bei anderen Lungenkrankheiten auftreten. Es beginnt mit einer anhaltenden Entzündung des Gewebes zwischen den kleinsten Bronchien und den Lungenbläschen. Dieses elastische Bindegewebe – es hält die Lungenbläschen (Alveolen) offen –, wird geschädigt und durch körpereigene Enzyme namens Proteasen abgebaut. Dann erweitern sich die betroffenen Lufträume.
Wesentliche Mitspieler sind Stoffe im Zigarettenrauch, die den körpereigenen Stoff alpha-1-Antitrypsin hemmen. Dieser hält normalerweise die Proteasen unter Kontrolle. Daher heißt er Proteaseinhibitor.
Gendefekte führen zu einem erblich bedingten alpha-1-Antitrypsin-(AAT-)Mangel, auch Proteaseinhibitor-Mangel genannt. Er kann unterschiedlich schwer ausgeprägt sein. Bei nur leichtem AAT-Mangel verstärken oft Schadstoffe wie Zigarettenrauch, Infekte und Stäube die Entwicklung eines Lungenemphysems. AAT-Mangel lässt sich im Blut nachweisen.
Manchmal entwickelt sich ein Emphysem auch durch Überdehnung der Lunge aufgrund von Narben oder nach Entfernung von Lungengewebe. Das Emphysem kann in verschiedenen Bereichen der Lunge auftreten, häufig im sogenannten Oberlappen, oder es verteilt sich gleichmäßig über die Lungen. Größere Emphysemblasen können umgebendes Lungengewebe zusammendrücken (Atelektasen) und so die Atemnot vergrößern.
Die Frühdiagnose eines Emphysems ist nur mittels spezieller Untersuchungen der Lungen möglich. Am besten vom Hausarzt / Lungenfacharzt beraten lassen. Umso wichtiger sind Maßnahmen gegen ein Fortschreiten des Emphysems: Rauchstop, Atemübungen, gründliche Behandlung von Atemwegsinfekten, Impfungen (unter anderem gegen Grippe). Bei AAT-Mangel kann eine Ersatztherapie helfen. Dies betrifft aber nur den kleinsten Teil der Emphysempatienten.
Symptome: Leitsymptom des Lungenemphysems ist die Atemnot. Zusätzlich kommt es oft auch zu "Bronchitis-Symptomen" wie Husten und Auswurf, außerdem zu wiederholten Atemwegsinfektionen. Die Betroffenen nehmen beim Atmen oft eine Sitzposition mit aufgestützten Armen ein, um so die Atemhilfsmuskeln – bestimmte Brust- und Bauchmuskeln – besser zu nutzen und mehr Atemkraft zu entwickeln. Durch die sogenannte Lippenbremse (Ausatmen gegen die fest geschlossenen Lippen) erhöht sich der Druck im Brustraum beim Atmen, um die Kollapsneigung der Bronchien zu überwinden.
Weiteres im Ratgeber "Lungenemphysem".
Lungenentzündung: Immer ernstzunehmen
- Lungenentzündung (Pneumonie): Atemnot ist auch bei Lungenentzündungen ein Leitsymptom. Entweder entzündet sich der Bereich der Lungenbläschen oder das Gewebe dazwischen, das sogenannte Interstitium. Es gibt viele Formen und Ursachen. Ein typischer Entstehungsweg ist, dass eine Infektion von den oberen Atemwegen auf die Lunge übergreift (Bronchopneumonie).
Direkt infektionsbedingte Lungenentzündungen entstehen durch Erreger wie Viren, Bakterien, Pilze und seltener andere Mikroorganismen aus. Bei den Viren dominieren zum Beispiel Influenza-A- oder B-Viren. Für SARS, das schwere akute (respiratorische) Atem-Syndrom, und die MERS-Erkrankung (Middle-East respiratory syndrome) sind sogenannte Coronaviren verantwortlich (siehe auch weiter unten: akutes Atemnotsyndrom). Bei den Bakterien kommen unter normalen Bedingungen (außerhalb von Krankenhäusern) häufig Streptokokkus pneumoniae und Staphylokokkus aureus infrage. Bei Kindern unter fünf Jahren und Erwachsenen mit vorbestehenden Lungenerkrankungen und / oder Immunschwäche sind Keime wie Pneumokokkus und Haemophilus influenzae besonders "virulent". Auch im klinischen Bereich ist häufig mit Staphylococcus aureus zu rechnen, nicht selten sogar oft als "Problemkeim" wegen Resistenzen gegen Antibiotika.
Legionellen gehören zu den speziellen Erregern von Lungenentzündungen (Quellen: Luftbefeuchter und Wasserreservoirs, zum Beispiel in großen Wohnanlagen, Heimen, Passagierschiffen). Bei Immunschwäche (HIV-Infektion / Aids) tritt häufiger eine sogenannte Pneumocystis-Pneumonie auf (Pneumocystis ist ein Schlauchpilz). Überhaupt können zehrende Erkrankungen oder eine Organtransplantation generell häufiger Pilzinfektionen, etwa mit der Pilzart Candida, nach sich ziehen.
Ein anderer Entstehungsweg von Lungenentzündungen ist die Aspiration, also unabsichtliches Übertreten von Nahrung oder von Magensaft in die Luftwege. Allerdings sind im zweiten Schritt auch hier wieder Erreger am Zug: Da sie auf Gewebe treffen, das durch das Aspirat geschädigt wurde, haben sie leichteres Spiel.
Außerdem ist eine Lungenentzündung im Verlauf einer Lungenembolie (mehr im Kapitel "Atemnot – Ursachen: Lungengefäße") möglich.
Auch nach einer Bestrahlung oder mitunter durch ein Medikament kann es zu einer Pneumonie kommen. Weitere, allerdings seltene Ursachen sind Autoimmunerkrankungen wie ein systemischer Lupus erythematodes oder eine rheumatoide Arthritis. Die Lungentzündung heißt in diesen "lungentoxischen" Fällen Pneumonitis – im Unterschied zu den erregerbedingten Formen der Pneumonien.
Meistens heilt eine "typische" Pneumonie folgenlos aus. Die Betroffenen sind allerdings oft noch längere Zeit danach schlapp und müde. Andererseits verlaufen manche Pneumonien chronisch. Und sie sind auch mit Abstand die häufigsten, potenziell tödlichen Infektionskrankheiten in den westlichen Ländern. Mögliche Komplikationen beinhalten unter anderem Herz-Kreislaufprobleme, einen Lungenabszess (bei bakteriellen Formen), Streuung der Erreger im Blut und Infektion eines anderen Organs.
Symptome: Eine "typische" Lungenentzündung beginnt meistens plötzlich, mit hohem Fieber, schnellem Puls und Schüttelfrost. Es tritt starker Husten und rötlich-brauner Auswurf auf. Die Atmung ist beschleunigt, es kommt zu Kurzatmigkeit und Schmerzen in der Brust beim Atmen. Auch Muskel- und Gliederschmerzen, Kopfschmerzen und Kreislaufbeschwerden gehören häufig zum Krankheitsbild. Die Körpertemperatur kann auch vermindert sein (Hypothermie), die Haut dabei auffallend blass und kühl. Das Allgemeinbefinden ist in der Regel erheblich beeinträchtigt. Bei Kleinkindern sind vibrierende Nasenflügel ("Nasenflügeln") beim Atmen ein typisches Zeichen.
Untypische (auch atypische oder interstitielle) "akute" Lungenentzündungen beginnen eher verhalten und verlaufen häufig weniger akut, ohne Schüttelfrost, mit nur leichtem Fieber, keinem oder nur wenig Auswurf, aber doch deutlichen Kopf- und Gliederschmerzen. Als Verursacher kommen bestimmte Viren, Chlamydien und andere Erreger, auch der weiter oben schon genannte Schlauchpilz Pneumocystis (jirovecii) infrage.
Ähnlich kann sich aber auch eine Pneumonitis zeigen: Hüsteln, Atemnot und ein Leistungsknick können hier die führenden Symptome sein. Bei einem chronischen Verlauf kann eine Lungenfibrose (siehe unten) entstehen.
Weiterführende Informationen im Ratgeber "Lungenentzündung".
Wir sind längst nicht tuberkolosefrei!
- Lungentuberkulose (Lungen-Tbc, pulmonale Tbc): Die Infektionskrankheit – vielfach, aber nicht nur ein Thema aus der Medizin- und Kulturgeschichte (im Jahr 2018 waren es noch 5.429 an das Robert Koch Institut gemeldete Fälle) wird überwiegend durch Erreger des sogenannten Mycobakterium tuberculosis-Komplexes übertragen. Bei Patienten mit normaler Immunabwehr kann der Keim unter Kontrolle bleiben und sich abkapseln. Knapp ein Zehntel entwickelt aber dann doch die Erkrankung, meist in den ersten zwei Jahren nach Ansteckung, manchmal auch später. Tests können nach etwa acht Wochen positiv ausfallen. Zu den Risikogruppen gehören unter anderem ältere Menschen, Patienten mit Diabetes mellitus, Nierenschwäche, Immunschwäche, auch im Rahmen einer HIV-Infektion, Raucher, Drogenabhängige, Reisende und Einwanderer aus Tbc-Risikogebieten.
Die Ansteckung erfolgt meistens als Tröpfcheninfektion über die Atemwege. In einem alten Tuberkulose-Herd können lebende Tuberkulose-Bakterien wieder aktiv werden, wenn die Körperabwehr geschwächt ist (sogenannte endogene Reinfektion). Da die Tuberkulose-Neuinfektionsraten hierzulande momentan sehr niedrig sind, ist das derzeit der häufigste Erkrankungsweg.
Symptome: Beschwerden können fehlen, insbesondere bei der sogenannten latenten tuberkulösen Infektion. Hier sind Tests zwar positiv, andere Krankheitszeichen fehlen jedoch. Konsequenzen hat das unter anderem für Betroffene, bei denen eine immununterdrückende Therapie geplant ist: Sie sollten in diesem Fall vorbeugend gegen Tuberkulose behandelt werden. Dasselbe gilt für testpositive Kontaktpersonen von Patienten mit offener Lungentuberkulose.
Zeigt sich ein richtungweisender Röntgenbefund, spricht das für eine aktive Infektion. Kleinere Veränderungen sind allerdings oft nicht erkennbar. Ein Leitsymptom ist Husten länger als drei Wochen. Außerdem können Allgemeinsymptome auftreten wie leichtes Fieber, Nachtschweiß, Appetit- und Gewichtsverlust, Schwäche. Atemnot und Bluthusten sind meist Zeichen der fortgeschrittenen Erkrankung.
Zum Nachlesen gibt es auch den Ratgeber "Tuberkulose (TBC)".
Lungenfibrosen: Berufskrankheiten & Co.
- Lungenfibrose & Co.: Wenn Bindegewebe auf Kosten des ursprünglichen Gewebes in einem Organ zunimmt, nennen Ärzte das Fibrose. Durch den Umbau schrumpft in der Lunge die Austauschfläche für Atem- und Blutgase. Lungenfibrosen gehören zu den chronischen diffusen parenchymatösen Lungenerkrankungen (vereinfacht übersetzt: chronische Lungengewebserkrankungen). Ärzte ordnen hier mehr als 300 Krankheiten ein.
Nur bei einem Teil davon ist die Ursache bekannt. Dazu gehören einige Infektionskrankheiten, sodann Staubinhalationskrankheiten (Pneumokoniosen; siehe Extra-Abschnitt unten), die exogen-allergische Alveolitis (siehe ebenfalls weiter unten), Arzneimittel, Strahlentherapien, Systemerkrankungen des Bindegewebes (Kollagenosen), "Knötchen-" oder Granulomerkrankungen wie die Sarkoidose und sogenannte Speicherkrankheiten.
Bei den Lungengewebserkrankungen unbekannter Ursache (idiopathisch) mit chronischer Fibrosebildung werden unter anderem Krankheiten wie idiopathische unspezifische interstitielle Pneumonie und idiopathische Lungenfibrose eingeordnet.
Schließlich reihen sich auch noch chronische Veränderungen der Lungen bei Herzschwäche hier ein (siehe auch unter "Atemnot – Ursachen: "Herzkrankheiten"). Mitunter entwickelt sich ein Hochdruck der Lungengefäße. Beides kann auf das Herz zurückwirken, es belasten und schwächen (Cor pulmonale).
Symptome bei Lungenfibrosen und anderen chronischen Lungengewebserkrankungen: Je nach Ursache können anfangs wenig Symptome bestehen, oder es dominieren Beschwerden durch die Grunderkrankung. Mit fortschreitender Fibrose kommt es zu Atemnot bei Belastung, später auch in Ruhe. Die Atemfrequenz ist gesteigert, die Atmung eher oberflächlich. Beim Versuch vertieften Atmens stoßen die Betroffenen bald an Grenzen. Außerdem neigen sie zu trockenem Husten. Zeichen der "Blausucht" (Zyanose) mit bläulichem Farbton an den Wangen, Ohren, Zunge und Munschleimhaut, aufgetriebene Fingerendglieder ("Trommelschlägelfinger") und uhrglasartig gewölbte Fingernägel sind weitere Zeichen dieser chronischen Lungenkrankheiten. - Pneumokoniosen (Lungenerkrankungen durch Inhalation von anorganischen Stäuben), zum Beispiel Silikosen und Asbesterkrankungen:
- Silikose ist die häufigste Pneumokoniose und eine meldepflichtige Berufskrankheit. Sie entsteht durch eingeatmeten Feinstaub aus kristallinem Quarz, aber auch Cristobalit und Tridymit. Mischstaubpneumokoniosen entstehen durch Einatmen von lungengängigen Staubpartikeln, die neben Quarzkristallen noch weitere Mineralien enthalten (zum Beispiel Anthrakosilikose als sogenannte Bergarbeiterpneumokoniose). Sie kommen noch häufiger vor als Quarzstaubsilikosen. Das Bindegewebe in den Lungen bildet sogenannte Silikonknötchen. Schrumpfungsvorgänge begünstigen ein Emphysem (siehe oben), viele Knötchen zusammen ergeben Schwielen.
Bis sich Beschwerden entwickeln, dauert es meist zehn bis dreißig Jahre. Die Neigung zu einer chronischen obstruktiven Bronchitis und zu Lungeninfektionen – einschließlich der sogenannten Siliko-Tuberkulose – ist erhöht. Außerdem besteht ein gewisses Risiko für eine Zweitkrankheit namens systemische Sklerodermie, eine systemische Bindegewebserkrankung (auch Kollagenose). Silikose-Kranke haben im Vergleich zu Nicht-Silikose-Kranken schließlich ein doppelt so hohes Risiko für Lungenkrebs. Eine Sonderfom der Silikose das Caplan-Syndrom, die sogenannte Silikoarthritis. Dabei kommt es zu Gelenkbeschwerden (Gelenkrheuma, auch rheumatoide Arthritis) und neben den Anzeichen der Silikose zu kleinen "Rheumaknötchen" in der Lunge (Röntgenbild!).
Symptome: Mit der Zeit, selten in weniger als zehn Jahren, stellt sich bei körperlicher Belastung Atemnot ein. Später tritt grauer Auswurf als weiteres Merkmal hinzu. Außerdem zeigen sich Symptome wie bei chronischer obstruktiver Bronchitis / COPD auf, etwa Husten, ständiger Auswurf, Brustenge, zunehmende Kurzatmigkeit (siehe "Atemnot – Ursachen: Erkrankungen der unteren Atemwege").
- Auch Asbestosen und durch Asbest erzeugte Krebserkrankungen sind meldepflichtige Berufskrankheiten. Asbesthaltige Arbeitsstoffe sind in Deutschland seit 1993 verboten, EU-weit seit 2005. Sofern es wirklich unvermeidbar ist, sich Asbestfaserstaub auszusetzen, gelten strenge Schutzvorschriften. Die Diagnose ergibt sich aufgrund der Berufstätigkeit, anhand von Röntgenbildern, klinischen Befunden, zum Beispiel eine reduzierte Lungenfunktion, sowie dem Nachweis von Asbestfasern und Entzündungszellen im Sekret aus den tiefen Atemwegen (sogenannte bronchoalveoläre Lavage (BAL) bei einer Bronchoskopie.
In den Lungen können sich die eingeatmeten Asbestfasern zu langen Spänen auffasern. Sie wandern aus den Lungenbläschen ab und bilden häufig Depots in der Nähe des Rippenfells. Dazu passt die häufigste Komplikation einer sogenannten Asbestpleuritis, einer Rippenfellentzündung mit wiederholten kleinen Rippenfellergüssen. Sie tritt in den ersten 20 Jahren nach Exposition auf. Zudem bilden sich sogenannte Plaques am Rippenfell. Asbest führt zudem zu einer Lungenfibrose und Krebs. Die Lungenfibrose entwickelt sich aus einer chronischen Entzündung der Lungenbläschen. Für das erhöhte Lungenkrebsrisiko gibt es eine Rechenformel: Bei ca. 25 Faserjahren verdoppelt es sich. Ein Faserjahr entspricht 1 x 106 Fasern/m3 Atemluft x 1 Jahr. Die Entwicklungszeit von Krebs der Lungen und des Rippenfells (Pleuramesotheliom) durch Asbest kann 15 bis 50 Jahre (!) ab Beginn der Asbesteinwirkung betragen. Die Risiko-Erhöhung für Lungenkrebs durch Rauchen plus Asbest übersteigt die Summe beider erhöhten Einzelrisiken.
Seltener begünstigt Asbest Krebs des Bauchfells oder des Herzbeutels; ohne Asbestbelastung kommen diese Krebserkrankungen so gut wie nicht vor. Auch Kehlkopfkrebs und Eierstockkrebs tritt unter Einfluss von Asbest häufiger auf.
Symptome: Bei fortgeschrittener Lungenerkrankung durch Asbest wird das Luftholen immer schwerer, vor allem bei Belastung (Leitsymptom). Die Lungenfunktion (Atemtests) lässt nach, es kann schließlich zu deutlicher Einschränkung der Atemkapazität, auch in Ruhe, und zu einer Herzbelastung (Lungenherz, auch Cor pulmonale) kommen. Weitere Anzeichen der chronischen Lungenerkrankung sind kolbenartig verdickte Fingerenden und eine Zyanose (siehe oben: Abschnitt "Symotome bei Lungenfibrosen und anderen chronischen Lungengewebserkrankungen).
Rippenfellkrebs kann ebenfalls zu Atemnot, außerdem zu Brustschmerzen und Husten führen. Ein mögliches Warnsysmptom für Kehlkopfkrebs wiederum ist Heiserkeit. Bauchfellkrebs kann mit Bauchschmerzen, einem sehr schwammigen Symptom, und Bildung von Bauchwasser einhergehen.
Auch bei Eierstockkrebs sind das mögliche Spätsymptome, frühe Anzeichen fehlen, ebenso anerkannte gezielte. Früherkennungsuntersuchungen: Hier können nur die gesetzlich vorgesehenen Krebsfrüherkennungsuntersuchungen beim Gynäkologen empfohlen werden.
! Vorbeugung von Staubinhalationserkrankungen:
Die Arbeitsschutzvorschriften einschließlich konsequenter Staubbekämpfung und regelmäßiger arbeitsmedizinischer Untersuchungen senken das Risiko einer chronischen Berufserkrankung der Atemwege. Eine unbestritten positive Wirkung hat Rauchverzicht. Wichtig ist immer auch die gründliche Behandlung von Atemwegsinfekten mit Befundkontrollen.
Berufskrankheiten sind im übrigen nicht nur meldepflichtig, sondern rehabilitations- und entschädigungspflichtig. - Exogen-allergische Alveolitis (eigentlich: Hypersensitivitätspneumonitis): Das Lungengewebe entzündet sich hier aufgrund einer Veranlagung (genetische Disposition) zu einer immunologischen beziehungsweise Überempfindlichkeitsreaktion in den Lungenbläschen (Alveolitis). Auslösend sind Bestandteile in der Luft wie zum Beispiel Tiereiweißstoffe, etwa aus Vogelkot oder Federn, Baumwollpartikel, Pilzpartikel, Enzyme in Waschmitteln und vieles mehr. Die Stoffe werden auch "organische Antigene" genannt. Ein Antigen ist ein (bio-)chemische Verbindung, die eine spezielle Reaktion des Immunsystems auslöst.
Auch bei der exogen-allergischen Alveolitis gibt es Überlappungen mit Lungenfibrosen. Zwei Beispiele für diese Erkrankungen, die ebenfalls als Berufskrankheiten gelten, sind die Farmerlunge bei Beschäftigten in der Landwirtschaft und die Tierhändlerlunge. Durch Arbeitsschutzmaßnahmen und technische Neuerungen in der landwirtsdschaftlichen Produktion sind diese Erkrankungen inzwischen zurückgegangen.
Symptome: Eine exogen-allergische Alveolitis kann sich erstens mit akuten Atemwegsbeschwerden bemerkbar machen, die einige Stunden nach Kontakt mit dem Auslöser auftreten: ein wichtiger Unterschied zum allergischen Asthma, das ja einer allergischen Sofortreaktion auf den Auslöser (hier: das Allergen) entspricht. Zweitens: Es kommt nicht nur zu Husten und Atemnot, sondern auch zu Fieber, manchmal auch zu Kopf- und Gliederschmerzen.
Wenn kein Antigenkontakt mehr besteht, klingen die Beschwerden meist nach einem Tag wieder ab. Bei ständigem Antigenkontakt kann sich das Krankheitsbild schleichend oder chronisch in Richtung einer Lungenfibrose (siehe oben) entwickeln. Die Atemnot, die sich zunächst nur bei körperlicher Belastung bemerkbar macht, nimmt dann langsam zu und tritt später auch in Ruhe auf. Auffallende Müdigkeit und Gewichtsverlust gehören dann ebenfalls häufig zu den Beschwerden.
Diagnose, Therapie: Die Diagnose ergibt sich aus der Kranken- und Berufsgeschichte, Blutwerten (Antikörpern), Röntgenbildern, Untersuchungen der Lungenfunktion (Atemtests) und aus charakteristischen Befunden des aus den tiefen Atemwegen via Bronchoskopie gewonnenen Schleimes (BAL, siehe oben unter Pneumokoniosen / Asbest). Die Therapie beinhaltet bei zuverlässiger Diagnose einen Berufswechsel, bei akuten Beschwerden Kortison. Bei Tendenz zu einer chronischen Entwicklung können stärker immununterdrückende Medikamente helfen.
Was "Lungenfibrose" bedeutet, beschreibt auch der entsprechende Ratgeber.
Wenn die Lungen versagen: Bedrohliche Atmungskrisen
- Akutes Lungenversagen (ARDS oder Adult (Acute) Respiratory Disstress Syndrome): Die Abkürzung ARDS steht für akute Atemkrisen bei Verletzungen oder schweren Verläufen von Krankheiten wie beispielsweise Lungenentzündung (siehe auch SARS, MERS), Bauchspeicheldrüsenentzündung, Blutvergiftung. Dabei können mehrere schwerwiegende Veränderungen zusammenkommen, etwa Atelektasen (siehe oben) ein Lungenödem und Durchblutungsstörungen in der Lunge (siehe unter "Atemnot – Ursachen: Lungengefäße").
Symptome: Zunächst stehen die Symptome der auslösenden Verletzung oder Erkrankung im Vordergrund. Die sich entwickelnde Lungenschädigung führt zu ausgeprägtem Sauerstoffmangel, Atemnot und zunächst beschleunigter Atmung (Tachypnoe). Dadurch kommt die Zusammensetzung des Blutes durcheinander: Das Verhältnis aus Blutsalzen, Säuren und Basen ("Blutchemie") verändert sich in ungünstiger Weise. Falls sich die Entgleisungen wichtiger Körperfunktionen nicht beheben lassen, drohen Krämpfe und Bewusstseinsverlust. Die Atemnot nimmt weiter zu. Schließlich kann die Atmung versagen.
Therapie: Falls die Atemstörung außerhalb der Klinik auftritt: Notruf 112, Lagerung des Betroffenen mit erhöhtem Oberkörper. In der Klinik notfallmäßige Beatmungsbehandlung, eventuell extrakorporaler Gasaustausch, Behandlung der Grundkrankheit und der eingetretenen Komplikationen. Ärzte erwägen im äußersten Fall mitunter auch eine Lungentransplantation.