Woher kommen meine Halsschmerzen?
Tastuntersuchung bei Halsschmerzen: Sind die Lymphknoten geschwollen?
© istock/E+/Hirurg
Eigentlich kennt es jeder: Es kratzt plötzlich im Hals, man fühlt sich schlapp und ahnt: Eine Erkältung ist im Anmarsch. Tatsächlich sind Atemwegsinfekte mit Halsentzündungen die weitaus häufigste Ursache von Halsschmerzen – bei Kindern wie Erwachsenen[1]. Das heißt auch: Halsschmerzen sind überwiegend harmlos. Eher selten werden sie von Viren oder Bakterien verursacht, die ernste Komplikationen hervorrufen können. Und manchmal haben sie auch andere Ursachen wie Reizstoffe, Sodbrennen oder Allergien.
Welche Infektionskrankheiten verursachen Halsschmerzen?
Die meisten Erreger, die Halsschmerzen auslösen können, werden über die Schmier- oder die Tröpfcheninfektion übertragen. Bei der Schmierinfektion berührt man mit Keimen verunreinigte Gegenstände oder schüttelt die Hände eines Infizierten und bringt die Erreger anschließend von der eigenen Hand auf die Schleimhäute von Mund, Nase oder Augen. Bei der Tröpfcheninfektion schleudern infizierte Mitmenschen beim Niesen, Husten oder Sprechen erregerhaltige Tröpfchen in die Luft. Atmet man diese ein, gelangen die Keime in den oberen Atemtrakt, wo sie sich schnell vermehren. Sind die eigenen Abwehrkräfte geschwächt, haben die Erreger leichteres Spiel.
Halsentzündungen werden meist durch Viren verursacht, manche auch durch Bakterien.
Erkältung
Mehrheitlich sind Erkältungsviren die Auslöser von Halsschmerzen, zum Beispiel Rhino-, Adeno-, Parainfluenza-, Coxsackie- oder RS-Viren.
Neben Halsweh kommen bei einer Erkältung Symptome wie Schnupfen, eventuell auch Fieber, Husten oder Kopfweh vor. Einige Virenarten können auch etwas andere Krankheitsbilder auslösen – manche gehen zum Beispiel auch mit einer Bindehautentzündung oder Geschwüren im Mund einer. Die Symptome sind zwar lästig, aber in der Regel harmlos und nach ein paar Tagen wieder vorbei.
Pseudokrupp
Parainfluenzaviren können besonders bei Kindern auch Pseudokrupp verursachen, der typischerweise mit bellendem Husten – vor allem nachts – und Atemnot einhergeht. In sehr ausgeprägten Fällen besteht Erstickungsgefahr.
Pseudokrupp-Anfälle können außerdem bei einer Allergie auftreten. Sie werden begünstigt durch Luftschadstoffe, zum Beispiel Rauchen in der Umgebung des Kindes.
Hand-Fuß-Mund-Krankheit
Coxsackie-Viren und andere können auch die Hand-Fuß-Mund-Krankheit auslösen, die unter anderem zu Beschwerden im Hals führen kann. Betroffen sind meist Kinder unter zehn Jahren. Nach der Infektion zeigen sich nach ein bis zwei Tagen mit Fieber Bläschen im Mund, die dann zu flachen kleinen Geschwüren (Aphthen) werden. Sie können schmerzen und dazu führen, dass das betroffene Kind die Nahrung verweigert. Wenig später entwickelt sich ein nicht juckender Hautausschlag vor allem an den Handinnenflächen und Fußsohlen. Auch andere Regionen wie das Gesäß können betroffen sein. Meist ist die Viruserkrankung innerhalb von zehn Tagen ausgestanden.
Grippe
Eine Grippe wird von Influenza-Viren verursacht und kann ganz unterschiedlich verlaufen: Von leichten, erkältungsähnlichen Beschwerden bis hin zu ausgeprägten Krankheitsbildern mit hohem Fieber und Komplikationen wie einer Lungenentzündung – bei Risikogruppen wie älteren oder immungeschwächten Menschen in seltenen Fällen auch mit tödlichem Ausgang.
Häufig beginnt die Grippe mit Frösteln und starkem Krankheitsgefühl. Dazu kann schnell ansteigendes Fieber über 39 Grad Celsius kommen. Halsschmerzen, trockener Reizhusten, Schnupfen, Übelkeit, Kopf-, Muskel- und Gliederschmerzen sind gleichfalls häufige Symptome. Auch Erbrechen und Durchfall können auftreten. Manche Betroffene fühlen sich noch längere Zeit nach der Genesung schlapp und appetitlos. Die Grippe kann anfälliger für andere Infektionen machen.
Auch andere Infektionen mit Viren wie Masern (Morbilli) oder Mumps (Ziegenpeter) können mit Halsschmerzen einhergehen.
Außerdem kann das Herpes simplex-Virus (HSV-1) unangenehme Mundschleimhaut- und Rachenentzündungen mit schmerzhaften Bläschen verursachen. Dazu kommen Fieber und Lymphknotenschwellungen am Hals.
Das Epstein-Barr-Viren (EBV) löst das Pfeiffersche Drüsenfieber aus. Bei den hauptsächlich erkrankenden Jugendlichen und jungen Erwachsenen zeigt sich das Krankheitsbild meistens als heftige Halsinfektion mit Schmerzen beim Schlucken. Den akuten Symptomen gehen manchmal tagelang leichtes Fieber und ein Leistungsknick voraus. Selten ist dabei die Milz vergrößert, ein gefährlicher Riss der Milz kann drohen.
Auch bei einer Infektion mit dem HI-Virus (HIV) können Halsschmerzen und Schluckbeschwerden auftreten.
Halsentzündungen durch Bakterien
Neben Viren können auch Bakterien eine Infektion im Halsbereich hervorrufen.
Die häufigsten bakteriellen Erreger einer Hals- und Mandelentzündung sind Streptokokken. Hauptverantwortlich für eine bakterielle Rachenentzündung (Pharyngitis), Angina oder beides (Tonsillopharyngitis) sind sogenannte Streptokokken der Gruppe A. Laut dem Robert-Koch-Institut wird die Anzahl der Rachenentzündungen durch Streptokokken in Deutschland auf eine bis anderthalb Millionen pro Jahr geschätzt[2]. Am häufigsten sind dabei Kinder im Alter von sechs bis zwölf Jahren betroffen.
Zu den möglichen Symptomen gehören starke Halsschmerzen, die in die Ohren ausstrahlen können, dazu Schluckbeschwerden, Mundgeruch, kloßige Sprache, Lymphknotenschwellungen am Hals. Außerdem sind Kopfschmerzen, Fieber, Abgeschlagenheit und bei Kindern auch Bauchschmerzen und Erbrechen häufig. Manchmal sind die Krankheitszeichen auch nur leicht ausgeprägt.
Aber auch andere Bakterien wie Staphylokokken oder Pneumokokken können bakterielle Halsentzündungen auslösen, sehr selten Gonorrhö- oder Syphilis-Bakterien.
Bei einer Nasennebenhöhlenentzündung (Rhinosinusitis) fließt manchmal entzündliches Sekret hinten den Rachen hinunter. Das kann ständiges Räuspern, Heiserkeit, Halsschmerzen und Husten verursachen.
Weitere bakterielle Infektionen, die mit Halsschmerzen einhergehen können, sind zum Beispiel:
- Scharlach (durch Streptokokken-A-Bakterien)
- Diphtherie (durch Corynebacterium diphtheriae)
- Hämophilus influenzae: Gegen Bakterien des Typs Hämophilus influenzae b (Hib) werden Kinder heute geimpft. In früheren Zeiten führte der Erreger bei Kleinkindern häufiger unter anderem zu der gefährlichen Kehldeckelentzündung (Epiglottitis).
Welche anderen Ursachen gibt es?
- Reizstoffe: Vor allem Tabakrauch, aber auch andere Chemikalien und Stäube können die Schleimhaut im Rachen reizen und Halsschmerzen verursachen.
- Trockene Raumluft: Besonders in der Heizperiode kann trockene Luft dem Hals zu schaffen machen. Wer viel und vor allem im Schlaf durch den geöffneten Mund atmet, etwa bei Schnupfen, Heuschnupfen oder beim Schnarchen, kann einen trockenen und schmerzenden Hals bekommen.
- Allergien: Nicht nur Allergien, die durch herumfliegende Allergene wie Pollen, Hausstaub oder Bestandteile von Schimmelpilzen ausgelöst werden, können Halsschmerzen verursachen. Auch bei Nahrungsmittelallergien können sie auftreten. Es handelt sich dann eher um schmerzhaftes Jucken im Hals.
- Viel oder lautes Sprechen: Auch durch eine übermäßige Beanspruchung der Stimme können Halsschmerzen und Heiserkeit auftreten. Die Stimmbänder brauchen dann ein paar Tage Schonung, um sich wieder zu erholen. Das bedeutet: Nicht laut sprechen und schon gar nicht schreien. Von Flüstern wird ebenfalls abgeraten, da es die Stimme auch anstrengt.
- Rückflusskrankheit (Sodbrennen): Die Refluxkrankheit wird als Ursache für Halsschmerzen allgemein eher unterschätzt, ist jedoch ebenfalls ein möglicher Grund. Saurer Mageninhalt fließt dabei – vor allem nachts – aus dem Verdauungstrakt nach oben in die Speiseröhre. Je nach Ausmaß wird die Speiseröhre gereizt und entzündet sich. Zu den typischen Beschwerden gehören Sodbrennen, Luftaufstoßen, Schluckbeschwerden, Heiserkeit und Kloßgefühl im Hals, mitunter auch Reizhusten.
- Chemo- oder Strahlentherapie: Eine Chemotherapie oder eine Strahlentherapie im Kopf-Hals-Bereich führt oft zu einer vorübergehenden schmerzhaften Schleimhautentzündung im Mund (orale Mukositis) und im Rachen. Dies kann das Essen vorübergehend erschweren. Das Behandlungsteam berät Betroffene rechtzeitig, wie sie das am besten bewältigen.
- Bösartige Tumoren im Mund, Rachen, Kehlkopf und in der Speiseröhre. Schmerzen treten meist erst im Verlauf dieser Erkrankungen auf. Rauchen und Alkoholkomsum sind Risikofaktoren für zahlreiche Krebserkrankungen.
- Immunreaktion gegen Medikamente: Manche Arzneimittel können in seltenen Fällen eine krankhafte Immunreaktion auslösen bei der die weißen Blutkörperchen weniger werden, die für die Krankheitsabwehr wichtig sind. Daraufhin können Infektionen entstehen, die unter anderem Symptome wie Halsschmerzen, Fieber und schmerzhafte Schleimhautveränderungen hervorrufen und zu einer Blutvergiftung (Sepsis) führen können. Bei einem Verdacht auf eine solche Reaktion ist der Arzt oder die Ärztin gefragt.
Welche Arten von Halsentzündungen gibt es?
Bei einer Infektion entzündet sich die Schleimhaut im Hals. Je nachdem, wo sich die Entzündung genau abspielt liegt eine Rachen- (Pharyngitis), eine Mandel- (Angina tonsillaris, Tonsillitis), oder eine Kehlkopfentzündung (Laryngitis) vor. Bei einer Mandelentzündung sind vor allem die Gaumenmandeln betroffen. Die Seitenstrangangina betrifft die seitlichen Lymphbahnen in der Rachenwand. Selten tritt auch eine Kehldeckelentzündung (Epiglottitis) auf. Sie kam früher hauptsächlich bei Kindern im Alter von zwei bis acht Jahren vor. Die Impfung gegen den häufigsten Auslöser, den Keim Hämophilus influenzae b (Hib), hat die gefürchtete Krankheit zurückgedrängt.
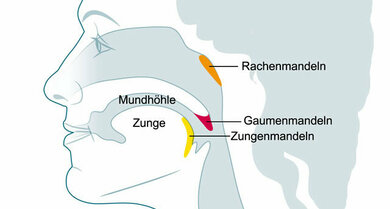
Mundhöhle, Rachen, Mandeln (Schemazeichnung)
© W&B/Szczesny
Halsentzündungen kommen akut, wiederkehrend (rezidivierend) und chronisch vor. Sie gelten als akut, wenn sie seit höchstens zwei Wochen bestehen. Meist sind sie aber nach einer Woche abgeklungen. Es können eine oder beide Seiten im Hals betroffen sein.
Halsschmerzen: Wann zum Arzt oder zur Ärztin?
Halsschmerzen im Rahmen einer Erkältung klingen in aller Regel innerhalb von einer Woche wieder ab. Bei Hinweisen auf einen schwereren Verlauf sollte man dagegen umgehend ärztlichen Rat einholen.
Das gilt zum Beispiel bei folgenden Begleitsymptomen:
- Ausgeprägtes Krankheits- oder Schwächegefühl
- Brustschmerzen
- Länger als drei Tage anhaltendes Fieber, hohes Fieber oder Fieber, das nach wenigen Tagen wieder ansteigt
- Starke, zunehmende oder wiederkehrende Halsschmerzen oder wenn nach drei bis vier Tagen keine Besserung eintritt
- Heftiger Husten
- Kloßgefühl im Hals
- Zunehmende oder wiederkehrende Schluckbeschwerden
- Atemnot, ziehende, pfeifende Atmung, blaue Lippen – bei deutlicher Atemnot handelt es sich um einen Notfall. Sofort den Rettungsdienst unter der 112 alarmieren!
- Schüttelfrost
- Schwierigkeiten beim Mundöffnen (Kiefersperre)
- Geschwüre im Mund, starker Mundgeruch
- Hautausschlag
- Vergrößerte, schmerzhafte Lymphknoten am Hals oder im Nacken
- Benommenheit
- Auffälligkeiten wie Fieber, Schüttelfrost, Schmerzen im Mund und Hals im Zusammenhang mit einer Medikamentenbehandlung
Achtung: Hat ein Säugling Fieber ab 38 Grad Celsius oder ein Kind ab 39 Grad Celsius, sollte es der Arzt oder die Ärztin untersuchen. Ebenso, wenn es niedrigeres, aber über drei Tage anhaltendes Fieber hat.
Was hilft bei Halsschmerzen?
Bei Halsweh hilft es
- ausreichend zu trinken und die Schleimhaut gut feucht zu halten. Das unterstützt den rauen Hals bei der Abwehr von Krankheitserregern.
- sich für einige Zeit zu schonen.
- Reizstoffe zu meiden und nicht zu rauchen.
- Lutschpastillen zu lutschen. Sie enthalten oft Extrakte aus Salbei, Spitzwegerich oder Isländisch Moos. Die zum Beispiel in Salbei oder Thymian vorkommenden Pflanzenstoffe wirken schmerzlindernd. Ebenso der beim Lutschen vermehrte Speichelfluss. Oft auch hilfreich: Lutschtabletten mit einem örtlich betäubenden Wirkstoff oder leichten Schmerzmitteln.
Darüber hinaus können eventuell bestimmte Hausmittel bei unkomplizierten Halsschmerzen helfen:
- Halswickel: Viele schwören bei einer Hals- oder Mandelentzündung auf kühlende Halswickel. Sie leiten Wärme ab und können dadurch abschwellend wirken. Dazu ein in lauwarmes Wasser getränktes (nicht aber tropfnasses) Stofftuch oder eine Kompresse auf den Hals legen, darüber ein trockenes Stofftuch und ein Wolltuch wickeln. Etwa fünfzehn Minuten einwirken lassen. Man kann den Wickel mehrmals neu auflegen.
- Tees, Gurgeln: Erkältungstees mit Lindenblüten und Holunderblüten werden gerne gegen trockenen Reizhusten und einen rauen Hals empfohlen. Sie helfen, die Schleimhäute in den Atemwegen zu benetzen und zu schützen. Zum Gurgeln eignen sich zum Beispiel Salbeitee oder auch Salzwasser. Dazu etwa eine Teelöffel Salz in einem Glas Wasser auflösen.
Lassen Sie sich am besten in der Apotheke beraten. Auch Hausmittel sollten Sie immer nur vorübergehend anwenden. Bessern sich die Beschwerden binnen Kurzem nicht, zum Arzt oder zur Ärztin gehen.
Wie erkennen Arzt oder Ärztin die Ursache von Halsschmerzen?
Bei Halsschmerzen erfragt die Ärztin oder der Arzt die Krankengeschichte sowie die genauen Beschwerden und untersucht den Patienten oder die Patientin gründlich.
Dabei betrachtet er oder sie – außer bei Verdacht auf eine Kehldeckelentzündung – den Mund und Rachen mit einer Lichtquelle und einem Holzspatel. Der Arzt oder die Ärztin untersucht den Hals und den Nacken von außen im Hinblick auf vergrößerte Lymphknoten. Er oder sie hört Herz und Lungen mit dem Stethoskop ab, checkt eventuell innere Organe wie die Leber und Milz, indem er oder sie den Bauch vorsichtig betastet, betrachtet die Augen und die Haut.
Manchmal macht der Arzt oder die Ärztin auch einen Schnelltest auf Streptokokken Typ A[3]. Solche Tests helfen zu entscheiden, ob eine Behandlung mit einem Antibiotikum nötig ist.
Eine Blutuntersuchung kann infrage kommen, wenn zum Beispiel ein Pfeiffersches Drüsenfieber vermutet wird. Weitere diagnostische Verfahren wie eine Untersuchung beim Hals-Nasen-Ohren-(HNO-)Arzt, ein bildgebendes Verfahren wie Ultraschall, Magnetresonanztomografie (MRT) oder Computertomografie (CT) werden bei besonderen Fragestellungen oder Komplikationen veranlasst. Das gilt auch für die Entnahme von Gewebeproben.
Wie behandelt die Ärztin oder der Arzt Halsschmerzen?
Halsschmerzen sind überwiegend durch einen Virusinfekt bedingt – häufig klingen sie dann nach einer Woche ab. Daher erübrigt sich in diesen leichten Fällen meist eine ärztliche Therapie.
Kurzfristig kann bei Bedarf jedoch ein Schmerzmittel wie Paracetamol oder ein entzündungshemmendes Mittel, zum Beispiel Ibuprofen, helfen. Dazu berät am besten die Ärztin oder der Arzt.
Wenn Halsschmerzen auf einem bakteriellen Infekt beruhen, kann ein Antibiotikum angezeigt sein. Im Einzelnen hängt es aber von der genauen ärztlichen Diagnose ab und davon, wie ausgeprägt der Befund ist. Im Falle einer leichten Streptokokken-Angina ist bei Menschen mit normaler Immunabwehr und ohne vorausgegangene medizinische Besonderheiten ein Antibiotikum nicht routinemäßig notwendig. Bei reinen Virusinfekten sind Antibiotika wirkungslos.
Tritt wiederholt mehrmals pro Jahr eine antibiotikumpflichtige Streptokokken-A-Tonsillitis auf, kann eine Mandeloperation empfehlenswert sein.
Bei bestimmten Allergien können Antiallergika oder auch eine gezielte Hyposensibilisierung helfen. Die auslösenden Allergene sollten Betroffene nach Möglichkeit meiden.
Sind andere Krankheiten wie ein Reflux, Schnarchen oder sogar ein Tumor Auslöser der Halsschmerzen, wird sie der Arzt oder die Ärztin entsprechend behandeln.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten.
Quellen:
- [1] Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM): Halsschmerzen, S3-Leitlinie. AWMF Online: https://register.awmf.org/... (Abgerufen am 21.02.2024)
- [2] Robert-Koch-Institut: Streptococcus pyogenes-Infektionen. https://www.rki.de/... (Abgerufen am 21.02.2024)
- [3] Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie e.V.: Therapie der Tonsillo-Pharyngitis. https://register.awmf.org/... (Abgerufen am 22.02.2024)