Streptokokken-Infektion: Wann ist ein Antibiotikum nötig?

© Getty Images/Fancy/Veer/Corbis
So ziemlich jeder, der regelmäßig in einer Kita ein- und ausgeht, sein Kind bringt und abholt, kennt solche Zettel: "Wir haben Streptokokken!" oder: "In unserer Einrichtung ist ein Fall von Scharlach aufgetreten!" Streptokokken sind Bakterien, von denen unterschiedliche Stämme existieren. Manche sind harmlos, andere lösen Krankheiten wie Scharlach oder eine Mandelentzündung aus. Kinder sind meist von Streptokokken der Gruppe A betroffen, vor allem Kindergartenkinder zwischen drei und sechs Jahren. "In dieser Altersgruppe werden fast alle Kinder gemeinsam betreut und tauschen eben auch Infektionen aus", sagt Professor Dr. Johannes Liese, Abteilungsleiter für pädiatrische Infektiologie und Immunologie am Universitätsklinikum Würzburg. Nicht jeder, der mit Streptokokken in Berührung kommt, erkrankt: "Viele Kinder tragen den Erreger in sich, ihr Immunsystem hält ihn in Schach, sie können aber andere anstecken", erklärt Barbara Mühlfeld, Kinderärztin in Bad Homburg.

Professor Dr. Johannes Liese, Universitätsklinikum Würzburg
© Emmert
Oft sind es Viren
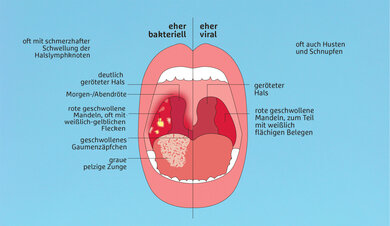
Oft sind es Viren, die den Boden für die Streptokokken bereiten. Ein viraler Infekt – mit Husten, Schnupfen, Halsschmerzen – greift die Schleimhäute im Rachen an: perfekte Bedingungen für Bakterien. "Streptokokken der Gruppe A, die eigentlich friedlich im Rachen sitzen, lösen dann eine Entzündung aus", so Liese. Starke Halsschmerzen, ein geröteter Rachen und Fieber sind Anzeichen, dass aus der Infektion eine Erkrankung geworden ist. Die wird oft generell als "Scharlach" bezeichnet. "Aber nicht jede Erkrankung ist gleich Scharlach", sagt Medizinerin Mühlfeld.
Vielmehr sei Scharlach eine schwere Reaktion des Körpers auf die Bakterien: Dazu gehören das sogenannte Scharlach-Exanthem, ein feinfleckiger, rötlicher Ausschlag, der sich, beginnend in der Leistengegend, über den ganzen Körper ausbreiten kann, Kopf- und Gliederschmerzen sowie hohes Fieber. Auch die gerötete, geschwollene "Himbeerzunge" kann ein Anzeichen für Scharlach sein.
© W&B/Astrid Zacharias

Barbara Mühlfeld, Kinderärztin in Bad Homburg
© Bernd Hartung
Antibiotikum nötig?
Häufiger aber lösen Streptokokken Entzündungen im Hals- und Rachenraum aus, die weniger schwer verlaufen, etwa eine Mandelentzündung (Tonsillitis). Manche Kinder sind trotz geschwollener Mandeln noch relativ fit, haben nur leicht erhöhte Temperatur oder gar kein Fieber. Braucht es jetzt trotzdem ein Antibiotikum? Nein, sagt Kinder und Jugendärztin Barbara Mühlfeld. "Bei einer Streptokokken-Angina gibt man nicht automatisch ein Antibiotikum. Die Therapie hängt von den Beschwerden und dem Krankheitsgefühl des Kindes ab." Fühlt sich das Kind gut, ist das Immunsystem stark genug, die Erreger zu bekämpfen. Und es ist wichtig, dass es diese Aufgabe erledigt: Jede Infektion ist eine wichtige Gelegenheit für das Immunsystem, sich für spätere Begegnungen zu wappnen. Daher erkranken Kinder bis sechs Jahre relativ häufig, später immer seltener.
Sind Bakterien die Ursache?
Ein Antibiotikum verschreibt der Kinderarzt bei hohem Fieber, wenn das Kind über Schmerzen klagt, eine schwere Komplikation wie eine ausgedehnte Infektion im Rachenraum oder eine Abszessbildung zu befürchten sind. Ärzte prüfen genau, ob wirklich eine bakterielle Infektion vorliegt – denn nur gegen diese wirkt ein Antibiotikum auch. Ein viraler Infekt macht oft ähnliche Beschwerden, ein Antibiotikum bleibt dann aber wirkungslos. Weil in der Vergangenheit zu viele Antibiotika verschrieben wurden, sind einige Bakterien resistent geworden. Es besteht die Gefahr, dass die einst effektiven Mittel nichts mehr ausrichten.
Abstrich gibt Sicherheit
"Wir klären also: Wie hoch ist die Wahrscheinlichkeit, dass eine Infektion mit Streptokokken vorliegt? Ein stark geröteter Rachen spricht dafür, Husten und Schnupfen eher dagegen", erklärt Infektiologe Liese. So tasten sich Kinderärzte vor und nehmen abschließend zur Sicherheit einen Abstrich aus dem Rachen oder führen mit einem Tropfen Blut aus der Fingerkuppe einen Schnelltest durch.
"Bei gutem Allgemeinbefinden braucht es kein Antibiotikum, da mache ich keinen Abstrich", sagt Barbara Mühlfeld. "Hat das Kind starke Beschwerden und braucht meines Erachtens ein Antibiotikum, gibt mir der Abstrich Sicherheit." Das Medikament der Wahl ist dann Penicillin. "Es ist das Antibiotikum, das wir am längsten und besten kennen, Unverträglichkeiten sind selten", betont Johannes Liese. Wichtig: Es muss sieben Tage lang eingenommen werden, Kinder bekommen es meist als Saft. "Halten Sie unbedingt die vom Arzt empfohlene Zeit ein", betont Kinderärztin Mühlfeld. Etwa 24 bis 48 Stunden nach Beginn der Therapie ist das Kind übrigens nicht mehr ansteckend, meist sind dann auch die Symptome schon fast verschwunden.
Vorsicht, Resistenzen
Doch die Annahme, die Erreger seien damit völlig in Schach, täuscht: "Brechen Sie die Behandlung zu früh ab, sind nicht alle Streptokokken verschwunden, und es kann zu einer erneuten Erkrankung kommen", warnt Mühlfeld. Teilresistente Bakterien können übrigbleiben, die sich wiederum vermehren und immer resistenter gegen Antibiotika werden. Das möchte niemand. Das Immunsystem macht seinen Job übrigens auch trotz Antibiotika-Therapie: "Es hat zwar etwas weniger zu tun, bildet aber trotzdem Antikörper gegen die Erreger und tötet Bakterien ab", erklärt Kinder- und Jugendärztin Mühlfeld. Wenn dann die nächste Streptokokken-Welle grassiert, ist das Immunsystem schon besser darauf vorbereitet.



