Fieber: Wann ist es gefährlich?

Fieber ist im Prinzip eine sinnvolle Reaktion des Körpers.
© Westend61 / Tanya Yatsenko
Was ist Fieber?
Als Fieber gilt eine im Po gemessene Körpertemperatur ab 38 bis 38,5 Grad Celsius.
Körpertemperatur, im Po gemessen:
- Normal: 36,5 °C bis 37,5 °C
- Erhöht: 37,6 °C bis 38,1 °C, bei Kindern bis 38,4 °C
- Fieber: ab 38,2 °C, bei Kindern ab 38,5 °C, bei Säuglingen unter drei Monaten ab 38 °C
- Hohes Fieber: ab 39 °C
- Sehr hohes Fieber (Hyperpyrexie): ab 40 °C
Wie entsteht Fieber?
Fieber hat zahlreiche Ursachen. Am häufigsten ist es Symptom einer Infektion und signalisiert, dass sich das Immunsystem gerade verstärkt mit einem Krankheitserreger oder einer Entzündung beschäftigt. Denn dann bildet der Körper verschiedene Abwehrstoffe, von denen einige Fieber erzeugen.
Normalerweise hält der Körper seine Temperatur bei etwa 37 Grad Celsius konstant. Leichte Schwankungen sind aber normal, zum Beispiel im Tagesverlauf: In der zweiten Nachthälfte und morgens ist die Körpertemperatur am niedrigsten, zum Abend hin am höchsten. Außerdem heizt körperliches Arbeiten den Körper vorübergehend auf, aber auch ein üppiges Essen. Bei Frauen im fruchtbaren Alter steigt die Körpertemperatur nach dem Eisprung in der Zyklusmitte um etwa ein halbes Grad Celsius an und bleibt bis zur nächsten Monatsblutung auf dem erhöhten Niveau[1].
Befinden sich Krankheitserreger und Entzündungsstoffe im Körper, schaltet sich dessen Immunabwehr ein. Einige der Abwehrstoffe können bewirken, dass das Gehirn den Sollwert für die Körpertemperatur anhebt. Denn bei höheren Temperaturen können wichtige Abwehrreaktionen beschleunigt ablaufen. Insofern ist Fieber in vielen Fällen eine sinnvolle Reaktion des Körpers und unterstützt das Immunsystem bei seiner Arbeit.
Um die Temperatur zu erhöhen, hat der Körper mehrere Strategien: Er drosselt die Wärmeabgabe über die Haut. Daher ist sie anfangs trocken, blass und kalt. Zugleich versucht der Körper durch Muskelzittern Wärme zu erzeugen. Der Schüttelfrost erhöht also die Wärmeproduktion. Gleichzeitig wird sich der oder die Frierende wärmer anziehen. Darüberhinaus wird die Leber aktiv, indem sie den Stoffwechsel ankurbelt, was ebenfalls Wärme erzeugt. Allmählich glüht die Haut, die Wangen sind rot, Puls und Atmung werden schneller.
Wie kann sich Fieber bemerkbar machen?
Abgesehen von der erhöhten Körpertemperatur kann sich Fieber anhand folgender körperlicher Anzeichen bemerkbar machen machen[2]:
- Müdigkeit, Abgeschlagenheit
- Schweißausbrüche, Durstgefühl
- trockene, heiße Haut, glänzende Augen
- trockene und belegte Zunge
- Schüttelfrost
- Appetitlosigkeit
- beschleunigte Atemfrequenz
- bei hohem Fieber auch Unruhe, Verwirrtheit, Halluzinationen
Wann mit Fieber zum Arzt oder zur Ärztin?
Bei Fieber sollte man in folgenden Fällen zum Arzt oder zur Ärztin:
- wenn ein Baby bis drei Monate Fieber hat (ab 38 Grad Celsius), ein älteres Baby oder Kleinkind länger als einen Tag fiebert (ab 38,5 Grad Celsius) oder ein größeres Kind länger als drei Tage. Außerdem, wenn zusätzliche Krankheitszeichen auftreten wie Durchfall, Erbrechen, Bauchschmerzen, Hautausschläge, Berührungsempfindlichkeit, Nackensteife oder das Fieber trotz fiebersenkender Mittel nicht ausreichend zurückgeht[3].
- bei einem Fieberkrampf – vor allem, wenn er erstmals auftritt. Dann den Notruf unter 112 rufen.
- bei Erwachsenen bei hohem Fieber über 40 Grad Celsius oder wenn das Fieber länger als zwei bis drei Tage anhält[4]. Außerdem immer, wenn die fiebernde Person nicht mehr genügend Flüssigkeit zu sich nehmen kann.
- bei Fieber nach einem Auslandsaufenthalt oder Fieber mit Symptomen wie Nackensteife, blutigem Durchfall, neurologischen Störungen wie Benommenheit, Bewusstseinstrübung oder Bewusslosigkeit oder Hautausschlag.
Abgesehen davon kommt es stark auf den Allgemeinzustand an, ob Fieber ärztlich behandelt werden muss. Fühlt sich der oder die Fiebernde sehr schlecht, sollte er oder sie auf jeden Fall zum Arzt oder zur Ärztin gehen.
Welche Ursachen von Fieber gibt es?
Meistens wird Fieber von ansteckenden Krankheiten verursacht. Daneben kommen weitere Infektionskrankheiten und Entzündungen als Auslöser von Fieber infrage. Hier eine Auswahl:
- Eitrige Mandelentzündung
- Mittelohrentzündung
- Nasennebenhöhlen-Entzündungen
- typische Kinderkrankheiten wie Masern, Mumps, Röteln, Scharlach, Windpocken oder Dreitagefieber
- die Hand-Fuß-Mund-Krankheit
- Magen-Darm-Infekte
- eine Blinddarmentzündung
- Harnwegsinfekte, mit einer Nierenbeckenentzündung
- Lungenentzündung, etwa durch Grippeviren oder Pneumokokken
- Gehirnhautentzündungen durch Bakterien wie Meningokokken, Streptokokken, Pneumokokken, Haemophilus influenzae Typ b
- Tuberkulose
- Q-Fieber
- Pontiac-Fieber
- Legionärskrankheit
- Bakterielle Knochen- und Gelenkinfektionen, zum Beispiel einer Knochenmarkentzündung (Osteomyelitis). Diese können als Folge einer bakteriellen Infektion, etwa einer starken Mandelentzündung, bei Säuglingen oder Kleinkindern auftreten.
- Epstein-Barr-Virusinfektion (Pfeiffersches Drüsenfieber)
- Toxoplasmose
- Lyme-Borreliose (durch Zecken übertragen)
- Katzenkratzkrankheit
- Herzinnenhautentzündung (Endokarditis lenta)
- Gallenblasenentzündung (Cholezystitis)
- Leberentzündungen durch Hepatitis-Viren oder auch andere Viren wie das Epstein-Barr- oder das Cytomegalievirus, Coxsackie- und Herpes-Simplex-Viren oder eine Toxoplasmose
- Entzündung der Bauchspeicheldrüse (Pankreatitis)
- Entzündung des Darms, zum Beispiel Colitis ulcerosa, der Crohn-Krankheit oder eine Divertikelentzündung (Divertikulitis)
- Schilddrüsenentzündungen
- Infektionen mit dem Krankenhauskeim MRSA
- nach Eingriffen (zum Beispiel Abszess, nekrotisierende Fasziitis)
- auf Auslandsreisen erworbene fieberhafte Infektionen wie
Tollwut, Ebola- und Marburg-Fieber, Malaria, Westnil-Fieber, Denguefieber, Gelbfieber. - die Geschlechtskrankheit Gonorrhö (Tripper)
- Sexuell und über Kontakt unter anderem mit infiziertem Blut, etwa bei Verletzungen oder Spritzen, übertragbare Krankheiten wie Hepatitis B oder eine HIV-Infektion.
Außer Infektionen gibt es auch noch andere Ursachen für Fieber wie Autoimmunerkrankungen, Gefäßentzündungen, Arzneimittel, Tumoren oder erbliche Krankheiten. Diese werden oft nicht sofort erkannt, was zunächst zu der Diagnose „Fieber unbekannter Ursache“ führt.
Fieber unbekannter Ursache (FUO)
Hält das Fieber mehr als drei Wochen an und kann die Ärztin oder der Arzt trotz eingehender Untersuchung zunächst keine Ursache für das Fieber feststellen, spricht man vom „Fieber unbekannter Ursache" (FUO). Meist zeigt sich dann im späteren Verlauf eine der folgenden Ursachen[5]:
- Autoimmunerkrankungen. Dabei greift das Immunsystem durch eine Fehlsteuerung gezielt körpereigenes Gewebe an. Ein Beispiel sind Kollagenosen, sogenanntes Bindegewebsrheuma. Weil Bindegewebe körperweit vorhanden ist, können sich dabei viele Organe einschließlich der Gefäße entzünden. Dazu gehören der systemische Lupus erythematodes (SLE) und die Polymyositis / Dermatomyositis.
Ein weiteres Beispiel sind bestimmte Rheumaformen mit schwerem Krankheitsverlauf. Bei den typischen rheumatischen Gelenkerkrankungen tritt Fieber nicht regelhaft auf. Doch seltene schwere Krankheitsformen bilden eine Ausnahme. Dazu gehört zum Beispiel das Felty-Syndrom mit deutlichen Fieberschüben. - Gefäßentzündungen (Vaskulitis-Erkrankungen). Bei der primären Vaskulitis entzünden sich große, mittelgroße oder kleine Gefäße – in der Regel ohne bekannte Ursache. Unter anderem kann dabei Fieber auftreten. Auch das Kawasaki-Syndrom zählt zu den Gefäßentzündungen: Das fieberhafte Krankheitsbild tritt hauptsächlich bei Kindern unter fünf Jahren auf.
- Arzneimittelfieber. Ein Arzneimittelfieber kommt bei etwa drei bis fünf Prozent der Arzneibehandlungen vor. Es gibt verschiedene Auslöser. Sie reichen von Allergien über eine angeborene Überempfindlichkeit bis zu Wirkungen des Arzneistoffs selbst.
So können manche Medikamente zum Beispiel die Temperaturregelung im Gehirn beeinflussen. Andere vermindern die Wärmeabgabe oder steigern die Wärmebildung im Körper. Das Risiko eines Arzneimittelfiebers steigt mit der Anzahl der eingenommenen Medikamente. Die Dosis eines Arzneimittels spielt ebenfalls eine Rolle. Teilweise ist die Entstehung noch unklar. Doch: Arzneimittel sollten nur nach Rücksprache mit dem Arzt oder der Ärztin abgesetzt werden. - Tumoren (Krebserkrankungen verschiedener Organe, des Lymphsystems, Blutes). Manche Tumoren erzeugen verschiedene Stoffe, auch "Pyrogene" genannt, die den Sollwert der Körpertemperatur im Wärmeregulationszentrum des Gehirns verstellen. Dann kommt es zu Fieber. Dieses kann zudem anzeigen, dass der Körper sich gegen den Tumor wehrt.
- Erbliche Fiebererkrankungen (sogenannte autoinflammatorische Erkrankungen), die unkontrollierte Abwehrreaktionen in Gang setzen. Es kommt zu Entzündungen einzelner Organe mit Fieber, teilweise auch Lymphknotenschwellungen und vielfältigen anderen Symptomen. Zum Beispiel zählen das Still-Syndrom und die Gicht zu den autoinflammatorischen Syndromen.
Nicht wirklich Fieber: Hitzschlag
Bei großer körperlicher Belastung bei starker Hitze kann ein Hitzschlag auftreten. Dabei ist die Temperaturregelung des Körpers außer Kraft gesetzt. Die Temperatur steigt infolge einer Überhitzung unkontrolliert auf über 40 °C an (Hyperthermie). Ausbleibendes Schwitzen oder unkontrollierte Wärmeproduktion im Körper löst einen womöglich lebensbedrohlichen Wärmestau aus.
Welche Arten von Fieber gibt es?
Erhöhte Temperatur (subfebril)
Als erhöhte Temperatur gelten üblicherweise Werte von 37,5 bis 38,1 oder 38,4 Grad Celsius. Sie können zum Beispiel bei Infekten, rheumatischen Erkrankungen oder einer Tuberkulose vorkommen.
Fieber (febrile Temperatur)
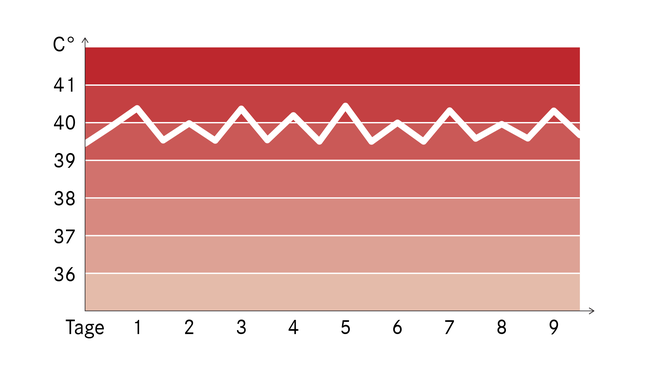
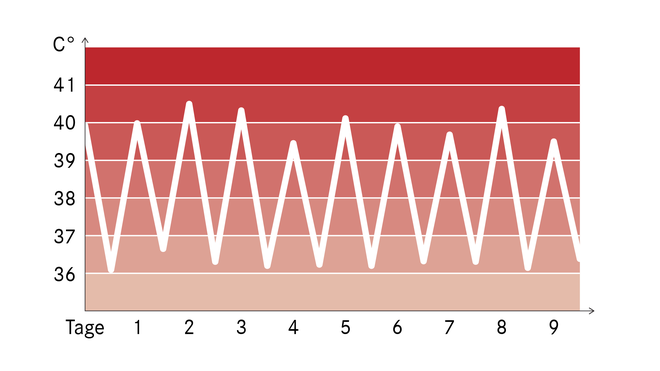
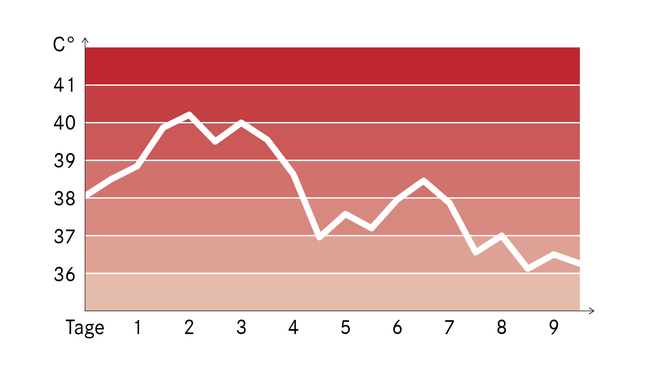
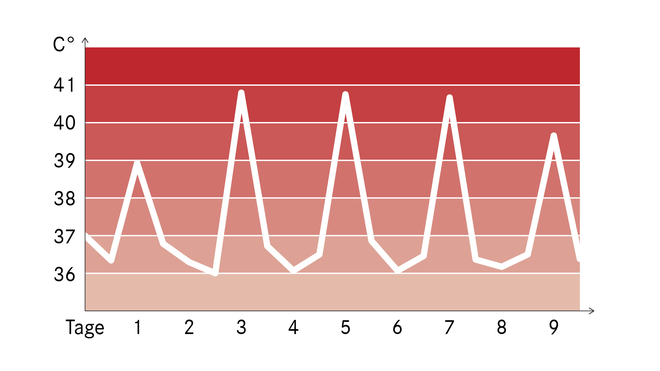
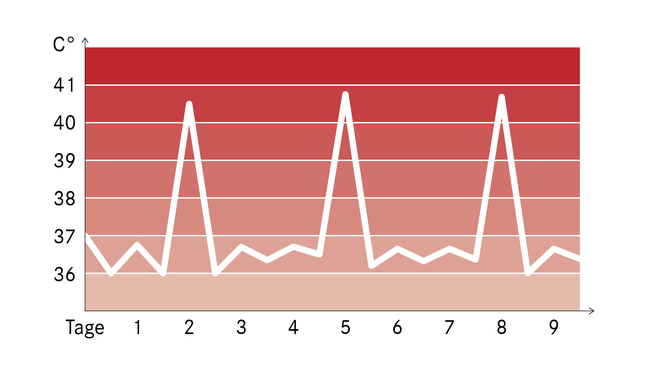
Febrile Temperaturen liegen bei über 38 beziehungsweise über 38,5 Grad Celsius. Der Verlauf der Fieberkurve kann für die Ärztin oder den Arzt eine wichtige Information sein. Einige Beispiele:
- Kontinuierliches Fieber: Es weist höchstens Schwankungen von bis zu 1 °C tagsüber auf und besteht tagelang oder länger. Typisch ist das zum Beispiel für akute Infektionen durch Bakterien, etwa Lungenentzündungen, Scharlach oder Typhus.
- Schwankende Fieberkurven, zum Beispiel intermittierend: Es bestehen starke Schwankungen. Abends steigt die Temperatur oft an. Morgens kann sie normal sein. Manche Betroffenen neigen auch zu Schüttelfrost. Das ist der klassische Velauf bei vielen Erkältungskrankheiten.
- Doppelgipfliges Fieber: Nach dem ersten Temperaturabfall steigt das Fieber erneut an. Typisch ist das zum Beispiel bei Masern. Ein solcher Verlauf kann außerdem auf ein Wiederaufflammen der Infektion oder auch eine zusätzliche bakterielle Infektion im Rahmen eines Virusinfekts hinweisen. Dann kann das Fieber auch noch höher sein als zuvor.
- Wechselfieber: Fieber mit einer regelmäßigen oder unregelmäßigen Folge fieberfreier Tage dazwischen – das ist zum Beispiel charakteristisch für verschiedene Malaria-Formen.
Manche Krankheiten zeigen eine typische Fieberkurve (Beispiele)
Was hilft bei Fieber?
Bei Fieber ist es wichtig, ausreichend Flüssigkeit zu trinken – einen halben bis einen Liter mehr als sonst. Gesunde Menschen sollten normalerweise täglich 1,5 bis zwei Liter Flüssigkeit aufnehmen. Menschen mit einer Nierenschwäche sollten die für sie empfohlene Flüssigkeitsmenge mit dem Arzt oder der Ärztin besprechen.
Eine der Gefahren bei hohem oder anhaltendem Fieber ist Austrocknung durch Flüssigkeitsmangel – vor allem Babys und Kleinkinder sowie ältere Menschen sind gefährdet. Herz- und Kreislaufprobleme sowie das Risiko einer Thrombose (Bildung eines Blutgerinnsels, das zum Beispiel eine Beinvene verstopft) können ansonsten zunehmen. Zudem drohen Schwindel und andere Störungen des zentralen Nervensystems, körperliche Schwäche, Kollaps- und Sturzgefahr.
Zeigt das Fieberthermometer 39 Grad Celsius oder mehr an oder fühlt sich der oder die Betroffene sehr schlecht, kann das Schmerz- und Fiebermittel Paracetamol helfen. Außer für Babys unter drei Monaten ist zudem Ibuprofen als Fiebermittel zugelassen. Unbedingt die richtige Dosierung wählen und die zeitlichen Abstände zwischen den einzelnen Dosen einhalten. Zur Einnahme informiert die Packungsbeilage, Arzt oder Ärztin oder die Apotheke.
Außerdem können Wadenwickel helfen, das Fieber zu senken.
Wie behandelt der Arzt oder die Ärztin Fieber?
Diagnosestellung
Liegt ein behandlungsbedürftiges Fieber vor, wird der Arzt oder die Ärztin eventuell zunächst noch einmal Nachmessen und den oder die Betroffene sorgfältig körperlich untersuchen.
Je nach Ergebnis wird der Arzt oder die Ärztin anschließend eventuell eine gezielte Diagnostik einleiten. Dazu können je nach Verdachtsdiagnose Urin- oder Bluttests sowie bildgebende Untersuchungen gehören.
Bleibt die Ursache weiterhin unbekannt und das Fieber länger als drei Wochen bestehen, handelt es sich um Fieber unbekannter Ursache (FUO). Dies muss dann genauer abgeklärt werden.
Therapie
Die Behandlung richtet sich nach der Ursache des Fiebers. Liegt ein Infekt vor, kann es sein, dass eine Behandlung genügt, welche die Symptome lindert. Es kann aber auch sein, dass eine ursächliche Behandlung – etwa mit Antibiotika, welche gegen Bakterien wirken –, sinnvoll und notwendig ist. Auch gegen bestimmte Viren, Parasiten- oder Pilzerkrankungen gibt es Medikamente.
Bei seltenen Ursachen wie Autoimmunerkrankungen oder Tumoren wird je nach Ursache entsprechend behandelt. Bei einem Arzneimittelfieber wird die Ärztin oder der Arzt das auslösende Medikament kontrolliert absetzen oder ersetzen.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten.
Quellen:
- [1] Berufsverband Deutscher Internistinnen und Internisten: Was ist Fieber?. Internisten im Netz: https://www.internisten-im-netz.de/... (Abgerufen am 13.03.2024)
- [2] Berufsverband Deutscher Internistinnen und Internisten: Fieber: Anzeichen & Symptome. Internisten im Netz: https://www.internisten-im-netz.de/... (Abgerufen am 14.03.2024)
- [3] Bundeszentrale für gesundheitliche Aufklärung (BZgA): Fieber bei Babys und Kindern. kindergesundheit-info.de: https://www.kindergesundheit-info.de/... (Abgerufen am 23.02.2024)
- [4] Berufsverband Deutscher Internistinnen und Internisten: Tipps bei Fieber. Internisten im Netz: https://www.internisten-im-netz.de/... (Abgerufen am 23.02.2024)
- [5] Berufsverband Deutscher Internistinnen und Internisten: Fieber unbekannter Ursache (FUO). Internisten im Netz: https://www.internisten-im-netz.de/... (Abgerufen am 13.03.2024)