Cholesterin und andere Blutfette
Was ist Cholesterin?
Cholesterin ist eine natürliche Verbindung aus der Gruppe der Steroide, die in allen Zellen vorkommt. Die zu den Fetten gezählte Substanz ist ein unverzichtbarer Bestandteil der Körperzellen und Grundbaustein vieler Hormone. Einen Großteil des benötigten Cholesterins stellt der Körper selbst her. Der Rest wird mit der Nahrung aufgenommen.
Andererseits gilt ein hoher Cholesterinspiegel als ein Risikofaktor für Arterienverkalkung (Arteriosklerose). Denn überschüssiges Cholesterin kann sich in den Gefäßen ablagern. Die gefäßverengenden Ablagerungen können einen Herzinfarkt, Schlaganfall oder Verschlüsse von Schlagadern in den Gliedmaßen, vor allem in den Beinen (periphere arterielle Verschlusskrankheit), nach sich ziehen.
Laut einer großen Studie[1] haben 57 Prozent der Männer und 61 Prozent der Frauen im Alter von 18 bis 79 Jahren erhöhte Cholesterinwerte – 18 Prozent der Männer und 20 Prozent der Frauen sogar stark erhöhte. Bei älteren Menschen sind hohe Werte häufiger als bei jüngeren.
Die Bezeichnung "Cholesterin" leitet sich aus den griechischen Begriffen chole (Galle) und stereos (fest) ab und wurde geprägt, als man im 18. Jahrhundert Cholesterin in Gallensteinen nachwies. Denn überschüssiges Cholesterin wird teilweise zurück in die Leber transportiert und über die Galle ausgeschieden.
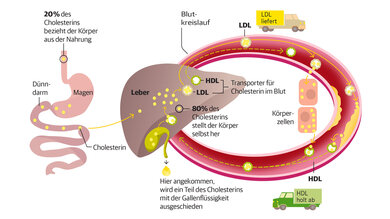
Den größten Teil des benötigten Cholesterins stellt der Körper selbst in der Leber her.
© W&B/Dr. Ulrike Möhle
Was sind Triglyzeride?
Zu den Blutfetten gehören auch die Triglyzeride, eine Verbindung aus dem Alkohol Glycerin und drei Fettsäuren. Auch sie stellt der Körper größtenteils selbst her, sie dienen ihm als Energiespeicher. Zu viele von ihnen erhöhen aber ebenfalls das Risiko für Herz-Kreislauf-Erkrankungen.
LDL-C, HDL-C, VLDL: Was bedeuten die Laborwerte?
Der Körper benötigt für seinen Stoffwechsel vor allem zwei Fettarten: Cholesterin und Triglyzeride. Weil Fette sich nicht im Blut lösen, sind sie an Transportpartikel aus Eiweißen und anderen Fettsubstanzen gebunden. Diese unterscheiden sich in Größe und Dichte und tauchen im Laborbericht wie folgt auf:
- LDL-C (Low-density-lipoprotein-Cholesterin, Lipoprotein-Partikel niedriger Dichte) ist der wichtigste Risikofaktor. Die kleinsten Partikel sind hier die gefährlichsten, routinemäßig wird aber die gesamte Menge berechnet oder gemessen.
- HDL-C (Lipoprotein-Partikel hoher Dichte) beeinflusst das Risiko selbst nicht – ein niedriger Wert zeigt aber ein erhöhtes Risiko an. HDL-C wird oft als „gutes“ Cholesterin bezeichnet, LDL-C als „böses“. Diese Vorstellung wird jedoch von aktuellen Studien[2] infrage gestellt. Deren Ergebnisse deuten nicht darauf hin, dass ein hoher HDL-Wert allein die schädlichen Auswirkungen eines zu hohen LDL-Wertes auf Dauer ausgleichen kann.
- VLDL (Partikel sehr geringer Dichte) transportieren vor allem Triglyzeride. Befindet sich viel VLDL im Blut, erhöht das ebenfalls das Risiko für Erkrankungen des Herz-Kreislauf-Systems.
- Als Risikomarker dient zudem das Non-HDL-C, also das Gesamtcholesterin ohne HDL-C. Sein Vorteil: Es umfasst auch die oben genannten VLDL-Partikel.
Wann sind der LDL-Cholesterinwert und andere Blutfettwerte zu hoch?
Wann die Blutfettwerte zu hoch sind, lässt sich nur abhängig vom persönlichen Risiko für Herz-Kreislauf-Erkrankungen sagen. Dieses bedingt, welcher Wert für die einzelnen Blutfette genau angestrebt werden sollte. Im Hinblick auf die LDL-C-Werte teilen Herzspezialisten ihre Patientinnen und Patienten zum Beispiel in fünf Kategorien ein[3]:
- Gesunde Menschen ohne Risikofaktoren für eine Herz-Kreislauf-Erkrankung sollten einen LDL-Cholesterinwert unter 116 mg/dl (<3,0 mmol/l) haben.
- Gesunde Menschen mit mäßig erhöhtem Risiko, beispielsweise aufgrund von Übergewicht oder leicht erhöhtem Blutdruck, sollten einen LDL-Cholesterinwert unter 100 mg/dl (<2,6 mmol/l) haben.
- Menschen mit hohem Risiko, zum Beispiel mit ausgeprägtem Bluthochdruck, genetisch bedingt hohen Cholesterinwerten oder Raucher, sollten einen LDL-Cholesterinwert von unter 70 mg/dl (<1,8 mmol/l) anstreben.
- Bei Menschen mit sehr hohem Risiko sollte der LDL-Cholesterinwert unter 55 mg/dl (1,4 mmol/l) liegen. Das betrifft die meisten Patientinnen und Patienten mit Herzerkrankungen und solche mit Diabetes.
- Für Menschen mit sehr hohem Risiko, die innerhalb von zwei Jahren trotz Behandlung mit einem cholesterinsenkenden Medikament einen zweiten Herzinfarkt oder Schlaganfall erlitten haben, sollte ein LDL-Zielwert unter 40 mg/dl (unter 1,0 mmol/l) in Erwägung gezogen werden.
Weiteres Therapieziel in den beiden höchsten Risikoklassen: Senkung des LDL-C-Werts auf mindestens die Hälfte des Ausgangswerts.
Für das Non-HDL-C nennt die europäische Leitlinie, abhängig vom persönlichen Risiko, Therapieziele von weniger als 130 mg/dl (3,4 mmol/l) bis weniger als 85 mg/dl (2,2 mmol/l).
Für Triglyzeride ist kein exaktes Therapieziel definiert. Bei Werten von über 150 mg/dl (1,7 mmol/l) sollte man vor allem seine Ernährungsweise umstellen.
Was sind Ursachen für erhöhte Cholesterinwerte?
Bei einem erhöhten Cholesterinspiegel spielt meist die Veranlagung eine wichtige Rolle. Eine ausgeprägte Form einer vererbten Fettstofffwechselstörung ist die familiäre Hypercholesterinämie. Bei ihr ist der LDL-Cholesterinwert besonders früh – auch schon im Kindesalter – besonders hoch. Allerdings betrifft die Erkrankung nur einen von 300 bis 500 Menschen. Meist spielen deshalb – neben einer entsprechenden Veranlagung – andere Faktoren wie eine ungesunde Ernährung, Medikamente oder Krankheiten wie eine Schilddrüsenunterfunktion, Diabetes oder Nierenerkrankungen eine Rolle.
Zusammengefasst können erhöhte (LDL-)Cholesterinwerte unter anderem folgende Ursachen haben[4]:
- Überproduktion von Cholesterin und Triglyzeriden – zum Beispiel bei einer erblichen Hypercholesterinämie
- Gestörter Abbau von Cholesterin – etwa bei Enzymdefekten, Nieren- oder Lebererkrankungen
- Stoffwechselkrankheiten – neben Diabetes zum Beispiel eine Schilddrüsenunterfunktion
- Einnahme bestimmter Medikamente
- Starker Alkoholkonsum
- Ungesunde Ernährung (vor allem übermäßiger Verzehr tierischer Fette)
Was sind die Auswirkungen von hohem Cholesterin auf die Gesundheit?
In den meisten Fällen spüren Betroffene bei erhöhten Blutfettwerten zunächst keine Symptome. Doch überschüssiges Cholesterin kann sich in den Blutgefäßen ablagern. Schreitet die sogenannte Arteriosklerose weiter fort, drohen zunächst Durchblutungsstörungen wie bei der koronaren Herzkrankheit. Sie kann sich durch ein Engegefühl in der Brust, Angina pectoris genannt, bemerkbar machen. Im weiteren Verlauf kann es zu Gefäßverschlüssen kommen, zum Beispiel einem Herzinfarkt, Schlaganfall oder auch einem Verschluss von Schlagadern in den Gliedmaßen, vor allem in den Beinen (periphere arterielle Verschlusskrankheit).
Hohe Blutfettwerte fallen also oft erst auf, wenn aufgrund von anderen Krankheiten die Blutwerte bestimmt werden oder – schlimmer – wenn bereits ein Herzinfarkt oder Schlaganfall aufgetreten ist. Deshalb ist es empfehlenswert, die allgemeine Gesundheitsuntersuchung („Check-up 35“) einmalig im Alter zwischen 18 und 34 Jahren und ab 35 alle drei Jahre in Anspruch zu nehmen. Unbedingt prüfen sollte der Arzt oder die Ärztin die Blutfettwerte, wenn in der Familie Fälle von Herzinfarkt oder Schlaganfall in jüngerem Alter aufgetreten sind. Anlass zur Messung geben auch weitere Risikofaktoren wie Diabetes, Bluthochdruck, Übergewicht, Nierenschwäche oder Rauchen.
Wie kann ich meinen Cholesterinspiegel senken?
Der erste Schritt ist immer eine gesündere Lebensweise. Also Übergewicht abbauen, nicht rauchen, viel bewegen, sich ausgewogen ernähren. Das heißt zum Beispiel: Möglichst wenig Zucker, insbesondere Fruchtzucker. Vor allem gesüßte Getränke, darunter auch Säfte, verschlechtern die Blutfette. Außerdem gilt: weniger verarbeitete Kohlenhydrate und Alkohol, mehr gesunde pflanzliche Fette statt gesättigter Fettsäuren. Damit kann man vor allem den Triglyzerid-Spiegel senken. Der Einfluss auf den LDL-C-Spiegel ist begrenzt, kann aber bei vorher sehr ungesunder Lebensweise durchaus relevant sein. Um stark erhöhtes LDL-Cholesterin in den Griff zu bekommen, reichen diese Maßnahmen oft nicht aus.
Gleiches gilt, wenn die erhöhten Blutfette eine genetische Ursache haben oder weitere Risikofaktoren für Herz-Kreislauf-Probleme bestehen. Dazu zählen Bluthochdruck, Diabetes und Rauchen. Auch Männer und ältere Menschen haben ein höheres Risiko.
Patientinnen und Patienten mit einem hohen Risiko für Herz-Kreislauf-Erkrankungen wird empfohlen, möglichst schnell mit einer cholesterinsenkenden Behandlung zu beginnen. Das gilt ebenso bei bereits bestehenden Herz-Kreislauf-Leiden. Zumal inzwischen belegt ist[5], dass Cholesterin-Senker, die Statine, das Risiko für einen Herzinfarkt oder Schlaganfall senken können.
Welche Lebensmittel enthalten viel Cholesterin?
Vor allem Eier stehen oft in der Kritik, das Cholesterin zu erhöhen. Dabei stellt der Körper rund 80 Prozent[6] des benötigten Cholesterins selbst her. Nur rund 20 Prozent nehmen wir mit der Nahrung auf. Einzelne Lebensmittel beeinflussen den Cholesterinspiegel also relativ wenig. Zu der Frage, wie viele Eier man essen sollte, gibt es unterschiedliche Meinungen. So nennt die Deutsche Gesellschaft für Ernährung[7] bis zu drei Eier pro Woche als Orientierungswert. Auch andere cholesterinhaltige Lebensmittel wie Milchprodukte, Fleisch, Krustentiere oder Innereien sind in Maßen erlaubt[8].
Auf gesättigte Fettsäuren, etwa in verarbeiteten Lebensmitteln, sollte man hingegen möglichst verzichten, da sie das Risiko für Gefäßerkrankungen stark erhöhen. Stattdessen auf gesunde, pflanzliche Fette wie Raps-, Lein- oder Olivenöl setzen. Vorteil: Sie sättigen lange und erhöhen den Blutzuckerspiegel nicht. Viele verarbeitete Lebensmittel bestehen zu einem Großteil aus Kohlenhydraten und Zucker, was sich ungünstig auf die Blutfette auswirkt.
Welche Medikamente helfen bei hohem Cholesterin?
Um sehr hohe LDL-C-Werte stark zu senken, sind meistens Medikamente nötig, an erster Stelle Statine. Sie hemmen die Bildung von Cholesterin im Körper. Leber und Zellen nehmen in Folge mehr LDL-Cholesterin aus dem Blut auf. In der Folge sinkt der Cholesterinspiegel. Wer bei der Einnahme Nebenwirkungen wie Muskelbeschwerden oder andere Symptome bemerkt, sollte Ärztin oder Arzt ansprechen. Patientinnen und Patienten sollten das Medikament nicht eigenmächtig absetzen. In vielen Fällen ist es möglich, entweder das Präparat zu wechseln oder die Dosis entsprechend anzupassen.
Zusätzliche Arzneimittel kommen infrage, wenn damit das Therapieziel nicht erreicht wird. Bei unzureichender (LDL-)Cholesterinsenkung und zum Beispiel sehr hohem Herzinfarktrisiko kann eine spezielle Blutwäsche, eine sogenannte LDL-Apherese, infrage kommen.
Wichtig: Die Referenzwerte sowie die ermittelten Werte können sich von Labor zu Labor stark unterscheiden. Weiterhin gibt es unter Umständen starke tageszeitliche und (saisonale) jahreszeitliche Schwankungen ohne Krankheitswert. Bevor Sie sich durch abweichende Ergebnisse verunsichern lassen, bitten Sie daher Ihren Arzt oder Ihre Ärztin, Ihnen Ihre persönlichen Daten zu erklären. Einzelne Laborwerte alleine sind zudem meistens nicht aussagekräftig. Oft müssen sie im Zusammenhang mit anderen Werten und im zeitlichen Verlauf beurteilt werden.
Quellen:
- [1] Scheidt-Nave, Christa et al.: Verbreitung von Fettstoffwechselstörungen bei Erwachsenen in Deutschland, Ergebnisse der Studie zur Gesundheit Erwachsener in Deutschland (DEGS1). Bundesgesundheitsblatt: https://edoc.rki.de/... (Abgerufen am 01.12.2023)
- [2] American Association for the Advancement of Science: Study challenges “good” cholesterol’s role in universally predicting heart disease risk. Eurek Alert: https://www.eurekalert.org/... (Abgerufen am 04.12.2023)
- [3] François Mach et al.: 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS). European Heart Journal: https://academic.oup.com/... (Abgerufen am 04.12.2023)
- [4] Winfried März et al.: Labordiagnostik von Fettstoffwechselstörungen. Deutsche Medizinische Wochenschrift: https://www.thieme-connect.de/... (Abgerufen am 04.12.2023)
- [5] Aponet: Statine: Lebenslange Einnahme bringt erhebliche Vorteile. Online: https://www.aponet.de/... (Abgerufen am 02.09.2022)
- [6] Deutsche Herzstiftung: Cholesterin – was ist das?, Warum hohe Cholesterinwerte schaden – und was Sie dagegen tun können. https://www.herzstiftung.de/... (Abgerufen am 05.09.2022)
- [7] Deutsche Gesellschaft für Ernährung e.V.: Fleisch, Wurst, Fisch und Eier, DGE-Ernährungskreis. DGE Online: https://www.dge.de/... (Abgerufen am 04.12.2023)
- [8] Prof. Dr. med. Thomas Meinertz: Sind cholesterinhaltige Nahrungsmittel tabu?, Sprechstundenfrage . Deutsche Herzstiftung e.V. Online: https://herzstiftung.de/... (Abgerufen am 04.12.2023)