Lungenentzündung (Pneumonie)
Was ist eine Lungenentzündung (Pneumonie)?
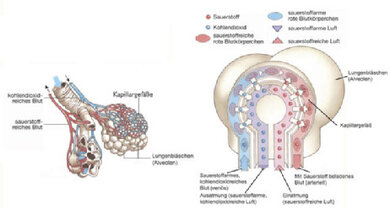
Bei der Lungenentzündung sind die Lungenbläschen (Alveolen) und/oder das dazwischen liegende Lungengewebe entzündet. Durch die Entzündung kommt es zu einer Verdickung des Gewebes, wodurch der Gasaustausch zwischen der Lunge und den Blutgefäßen zunehmend erschwert wird (siehe auch Hintergrundinformation: Gasaustausch).
Die für den Gasaustausch wichtigen Hohlräume werden bei der bakteriellen Lungenentzündung durch eitriges Material und Wassereinlagerungen in das Gewebe verdichtet und stehen nicht mehr für den Austausch der Atemgase zur Verfügung. Auch bei den sogenannten atypischen Lungenentzündungen durch Viren oder Pilze spielt sich die Entzündung vor allem im Lungenzwischengewebe, dem Interstitium, ab. Auch hier kommt es zu einer Verdickung des Lungengewebes, wodurch der Gasaustausch erschwert ist. Sowohl für die Diagnose als auch für die Therapie ist es allerdings nicht enscheidend, wo genau sich die Entzündung abspielt, sondern eher, wodurch sie verursacht wurde.
Nach Schätzungen erkranken jährlich allein in Deutschland 500.000 Menschen zu Hause oder in ihrem üblichen Umfeld (ambulant erworbene Pneumonie), knapp ein Drittel von ihnen benötigt eine Behandlung im Krankenhaus. Damit werden mehr Menschen mit einer Lungenentzündung in eine Klinik eingewiesen als mit einem Herzinfarkt oder einem Schlaganfall. Darüber hinaus gibt es Fälle, in denen Patienten sich aus anderen Gründen im Krankenhaus befinden und dort eine Lungenentzündung entwickeln (nosokomial erworbene Pneumonie).
© ddp Images GmbH/Picture Press/wissenmedia
Ursachen
Ursache einer Pneumonie ist meist eine Infektion der Lungenbläschen und/oder des Lungengewebes mit Bakterien, seltener mit Viren, Pilzen oder Parasiten. Manche Lungenentzündungen werden jedoch auch durch andere Reize verursacht, wie zum Beispiel eingeatmete Gase, Stäube oder durch Strahlen. Eine ausgeprägte Durchblutungsstörung bestimmter Lungenabschnitte sowie ein durch einen Fremdkörper oder Tumor verschlossener Bronchus können ebenfalls eine Entzündung des betroffenen Lungenabschnitts begünstigen. Daneben gibt es außerdem noch die Aspirationspneumonie, bei der Nahrungsbrei, Magensäure oder Mageninhalt in die Luftröhre und letztendlich auch in die Lunge gelangen. Sie schädigen das Lungengewebe entweder direkt oder bilden den Boden für eine Infektion.
Infektiöse Lungenentzündung
Wo Menschen eng zusammenleben sind stets auch Krankheitserreger im Umlauf. Hat ein Patient beispielsweise einen Atemwegsinfekt, reicht ein Niesen oder Husten, um unzählige, an Tröpfchen gebundene Keime freizusetzen. Sie werden dann von anderen eingeatmet und können deren Atemwege besiedeln. Diese Art des Infektionsweges nennt man Tröpfcheninfektion.
Lungenentzündungen gehen meist auf eine derartige Ansteckung durch Tröpfcheninfektion zurück. Prinzipiell können sie durch viele verschiedene Bakterienarten, aber auch durch Viren, Pilze (zum Beispiel Aspergillus-Arten oder Candida) oder Parasiten ausgelöst werden. Allerdings können die Erreger auch aus dem eigenen Mund kommen, wenn zum Beispiel Speichel in die Luftröhre gelangt.
Stecken sich Menschen in ihrer alltäglichen Umgebung an, sprechen Mediziner von einer ambulant erworbenen Pneumonie. Dies ist bedeutsam, weil sich die Erreger von denen im Krankenhaus erworbener Lungenentzündungen unterscheiden. Die Auslöser ambulant erworbener Pneumonien sind hauptsächlich Bakterien, vor allem Pneumokokken. Aber auch Grippe- und andere Viren können eine Lungenentzündung hervorrufen und/oder einen bakteriellen Infekt begünstigen.
Erkrankungen, bei denen die Ansteckung in Krankenhäusern erfolgt, werden nosokomial genannt. Sie treten vorzugsweise unter intensivmedizinischer Behandlung auf. Dies hat verschiedenen Gründe: Zum einen sind die Patienten, die sich auf einer Intensivstation befinden meist schwer krank, so dass sich ihr Abwehrsystem nicht mehr so gut gegen Keime verteidigen kann. Zum anderen können bestimmte therapeutische Maßnahmen – wie beispielsweise eine länger dauernde maschinelle Beatmung und eine Intubation (also ein Schlauch in der Luftröhre) – das Risiko, eine Lungenentzündung zu bekommen, erhöhen. Der Grund hierfür ist, dass Patienten an einer maschinellen Beatmung und miteinem Luftröhrenschlauch (Tubus) Medikamente erhalten, die ein künstliches Koma beziehungsweise einen Dämmerschlaf bedingen. Dadurch ist auch der Hustenreflex beeinträchtigt, welcher zur Reinigung der Luftröhre und der Bronchien notwendig wäre. Nicht selten handelt es sich bei den Erregern nosokomialer Pneumonien um schwer zu behandelnde Problemkeime, wie mehrfach antibiotikaresistente Staphylokokken oder Enterokokken.
Nicht infektiöse Lungenentzündung
Eine Lungenentzündung geht aber nicht immer auf eine Infektion zurück. Weitere mögliche Ursachen sind allergische Reaktionen sowie physikalische oder chemische Reize, wie Gase, Metalldämpfe und Stäube, die in die Lunge gelangen. Auch ionisierende Strahlen (zum Beispiel bei einer Strahlentherapie aufgrund von Krebs) können eine Lungenentzündung hervorrufen.
Durchblutungsstörungen wie eine Lungenembolie oder eine Blutstau in der Lunge bei einer Schwäche der linken Herzkammer (Linksherzinsuffizienz) können eine Lungenentzündung ebenfalls begünstigen. Auch bei einem durch einen Fremdkörper oder Tumor verschlossenen Bronchus kann es in dem mangelhaft belüfteten Lungenabschnitt zu einer Entzündung kommen.
Aspirationspneumonie
Eine besondere Stellung nehmen die Aspirationspneumonien ein. Sie entstehen, wenn Nahrungsbrei, Magensäure oder anderer Mageninhalt über die Luftröhre in die Lunge gelangen.
Gefährdet sind vor allem bewusstlose Menschen sowie Patienten mit Schluckstörungen. Schluckstörungen treten häufig nach Schlaganfällen, bei einer Parkinson-Erkrankung, einer Multiplen Sklerose, einem Schädel-Hirn-Trauma oder einem Hirntumor auf. Bei den Betroffenen ist die Motorik von Mund- und Rachenraum eingeschränkt, oft auch die Sensibilität im Bereich der Stimmlippen und der Schluckreflex.
Nahrungsreste gelangen statt in die Speise- in die Luftröhre und werden schließlich eingeatmet (aspiriert). Bei Erbrechen oder starkem Rückfluss von Magensaft in die Speiseröhre kann auch dieser in die Luftröhre vordringen, wenn die entsprechenden Schutzreflexe fehlen. Das aspirierte Material schädigt das Lungengewebe entweder direkt – zum Beispiel durch Verätzen mit Magensäure – oder begünstigt eine Infektion.
Risikofaktoren
Nicht jeder Kontakt mit einem Keim führt gleich zu einer Lungenentzündung. Die Krankheit bricht erst dann aus, wenn die körpereigene Abwehr die Erreger nicht in Schach halten und eliminieren kann. Dies ist vor allem bei Säuglingen und Menschen höheren Alters möglich, bei denen das Immunsystem noch nicht vollständig ausgebildet ist, beziehungsweise deren Abwehrkräfte allmählich wieder nachlassen. Zum anderen hängt es aber auch an der direkten Erregermenge, welche in die Lunge gelangt ist.
Zu den Risikopersonen zählen auch Menschen mit bestimmten Grunderkrankungen (beispielsweise Zuckerkrankheit, bestimmte Infektionskrankheiten, Alkoholismus) sowie solche, deren Abwehrlage durch eine Therapie eingeschränkt ist. Dies ist etwa der Fall, wenn Menschen Kortison, Chemotherapeutika oder die körpereigene Abwehr unterdrückende Medikamente (Immunsuppresiva) einnehmen müssen. Auch bei einer durch eine Erkrankung (zum Beispiel chronische Bronchitis) vorgeschädigten Lunge, kann sich eine Lungenentzündung leichter entwickeln.
Symptome
Typische Symptome, vor allem bei einer bakteriell bedingten Pneumonie, sind Fieber, Schüttelfrost und Atembeschwerden, die manchmal aber auch fehlen oder nur gering ausgeprägt sein können. Man spricht daher von typischen und atypischen Pneumonien.
Eine typische, meist bakteriell bedingte Pneumonie, beginnt oft rasch mit ausgeprägten Krankheitszeichen, wie Schüttelfrost und einem schnellen Anstieg der Körpertemperatur. Das Fieber kann durchaus auf 40 Grad klettern. Weitere typische Symptome sind Husten mit zunächst uncharakteristischem, später rostbraunem Auswurf. Die Patienten fühlen sich oft schwach und müde. Vor allem ältere Menschen zeigen sich häufig auch verwirrt oder dämmern vor sich hin. Auch atemabhängige Schmerzen im Brustraum können hinzukommen, dies ist dann ein Zeichen der Mitentzündung des Brustfells (Pleuritis). Je nach Schwere der Erkrankung ist die Atmung mehr oder weniger stark beeinträchtigt. Die verringerte Sauerstoffaufnahme versucht der Körper durch eine höhere Atemfrequenz auszugleichen, auch der Pulsschlag ist erhöht. Reichen diese Maßnahmen des Körpers nicht aus, um den Sauerstoffmangel zu beheben, können sich die Lippen und das Nagelbett bläulich verfärben (Zyanose).
Ohne Antibiotika fällt das Fieber am Ende der ersten Krankheitswoche ab, wenn keine Komplikationen hinzukommen. Mediziner sprechen von der Krise. Das Herz-Kreislauf-System wird dabei stark belastet, und der Pulsschlag verlangsamt sich deutlich. Nach weiteren ein bis zwei Wochen hat der Patient die Erkrankung dann idealerweise überstanden, wobei das allgemeine Schwächegefühl und eine leichte Atemnot auch noch länger anhalten können.
Doch dieser günstige Verlauf trat längst nicht immer ein: In der Zeit bevor es Antibiotika gab, starben viele – und auch junge Menschen – an einer Lungenentzündung. Heute sieht man den oben beschriebenen Verlauf, der vor allem für eine durch Pneumokokken bedingte bakterielle Lungenentzündung typisch ist, nur noch selten, weil die Lungenentzündung normalerweise rechtzeitig erkannt und behandelt wird.
Bei einer sogenannten atypischen Pneumonie weicht die Beschwerdesymptomatik von oben genannten, typischen Bild ab. Diese Form der Pneumonie beginnt meist langsamer, auch der Anstieg der Körpertemperatur (Fieber) ist häufig geringer. Es können auch hier Allgmeinsymptome wie Kopf- und Gliederschmerzen und deutliche Abgeschlagenheit auftreten. Meist zeigt sich nur ein sogenannter trockener Reizhusten mit geringen oder fehlenden Auswurf.
Komplikationen
Eine Lungenentzündung kann auch sehr kompliziert verlaufen, etwa wenn die Behandlung nicht rechtzeitig einsetzt und die Pneumonie verschleppt wird, wenn die Therapie nicht ausreichend wirksam ist oder wenn Begleiterkrankungen hinzukommen. Komplikationen, welche die Lunge selbst betreffen, sind beispielsweise Entzündungen des Lungenfells (Pleuritis), eine Flüssigkeitsansammlung zwischen Lungen- und Brustfell (Pleuraerguss) oder die Bildung eitergefüllter Hohlräume (Lungenabszess). Darüber hinaus können manche bakterielle Erreger auch in andere Körperregionen und Organe streuen und eine Blutvergiftung (Sepsis) hervorrufen oder die Gehirnhäute, das Mittelohr beziehungsweise das Herz befallen.
Eine geführchtete Komplikation der Lungenentzündung ist die Entwicklug eines ARDS - siehe Extrabox.
Sind nach sechs bis acht Wochen im Röntgenbild immer noch Zeichen einer Lungenentzündung vorhanden, ist die Erkrankung chronisch geworden. Dieser Verlauf wird vor allem bei Patienten mit geschwächter Abwehr und chronischen Erkrankungen beobachtet.
Diagnose
Die Symptome einer Lungenentzündung lassen sich manchmal nur schwer von denen einer Erkältung oder anderer Atemwegsinfektionen abgrenzen. Da eine Lungenentzündung aber möglichst frühzeitig behandelt werden muss, sollte man im Verdachtsfall rasch einen Arzt aufsuchen.
Körperliche Untersuchung und Anamnese:
Er wird sich zunächst die Krankengeschichte genau schildern lassen (Anamnese) und den Brustkorb abhorchen. Eine Lungenentzündung geht nämlich in manchen Fällen mit veränderten Atemgeräuschen einher. Eventuell klopft er auch die Lunge ab und misst die Körpertemperatur.
Bildgebende Verfahren:
Erhärtet sich der Verdacht auf eine Lungenentzündung oder bleibt die Herkunft der Symptome unklar, wird der Arzt ein Röntgenbild der Brust anfertigen lassen. Darin lassen sich bei einer Lungenentzündung entzündliche Verdichtungen des Gewebes erkennen, die Ausmaß und Lage der betroffenen Lungenabschnitte zeigen.
Laborchemische Untersuchungen:
Ob eine Entzündung vorliegt, lässt sich oft auch anhand einer Blutabnahme ermitteln. Im Blut gibt es bestimmte Werte, die ansteigen, wenn eine Entzündung besteht. Dazu zählen die Anzahl der weißen Blutkörperchen, die Blutsenkungsgeschwindigkeit sowie das C-reaktive-Protein.
Im Blut lassen sich darüber hinaus auch Hinweise auf den Erreger finden: Dazu eignen sich zum einen der Nachweis von Abwehrstoffen (Antikörper), die gegen den Keim gerichtet sind als auch eine Blutkultur, in der die im Blut enthaltenen Bakterien angezüchtet werden. Auch im Auswurf lässt sich der Erreger eventuell finden (Sputumanalyse). Eine Analyse des Auswurfs wird jedoch nicht grundsätzlich gemacht. Bei Patienten im Krankenhaus, komplizierten Verläufen oder wenn der Arzt eine Infektion mit seltenen Erregern vermutet, kann sie jedoch sinnvoll sein.
Weitere Maßnahmen:
Weitere diagnostische Maßnahmen schließen sich in der Regel nur bei unklaren Befunden, nicht infektiösen Pneumonien, schweren Verläufen oder bei Komplikationen an. Hierzu zählt die Ultraschall-Untersuchung (Sonographie), mit der sich zum Beispiel ein Pleuraerguss feststellen lässt. Die Computertomographie kann helfen, Lage und Ausdehnung der Entzündung exakter zu beurteilen. Eine Lungenperfusionsszintigraphie, bei der die Durchblutung der Lunge mithilfe radioaktiver Stoffe untersucht wird, kommt in Frage, wenn der Verdacht auf eine Lungenembolie oder eine andere Durchblutungsstörung besteht. Eine Betrachtung des Bronchialbaums (Bronchoskopie) zeigt Fremdkörper oder Tumoren in den Atemwegen. Der Arzt kann sie außerdem auch mit einer Spülung der Bronchien (Bronchiallavage) verbinden. Dabei gewinnt er erregerhaltige Flüssigkeit, die im Labor untersucht werden kann, um den auslösenden Keim zu ermitteln.
Therapie
Das Kapitel "Therapie" bezieht sich vor allem auf infektiöse Lungenentzündungen. Eine wichtige Frage bei deren Behandlung ist, ob der Patient zu Hause bleiben kann oder in ein Krankenhaus eingewiesen werden muss. In der Regel richtet sich die Entscheidung nach bestimmten Begleitumständen und nach der Schwere der Erkrankung. Kriterien, die für eine Einweisung sprechen, sind zum Beispiel:
- ein Lebensalter über 65 Jahre
- eine unsichere häusliche Versorgungssituation
- eine Alkoholabhängigkeit
- eine ausgedehnte Lungenentzündung
- das Vorhandensein von Begleiterkrankungen
- Störungen von Bewusstsein, Atmung oder Kreislauf
Therapie infektiöser Pneumonien
- Antibiotika
Bei bakteriellen Lungenentzündungen ist die Gabe von Antibiotika ein wesentlicher Bestandteil der Behandlung. Die Therapie beginnt meist ohne genaue Kenntnis des Erregers. Der Arzt geht anhand der Umstände der Erkrankung vielmehr von einem bestimmten Keimspektrum aus und wählt ein dazu passendes Antibiotikum. Er kann sich dabei an Leitlinien und Therapieempfehlungen orientieren, welche die ärztlichen Fachgesellschaften veröffentlichen. Darüber hinaus gibt es weitere Aspekte, die bei der Therapiewahl berücksichtigt werden müssen. Hierzu zählen zum Beispiel individuelle Unverträglichkeiten, chronische Erkrankungen sowie eine Schwangerschaft oder Stillzeit.
Einzelne Stämme können unempfindlich gegenüber dem einen oder anderen Antibiotikum sein oder es im Laufe der Zeit werden. Dies bezeichnet man als Antibiotika-Resistenz. Antibiotika-Resistenzen stellen vor allem in Krankenhäusern ein Problem dar. Durch die häufige Anwendung von Antibiotika in diesen Einrichtungen, können sich Stämme bilden, die gegen ein oder gleich mehrere Antibiotika unempfindlich sind. Entsprechend schwierig gestaltet sich dann die Behandlung.
Zur Selektion resistenter Stämme können auch Ärzte und Patienten durch ihr Verhalten beitragen. So ist zum Beispiel die Verordnung von Antibiotika bei virusbedingten Pneumonien nur dann gerechtfertigt, wenn eine zusätzliche bakterielle Infektion vorliegt oder zumindest anzunehmen ist. Andernfalls ist die Gabe nutzlos, weil Viren auf Antibiotika nicht ansprechen. Patienten wiederum sollten stets darauf achten, die verordneten Antibiotika so lange wie vom Arzt vorgesehen einzunehmen. Dies gilt auch, wenn schon vorher eine Besserung des Zustandes eingetreten ist.
Stellt sich innerhalb von zwei bis drei Tagen keine Besserung ein, wird der Arzt entweder die Medikamentendosis verändern, ein anderes Arzneimittel verordnen oder seine Diagnose in Frage stellen. Meist liegen zu diesem Zeitpunkt außerdem die Ergebnisse der Blutuntersuchung vor. Hat sich der Erreger identifizieren lassen, weiß der Arzt, ob das verabreichte Antibiotikum gegen ihn wirkt. Falls nicht, wird er die Behandlung entsprechend anpassen.
- Andere Maßnahmen
Bei Lungenentzündungen, welche durch Pilze oder Parasiten verursacht werden, können eventuell speziell gegen diese Erreger wirksame Medikamente gegeben werden. Weitere Maßnahmen beschränken sich vor allem darauf, die Beschwerden zu lindern und Folgeerkrankungen vorzubeugen. Hierzu zählt Schonung, bei Fieber auch Bettruhe, die dann gegebenenfalls Maßnahmen erfordert (Blutverdünnung, Thrombosestrümpfe), um der Bildung von Blutgerinnseln (Thromben) vorzubeugen.
Patienten sollten die Genesung unterstützen, indem sie sich schonen und dem Körper Zeit zur Regeneration geben. Also keinesfalls zu früh die Medikamente absetzen und wieder mit der Arbeit beginnen! Andernfalls drohen Rückfälle, die nicht selten schlimmer sind als die Ersterkrankung.
Falls notwendig, lässt sich der Schleim mit Kochsalz-Inhalationen oder durch eine Therapie mit Schleimlösern lockern, so dass das Abhusten leichter fällt. Gerade wenn der Arzt Schleimlöser verordnet hat oder hohes Fieber besteht, ist eine ausreichende Flüssigkeitszufuhr wichtig. Ansonsten gesunde Menschen können sich dabei meist auf ihr Durstgefühl verlassen. Bei kleinen Kindern und Senioren ist dies jedoch nicht immer zuverlässig. Hier sollte man daher besonders auf eine geeignete Trinkmenge achten, die jedoch zuvor mit dem Arzt geklärt werden muss. Denn insbesondere bei herz- oder nierenkranken Personen kann eine übermäßige Flüssigkeitszufuhr schädlich sein.
Lässt sich der Schleim nicht abhusten, kann es helfen, wenn der Arzt oder Pflegepersonal die Bronchien absaugt. Auch Atemgymnastik oder Klopfmassagen können das Atmen erleichtern. Schließlich wird der Arzt auch darauf achten, dass etwaige Begleiterkrankungen behandelt werden.
Kommt es zu einer mangelhaften Sauerstoffversorgung ist eventuell eine Zufuhr des Gases über eine Nasenbrille sinnvoll. Im Extremfall muss der Patient beatmet werden - entweder durch eine sogenante NIV-Beatmung (nicht-invasive Beatmung, Maskenbeatmung) oder durch ein Beatmungsgerät und Luftröhrenschlauch (Tubus) auf der Intensivstation (invasive Beatmung).
Zum Thema
Therapie nicht infektiöser Pneumonien
Bei Lungenentzündungen, die nicht durch eine Infektion bedingt sind oder denen eine nicht infektiöse Ursachen zugrunde liegt (wie zum Beispiel eine Lungenembolie oder eine mangelhafte Belüftung bestimmter Lungenabschnitte bei Verschluss eines Bronchus), kann die Behandlung je nach Ursache völlig unterschiedlich ausfallen.
So kann es zum Beispiel nötig sein, das Hindernis, das die Belüftung des Lungenabschnitts versperrt, zu entfernen. Bei Fremdkörpern wie Nüssen erfolgt das meist mittels geeigneter Instrumente über die Luftröhre, bei größeren Tumoren eher über einen offenen Eingriff. Bei einer Lungenembolie versuchen die Ärzte den das Gefäß verschließende Blutpfropf mit verschiedenen Medikamenten, einem Katheter oder chirurgisch aufzulösen oder zu entfernen.
Vorbeugen
Mit einer gesunden Lebensführung und regelmäßiger Bewegung an der frischen Luft lässt sich das Immunsystem stärken. Darüber hinaus empfiehlt es sich, auf das Rauchen zu verzichten. Bettlägrige Personen sollten zudem schon vorbeugend Atemgymnastik durchführen und mit Unterstützung soweit wie möglich aktiviert werden.
Die Fachgesellschaften empfehlen zudem bestimmte Impfungen für Risikogruppen, wie zum Beispiel Menschen höheren Alters, mit chronischen Herz- oder Lungenkrankheiten oder für Patienten mit einem geschwächten oder durch Medikamente unterdrücktem Abwehrsystem. So können Impfungen gegen Virusgrippe und gegen Pneumokokken zwar keine Atemwegsinfekte verhindern, aber die Häufigkeit Grippe- beziehungsweise Pneumokokken-bedingter Komplikationen wie einer Lungenentzündung deutlich senken. Die Krankheitsverläufe sind dadurch entscheidend milder und die Sterblichkeit wird deutlich reduziert.
Aus einem ähnlichen Grund rät die Ständige Impfkommission des Robert-Koch-Institutes, Kinder gegen Pneumokokken und Haemophilus influenzae B impfen zu lassen. Üblicherweise wird damit bereits im Säuglingsalter begonnen. Wenn Sie wissen wollen, ob eine entsprechende Impfung für Sie oder Ihr Kind sinnvoll ist, lassen Sie sich von Ihrem Arzt beraten.

© Quelle H. P. Kappes, Schmallenberg
Beratender Experte
Dr. med. Peter Haidl ist Internist mit Schwerpunkt Lungen- und Bronchialheilkunde.
Seit 2007 ist er Chefarzt der Abteilung allgemeine Pneumologie und Innere Medizin des Fachkrankenhauses Kloster Grafschaft in Schmallenberg. Im Juli 2013 wurde er ärztlicher Direktor der Klinik.
Wissenschaftliche Schwerpunkte seiner Arbeit sind die medikamentöse Behandlung von obstruktiven Lungenerkrankungen, insbesondere die Therapie mit Aerosolen und die Sauerstofftherapie.
Herr Dr. Haidl ist Mitglied verschiedener Fachgesellschaften, zum Beispiel der International Society for Aerosols in Medicine und der European Respiratory Society. 2011 und 2012 war er Sprecher der Sektion Pathophysiologie und Aerosolmedizin in der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.