Klinisch-neurologische Untersuchung
Auch das Testen der Reflexe gehört zur neurologischen Untersuchung
© W&B/Markus Dlouhy
Wozu dient die klinisch-neurologische Untersuchung?
Die klinisch-neurologische Untersuchung ist – gemeinsam mit dem ausführlichen Gespräch zwischen Arzt und Patient – erster und oft schon entscheidender Bestandteil der Diagnostik neurologischer Erkrankungen. Ohne größere technische Hilfsmittel zu verwenden, überprüft der Arzt den Zustand und die Funktionen von Gehirn, Nerven und Muskeln. Dazu untersucht er unter anderem die Bewusstseinslage, die Sinnesempfindungen und die Motorik des Patienten.
Anhand der Ergebnisse kann der Arzt Ausfälle und Funktionseinschränkungen des Nervensystems genauer einordnen. Häufig kann er Rückschlüsse auf die betroffenen Anteile des Nervensystems ziehen – ob also die Störung im Gehirn, Rückenmark oder im peripheren Nervensystem liegt. Teilweise lässt sich so bereits eine erste Verdachtsdiagnose stellen.
Anschließend legt der Arzt fest, ob weiterführende Untersuchungen nötig sind, um die Ursache zu klären, die Diagnose zu sichern und eine Behandlung einzuleiten. Das kann auch Krankheiten betreffen, die nicht vom Nervensystem ausgehen, jedoch dort zu Veränderungen geführt haben. Bisweilen wird der Arzt auch Störungen bei der Übertragung der Nervenreize auf den Muskel oder eine Erkrankung der Muskulatur ausschließen.
Je nach Fragestellung kommen vertiefende neurologische Untersuchungen, technische Diagnosemaßnahmen wie Blutanalysen, elektrophysiologische Tests wie zum Beispiel ein EEG (= Elektroenzephalografie: Messung der Hirnströme), EMG (= Elektromyografie: Messung der Muskelaktivität) und ENG (= Elektroneurografie: Messung der Nervenleitung), und bildgebende Verfahren in Betracht.
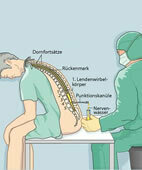
Lumbalpunktion zur Gewinnung von Nervenwasser
© W&B/Martina Ibelherr
Manchmal ist die Entnahme von Nervenwasser (Flüssigkeit, die Gehirn und Rückenmark umgibt) durch eine Lumbalpunktion oder eine Gewebeprobe (Biopsie) notwendig.
Wie läuft eine klinisch-neurologische Untersuchung ab?
Unser Nervensystem erbringt hochkomplexe Leistungen. Es steuert unterschiedlichste Organfunktionen, die vielfältigen Sinnesempfindungen, das Repertoire der Motorik und Sprache, überdies unser gesamtes Fühlen, Denken und Handeln. Dementsprechend kann eine vollständige klinisch-neurologische Untersuchung sehr zeitaufwendig sein. Sie erfordert in weiten Teilen auch die aktive Mitarbeit des Patienten.
Je nach Zustand des Patienten, Verdachtsdiagnose oder sonstigem Anlass, etwa eine Befundkontrolle, richtet der Arzt manchmal sein besonderes Augenmerk nur auf bestimmte Aspekte. Demgegenüber hält er andere mitunter kürzer – sofern keine Auffälligkeiten vorliegen.
Körperbereiche und Funktionen, die bei einer klinisch-neurologischen Untersuchung im Allgemeinen geprüft werden, sind:
Motorisches System
Eingangs verschafft sich der Arzt zunächst einen allgemeinen Eindruck vom Patienten, beobachtet seine Körperhaltung, sein spontanes Bewegungsverhalten und seine Sprache. Um das Bewegungssystem genauer zu beurteilen, stehen eine Reihe von Funktionsprüfungen zur Verfügung. So untersucht der Arzt etwa die passive Beweglichkeit der Gliedmaßen und die Muskelgrundspannung, den Muskeltonus. Dazu bewegt er die großen Gelenke ohne Zutun des Patienten hin und her, indem er sie mehrmals beugt und streckt. Bei diesem Test kann beispielsweise die Parkinson-Krankheit zu Auffälligkeiten führen. Weitere Untersuchungen wie beidseitiger Händedruck oder das Anheben der Beine im Liegen gegen einen Widerstand können Unterschiede in der Muskelkraft aufdecken und so auf Schwächen oder Lähmungen von Muskeln hinweisen. Gleiches gilt für Halteversuche, bei denen der Patient beide Arme beziehungsweise Beine auf gleicher Höhe halten muss.
Zittern der Hände kann zum Beispiel bei Morbus Parkinson auftreten
© W&B/Henrik Abrahams
Beim Armvorhalten mit gespreizten Fingern lässt sich auch beobachten, ob es zu unwillkürlichen Bewegungen kommt, beispielsweise Zittern. Zittern in Ruhehaltung kann bei der Haltebewegung nachlassen.
Auch aktive Bewegungsprüfungen können aufschlussreich sein. Ist etwa der Mittelnerv (Nervus medianus), der unter anderem die Beugemuskulatur von Daumen, Zeige- und Mittelfinger versorgt, beeinträchtigt, haben die Betroffenen beispielsweise Schwierigkeiten, mit Daumen und Zeigefinger ein O zu formen oder den Drehverschluss einer Flasche aufzuschrauben.
Reflexe
Der wohl bekannteste Teil der klinisch-neurologischen Untersuchung ist die Prüfung der Muskeldehnungsreflexe. Dabei klopft der Arzt meist mit dem Reflexhammer auf die Sehne eines Muskels. Die plötzliche Dehnung löst dann über einen Reflexbogen, der über das Rückenmark läuft, ein unwillkürliches Zusammenziehen des Muskels aus. Einseitig abgeschwächte Muskeleigenreflexe etwa weisen in der Regel auf Schädigungen des Reflexbogens hin, zum Beispiel eine Entzündung des Nervs, der den betroffenen Muskel versorgt. Es können aber auch andere Ursachen zugrunde liegen, beispielsweise eine Muskelerkrankung.
Darüber hinaus testet der Neurologe auch so genannte pathologische Reflexe, wie den diagnostisch bedeutsamen Babinski-Reflex. Dieser tritt bei Erwachsenen nur im Rahmen von Erkrankungen des zentralen Nervensystems auf. Um ihn auszulösen, streicht der Arzt mit einem Stab oder der Hand fest über den äußeren Fußsohlenrand von der Ferse nach vorne. Hebt sich daraufhin die große Zehe des Patienten und spreizen sich dabei die kleinen Zehen, gilt dies als Indiz für eine mögliche Schädigung von Nervenbahnen im zentralen Nervensystem.
Bewegungskoordination
Koordinierte Bewegungen erlauben uns situationsgerechte und zielgerichtete Abläufe, seien sie grobmotorisch (zum Beispiel stabiles Stehen) oder feinmotorisch (Fingerfertigkeit, Schreiben). Dafür sind auch Rückmeldungen der Sinnesorgane unerlässlich.
Bei der Koordinationsprüfung macht sich der Arzt vor allem ein Bild davon, ob das Zusammenspiel der Muskeln reibungslos funktioniert. Dazu bittet er seinen Patienten zunächst, einige Male durch den Raum zu gehen, vorwärts, rückwärts und mit geschlossenen Augen. Weitere Tests der Bewegungskoordination sind der wechselseitige Einbeinstand und das Gehen auf der Stelle, jeweils mit geschlossenen Augen. Zur Koordinationsprüfung gehören zudem Zielversuche wie der Finger-Nase-Versuch. Dabei muss der Patient mit geschlossenen Augen den Finger in einem großen Bogen zur Nase führen. Hat er damit Schwierigkeiten, kann das auf eine Funktionsstörung des Kleinhirns hindeuten.
Auch das Sprech- und Schreibvermögen prüft der Arzt bei diesem Abschnitt der neurologischen Untersuchung.
Sensibilität
Die verschiedenen Aspekte der sensiblen Wahrnehmung, also des Fühlens, sind ebenfalls ein wichtiger Punkt bei der klinisch-neurologischen Untersuchung. Das Berührungsempfinden testet der Arzt beispielsweise durch das Schreiben von Zahlen mit dem Finger auf der Haut. Ob der Patient Schmerzen empfinden kann, zeigt zum Beispiel ein leichtes Kneifen oder ein Piekser mit einem spitzen Gegenstand.
Das Temperaturempfinden offenbart sich, indem der Arzt Röhrchen mit kaltem und warmem Wasser an die Haut seines Patienten hält. Indem er eine kräftig angeschlagene Stimmgabel auf verschiedene Knochenvorsprünge hält, kann der Arzt das Vibrationsempfinden prüfen. All diese Tests führt der Arzt im Seitenvergleich durch und bewertet, ob es zwischen linker und rechter Körperseite Unterschiede gibt.
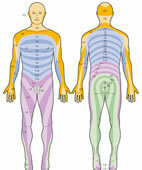
Dermatome: Hautgebiete lassen sich Rückenmarksnerven zuordnen
© W&B/Jörg Neisel
Bei der Sensibilitätsprüfung wird der Arzt möglichst genau zu bestimmen versuchen, auf welches Gebiet des Körpers sich eine festgestellte Störung erstreckt. Denn das erlaubt in der Regel Rückschlüsse auf den Schädigungsort. Die Körperoberfläche lässt sich unter anderem in zahlreiche sensible Gebiete einteilen, sogenannte Dermatome, die je einem, teils auch mehreren Rückenmarksnerven zugeordnet sind. So können sich benachbarte Dermatome manchmal überlappen. Für die Berührungsempfindung sind die Überschneidungen größer als zum Beispiel für die Schmerzempfindung. Daher lassen sich sensible Ausfälle manchmal klinisch nicht so gut objektivieren. Dennoch kann das Dermatome-Muster bei der Diagnose nützlich sein.
Hirnnerven
Der Mensch besitzt zwölf Hirnnerven-Paare. Mehrheitlich entspringen sie in sogenannten Hirnnervenkernen im Gehirn und versorgen die Kopf- und Halsgegend. Jeder Hirnnerv erfüllt ganz bestimmte Aufgaben und kann deshalb mit Funktionstests überprüft werden. Einige Hirnnerven werden bei der neurologischen Untersuchung routinemäßig getestet. Dazu gehört der Gesichtsnerv (Nervus facialis), der insbesondere für die Versorgung der mimischen Muskulatur zuständig ist. Daneben vermittelt er noch andere Sinnesleistungen, zum Beispiel Geschmackswahrnehmungen. Die motorische Funktion des Gesichtsnerven kann der Arzt prüfen, indem er den Patienten zum Beispiel die Stirn runzeln, die Augenbrauen hochziehen, die Lider schließen und die Lippen wie beim Pfeifen spitzen lässt.
Zum anderen testet der Arzt Hirnnerven, die für Augenbewegungen zuständig sind (Hirnnerven III, IV und VI). Um die Funktion zu überprüfen, muss der Patient die Bewegung des Fingers des Arztes mit den Augen verfolgen.
Von Bedeutung ist auch die Kontrolle der Pupillenreaktionen auf Licht und Naheinstellung. Normalerweise sind beide Pupillen gleich weit (isokor, in der Regel mittelweit) und reagieren prompt auf Licht. Dies prüft der Arzt anhand der direkten und konsensuellen Lichtreaktion: Bei einseitiger Beleuchtung eines Auges mithilfe einer geeigneten Taschenlampe, etwa einer Pupillenleuchte, verengt sich beim Gesunden sowohl die Pupille des beleuchteten (direkte Lichtreaktion) als auch des nicht beleuchteten Auges (konsensuelle Lichtreaktion). Es werden beide Augen untersucht.

Beim Blick in die Ferne sind die Pupillen eher weit gestellt, bei der Naheinstellung verengen sie sich
© istock/erlkreis
Bei der Konvergenzreaktion prüft der Arzt die Mitbewegung (Verengung) der Pupille bei Naheinstellung der Augen. Zunächst schaut der Patient in die Ferne; die Pupillen sind weitgestellt. Dann führt der Arzt ihm einen Zeigefinger oder Text im Nahbereich vor die Augen und bittet den Patienten, den Finger oder Text mit den Augen zu fixieren. Dabei wenden sie sich einwärts (Konvergenz), und die Pupillen verengen sich. Dies prüft der Arzt wiederum auf beiden Seiten.
Störungen der Pupillen können sich in verschiedenen Kombinationen ausgefallener und erhaltener Reaktionen zeigen. Der Neurologe beurteilt sie in ihrer Gesamtheit und kann so Rückschlüsse auf mögliche Schädigungen ziehen.
Über merkliche Sehstörungen berichten Patienten oft spontan, da sie die Veränderungen häufig als beunruhigend erleben. Die genaue Untersuchung der Augen hinsichtlich Augenerkrankungen und Sehvermögen obliegt dem Augenarzt. Auch er wird dann bei Bedarf die Pupillenreaktionen überprüfen. Je nach Befund stimmen sich Augenarzt und Neurologe über das weitere Vorgehen miteinander ab.
Andere Hirnnerven testet der Neurologe im praktischen Alltag meist erst dann eingehend, wenn er den Verdacht hat, dass die Schädigung im Kopfbereich liegt.
Vegetative Funktionen
Wir holen gerne mal tief Luft oder atmen ganz bewusst, um herrlich frische Luft in freier Natur zu genießen oder zu entspannen. Unabhängig davon funktioniert die Atmung "automatisch" oder autonom. Dafür ist das vegetative Nervensystem zuständig. Es reguliert viele Körperfunktionen, auf die der Mensch überwiegend keinen oder nur bedingt Einfluss hat, etwa durch Veränderung des Aktivitätsniveaus oder bestimmte geistige Techniken. Außer der Atmung geht es bei den vegetativen Funktionen aber auch noch um andere lebenswichtige Vorgänge – etwa Verdauung, Herztätigkeit, Blutdruck, Durchblutung, Temperaturregulation. Vegetativ gesteuert sind zudem Drüsentätigkeiten (zum Beispiel Speichel- , Tränen-, Schweißdrüsen) oder die Pupillenweite (siehe oben).
Um die Grundfunktionen des vegetativen Nervensystems zu prüfen, beobachtet der Arzt zum Beispiel die Atmung seines Patienten. Außerdem fragt er ihn, ob ihm beim Wasserlassen und Stuhlgang Besonderheiten aufgefallen sind. Darüber hinaus misst der Arzt Puls und Blutdruck und begutachtet die Temperatur und Feuchtigkeit der Haut.
Psyche
Neurologische Erkrankungen können den psychischen Zustand und die kognitiven (geistigen) Funktionen beeinträchtigen. Umgekehrt können auch psychische Erkrankungen neurologische Ausfälle verursachen. Deshalb erhebt der Arzt bei der klinisch-neurologischen Untersuchung auch immer einen psychischen Befund. Dazu prüft er die Bewusstseinslage seines Patienten, also ob er wach, schläfrig, aber reaktionsfähig auf Aufforderungen oder Schmerzreize, oder gar nicht kommunikationsfähig ist. Bei Anhaltspunkten auf mögliche psychische Veränderungen beurteilt der Arzt außerdem im Gespräch und mit Hilfe von Tests, wie gut der Patient sich orientieren und konzentrieren kann, wie es um seine Merkfähigkeit bestellt ist und in welcher Grundstimmung er sich befindet.

PD Dr. med. Ilonka Eisensehr
© PMG Media Inning am Ammersee
Beratende Expertin: Privatdozentin Dr. med. Ilonka Eisensehr ist Fachärztin für Neurologie. Sie studierte an der Ludwig-Maximilians-Universität München sowie der Tufts University Boston und habilitierte sich an der Universität München über das Dopaminsystem und Schlaf-bezogene Bewegungsstörungen. Sie ist in eigener neurologischer Praxis in München tätig, außerdem Mitglied des Lehrkörpers der Universität München. Sie verfasste zahlreiche Publikationen zum Thema Dopaminsystem, Schlafmedizin und Epilepsie und ist Mitglied in vielen wissenschaftlichen Gremien.
Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.


