Typ-2-Diabetes: Behandlung
Jeder Mensch mit Typ-2-Diabetes benötigt entsprechend seiner individuellen Lebenssituation und vorliegenden Begleiterkrankungen seinen eigenen Mix an Maßnahmen. Die Therapiebausteine richten sich deshalb nach dem Einzelfall.
Das gilt auch für die Behandlungsziele, die Arzt und Patient gemeinsam bestimmen. Die Deutsche Diabetes Gesellschaft rät bei Typ-2-Diabetes dazu, beim Langzeit-Blutzuckerwert HbA1c einen Wert zwischen 6,5 und 7,5 Prozent anzustreben. Besteht dann aber zum Beispiel die Gefahr von Unterzuckerungen, kann auch ein höherer Zielwert vereinbart werden. Dies ist zum Beispiel oft bei älteren Menschen sinnvoll: Bei ihnen müssen die Risiken einer zu "strengen" Blutzuckersenkung mit erhöhter Unterzucker-Neigung im Einzelfall sorgfältig gegen die Risiken langfristiger Folgeschäden durch hohe Blutzuckerspiegel aufgewogen werden.
"Basistherapie": Gesünder leben
Nach der Diagnose sind als Erstes Veränderungen bei alltäglichen Verhaltensweisen wichtig für den Erfolg der Behandlung – die "Basistherapie": Betroffene sollten sich gesünder ernähren, Übergewicht abbauen, sich im Alltag viel bewegen. All das kann dazu beitragen, dass die Insulinwirkung sich wieder bessert. Befindet sich der Diabetes noch in einem frühen Stadium, können diese Veränderungen des Lebensstils ausreichen, um den Diabetes in den Griff zu bekommen.
Lassen sich die Blutzucker-Zielwerte durch die Basistherapie allein innerhalb von drei bis sechs Monaten nicht erreichen, verschreibt der Arzt ein blutzuckersenkendes Medikament. In der Regel ist das Metformin. Bei hohem Risiko für Herz- oder Nierenprobleme, bei bereits bestehender Herz- und/oder Gefäßerkrankung oder wenn die Behandlung nicht wie gewünscht anschlägt, können weitere Mittel hinzukommen.
Viele Betroffene müssen zudem im Verlauf der Erkrankung zusätzlich Insulin spritzen oder ganz auf eine Behandlung mit Insulin wechseln.
Therapiemaßnahmen im Überblick
Abnehmen
Starkes Übergewicht zählt zu den größten Risikofaktoren für die Entstehung eines Typ-2-Diabetes. Das gilt vor allem, wenn das Fettgewebe sich am Bauch ansammelt. Dieses sogenannte innere oder viszerale Fett stellt Stoffe her, welche die Insulinwirkung beeinträchtigen. Der Abbau von Übergewicht kann helfen, eine Insulinresistenz wieder zu bessern. Zum Teil ist Abnehmen so wirksam wie – oder sogar wirksamer als – die Einnahme von Tabletten.
Die Gewichtsziele vereinbaren Patienten zusammen mit dem Arzt. Dieser kann auch Tipps zum richtigen Vorgehen geben. Entscheidend für den Abnehm-Erfolg ist eine gesunde Ernährung. Bewegung spielt dabei nur eine kleine Rolle, ist aber trotzdem sehr wichtig, da sie die Blutzucker- und Blutdruckwerte verbessert und hilft, Folgekrankheiten eines Diabetes zu verhindern. Selbsthilfegruppen, Schulungen und Abnehm-Programme in Kliniken und Praxen können bei diesem Vorhaben unterstützen.
Ernährung
Eine gesunde Ernährungsweise unterstützt bei Typ-2-Diabetes nicht nur das Abnehmen, sondern hilft außerdem, Zuckerspitzen nach dem Essen zu vermeiden und die Insulinwirkung zu bessern.
Verbote gibt es dabei nicht. Menschen mit Diabetes dürfen das Gleiche essen wie Gesunde. Zucker sollte allerdings gemieden werden. Auch stark verarbeitete ("raffinierte") Kohlenhydrate, die vor allem in Produkten aus Weißmehl stecken und den Blutzucker rasch in die Höhe treiben, sollte man möglichst selten essen. Das gilt auch für Fertiggerichte. Bei Brot, Nudeln oder Reis empfiehlt es sich, auf die Vollkornvarianten zurückzugreifen. Sie enthalten komplexe Kohlenhydrate, die langsamer ins Blut übergehen und den Blutzuckerspiegel weniger stark ansteigen und abfallen lassen.
Besonders wertvoll in der Ernährung bei Typ-2-Diabetes sind Ballaststoffe. Das sind Pflanzenfasern, die der menschliche Verdauungstrakt nicht verarbeiten kann. Das hilft Blutzuckerspitzen zu vermeiden und sorgt für ein längeres Sättigungsgefühl. Darüber hinaus haben Ballaststoffe viele weitere gesundheitliche Vorteile, etwa indem sie die Verdauung fördern und die Darmbakterien unterstützen. Ballaststoffe stecken in Vollkornprodukten, Hülsenfrüchten und vielen Obst- und Gemüsesorten.
Bewegung
Bewegung ist bei Diabetes aus vielen Gründen wichtig: Sie verbessert die Insulinempfindlichkeit der Muskeln, weil diese mehr Zucker verbrennen, und senkt auf diese Weise den Blutzuckerspiegel. Außerdem wirkt sich Bewegung sehr positiv auf den Blutdruck, die Blutfettwerte und auf das psychische Wohlbefinden aus. Langfristig sinkt das Risiko für Folgekrankheiten des Diabetes, wie etwa einen Herzinfarkt oder Schlaganfall.
Dazu ist es nicht unbedingt nötig, schweißtreibenden Sport zu betreiben. Die Faustregel lautet: Man sollte etwa fünfmal pro Woche für mindestens 30 Minuten so aktiv sein, dass man leicht ins Schwitzen kommt. Ein flotter Spaziergang kann also schon dabei helfen, den Zuckerstoffwechsel zu bessern.
Patienten sollten unbedingt mit ihrem Arzt abklären, welches Pensum in ihrem Fall ideal ist und was sie sich zumuten können. Bei Typ-2-Diabetes bestehen oft Schädigungen an den Blutgefäßen, die bei zu starken Anstrengungen im schlimmsten Fall zu einem Herzinfarkt führen können. Dazu kommt, dass manche Menschen mit Typ-2-Diabetes die Brustschmerzen, die einen Herzinfarkt ankündigen, nicht mehr wahrnehmen können, weil die Nerven geschädigt sind, die die Schmerzen ans Gehirn melden.
Diese potenzielle Gefahr ist aber kein Grund, um bei Typ-2-Diabetes auf Bewegung zu verzichten. Die Vorteile überwiegen außerdem klar. Zudem trägt Aktivsein dazu bei, langfristig die Gefahr eines Herzinfarkts und vieler anderer Krankheiten zu verringern. Auch das Krebsrisiko ist bei Menschen, die regelmäßig körperlich aktiv sind, niedriger.
Bei aller gesundheitlichen Vernunft sollte der Spaß nicht zu kurz kommen. Deshalb ist es wichtig, sich eine Sportart zu suchen, die zu einem passt – ob das nun Laufen, Schwimmen, Radfahren oder Yoga ist. Das erhöht die Chancen, dauerhaft am Ball zu bleiben.
Medikamente
Medikamente, die bei Typ-2-Diabetes der Behandlung zu hoher Blutzuckerwerte dienen, heißen Antidiabetika. Unter diesen Begriff fallen Mittel aus verschiedenen Wirkstoffklassen, die an unterschiedlichen Stellen im Körper ansetzen.
Lassen sich die Blutzucker-Zielwerte durch Abnehmen, eine gesunde Ernährung und mehr Bewegung allein innerhalb von drei bis sechs Monaten nicht erreichen, verschreibt der Arzt ein blutzuckersenkendes Medikament. In der Regel ist das Metformin, wenn keine Unverträglichkeit oder ein anderer Grund dagegensprechen. Bei hohem Risiko für Herz- oder Nierenprobleme, bei bereits bestehender Herz- und/oder Gefäßerkrankung oder wenn der gewünschte Behandlungserfolg nach etwa drei Monaten ausbleibt, können weitere Antidiabetika hinzukommen, eventuell bei hohen Werten auch zusätzlich Insulin.
Insulin
Bei Menschen mit Typ-2-Diabetes versucht die Bauchspeicheldrüse zunächst, die verringerte Insulinempfindlichkeit der Zellen auszugleichen, indem sie das Hormon vermehrt herstellt. Mit der Zeit lassen die Kräfte des Organs jedoch nach: Die Insulinproduktion kommt dann zunehmend zum Erliegen. Das ist häufig nach mehreren Jahren Erkrankungsdauer der Fall. Patienten benötigen dann eine Insulintherapie. Das heißt, sie müssen Insulin spritzen – in der Regel mit einem Pen. Das ist ein Gerät, das an einen Füllfederhalter erinnert.
Heutige Insuline werden künstlich hergestellt und unterscheiden sich in Wirkeintritt, -maximum und -dauer. Kurzwirkende Insuline senken den Blutzucker schon nach fünf bis 30 Minuten und wirken maximal vier bis acht Stunden. Sie werden vor allem zu den Mahlzeiten als sogenannter Bolus gespritzt.
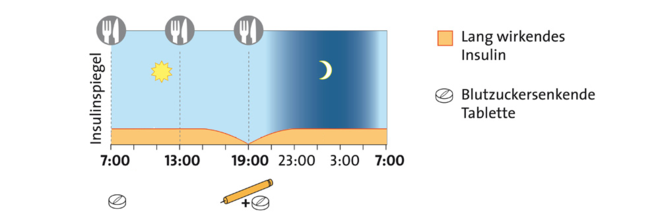
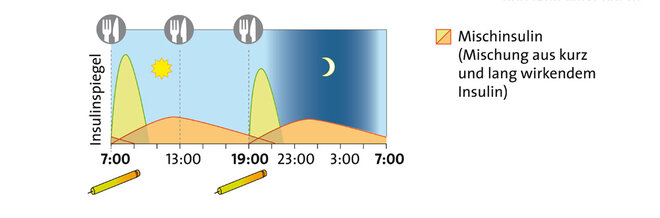
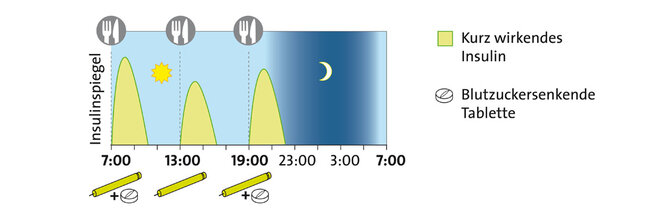
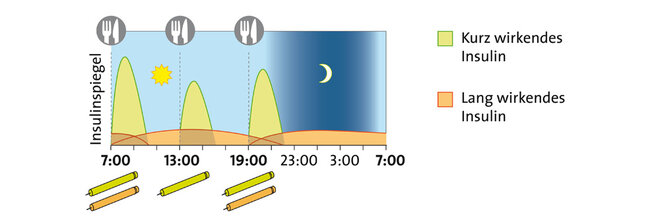
Verschiedene Insulintherapie-Schemen
Bei langwirkenden Insulinen tritt ein Effekt dagegen erst nach zwei bis vier Stunden auf. Dafür wirken sie bis zu 24 Stunden, zum Teil sogar noch länger. Sie dienen dazu, den Insulingrundbedarf etwa in der Nacht abzudecken, den sogenannten Basalbedarf. Daneben gibt es Verzögerungsinsuline (NPH-Insuline), die sozusagen einen Mittelweg zwischen kurz- und langwirkenden Insulinen bilden.
Außerdem stehen verschiedene Therapieschemen zur Auswahl. Welches zum Einsatz kommt, hängt vor allem vom Erkrankten selbst ab: Manche Menschen mit Diabetes benötigen nur zu bestimmten Zeitpunkten Insulin zur Unterstützung der Tabletten, andere brauchen eine intensivierte Insulintherapie.