Gesichtslähmung – Diagnose: Wie der Arzt vorgeht
Gelähmte Gesichtsmuskeln: Gleich zum Arzt gehen
Lähmungserscheinungen im Gesicht sind immer ein Grund, so rasch wie möglich einen Arzt aufzusuchen.
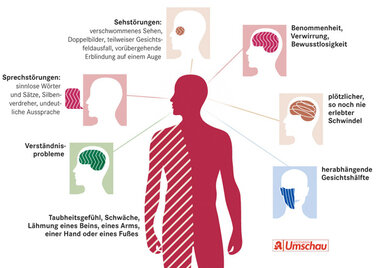
! Achtung: Bestehen Anzeichen für einen Schlaganfall, etwa plötzlich auftretende, halbseitige Lähmungen an Gesicht, Arm, Bein, Taubheitsgefühle, ungewöhnlich starke Kopfschmerzen, Probleme mit dem Sehen und Sprechen, heftiger Schwindel, Gangunsicherheit, ist sofort der Rettungsdienst zu verständigen (Notruf 112). Mehr über die Krankheit im Ratgeber "Schlaganfall (Apoplex)".
Warnzeichen für einen Schlaganfall
© W&B/Szczesny
Ansonsten ist der Hausarzt häufig der erste Ansprechpartner, wenn jemand Muskeln auf einer oder beiden Gesichtsseiten plötzlich nicht mehr bewegen kann. Er wird den Patienten eingehend befragen und körperlich untersuchen. Auf diese Weise kann er mögliche Ursachen eingrenzen beziehungsweise ausschließen, etwa Verletzungen oder Ohrentzündungen.
Auch dem Verdacht auf eine Borrelien-Infektion geht der Arzt bei entsprechenden Hinweisen nach. Eventuelle Hautveränderungen, etwa kreisrunde Rötungen um einen vier bis mehrere Wochen zurückliegenden Zeckenstich, legen eine Borreliose nahe. Bluttests geben dann teilweise Aufschluss (siehe weiter unten).
Je nachdem, welche in Richtung die ersten Untersuchungen weisen und wie ausgeprägt die Erkrankung ist, zieht der Hausarzt einen Hals-Nasen-Ohren-Arzt oder einen Spezialisten für Nervenerkrankungen (Neurologen) hinzu. Auch für Diabetiker oder Schwangere, bei denen Störungen am Gesichtsnerven auftreten, können weiterführende Untersuchungen, etwa bei einem Neurologen, notwendig sein.
Aufschlussreich: Form und Hintergründe der Fazialislähmung
Wegweisende Fragen sind für den Arzt zunächst, ob der Patient verletzt ist oder vor einiger Zeit einen Unfall hatte. Akute oder chronische Ohrerkrankungen sowie zurückliegende Ohroperationen sind wichtige Anhaltspunkte, ebenso bestehende Gehirnerkrankungen, bekannte Tumorleiden, eine schon diagnostizierte Autoimmunerkrankung oder andere entzündliche Systemerkrankung.
Nach einer eingehenden Befragung wird der Arzt prüfen, ob eine oder beide Gesichtshälften betroffen sind und welche Muskeln nicht mehr richtig funktionieren. Er kontrolliert, ob nur ein Mundwinkel schlaff herabhängt (schief stehender Mund), oder ob sich Mund und Augenlider, eventuell auch der Kinnbereich nur mehr verzögert beziehungsweise gar nicht mehr bewegen lassen. Kann der Patient breit lächeln, die Backen aufblasen, kann er pfeifen, die Zähne zeigen? Ist die Sprache verwaschen, das Sprachverständnis gestört?
Ein wichtiger Hinweis auf die Art der Fazialislähmung ist zudem, ob der Betroffene in der Lage ist, die Stirn zu runzeln oder nicht:
- Bei peripheren Lähmungen, die den Gesichtsnerv direkt erfassen, ist meist auch die Stirn auf der betroffenen Seite schlaff (verstrichene Stirnfalten)
- Zentrale Lähmungen, die vom Gehirn ausgehen, wirken sich in der Regel nicht auf den Nervenast aus, der die Stirn versorgt. Die Stirnmuskeln sind dann noch beweglich.

Das Ohr: Kann bei einer Gesichtslähmung beteiligt sein
© iStock/nicolas
Weitere Symptome bei Gesichtsmuskellähmung
Im Zusammenhang mit der Nervenstörung checkt der Arzt mögliche Begleitsymptome ab. Das ist wichtig, weil sie Hinweise auf den Schweregrad des Krankheitsbildes und die Dringlichkeit der Behandlung geben. Dazu können gehören:
- Veränderter Tränenfluss: vermindert, mitunter auch vermehrt. Die Tränen fließen dann zum Beispiel völlig unpassend beim Essen (Krokodilstränen).
- Geräuschüberempfindlichkeit: Häufig leiden Menschen mit einer Fazialisparese auch unter einer sogenannten Hyperakusis.
- Andere mögliche Störungen: trockener Mund, Schmeckstörungen, Ohrenschmerzen, Hörprobleme, Schluckstörungen, Atemnot, Kopfschmerzen, Schwindel, Nackensteifigkeit.
Ärztliche Untersuchungen
Es folgt eine gründliche Inspektion vom Kopf- und Halsbereich. Der Arzt testet die Beweglichkeit, Kraft und Koordination von Händen und Armen (nach vorne heben, Handinnenflächen zeigen nach oben: Probleme?), Füßen und Beinen, um weitere Lähmungsanzeichen auszuschließen. Außerdem kontrolliert er den Blutdruck.
Den Tränenfluss kann der Augenarzt mit einem speziellen Papierstreifen messen (Schirmer-Test). Bei mutmaßlicher Fazialisparese prüft er auch den "Blinkreflex": Bei Berührung der Hornhaut schließt sich das Auge reflexartig. Die Schutzreaktion des Augenlids fällt zum Beispiel bei einer Störung des Gesichtsnervs aus oder ist abgeschwächt. Prüfungen anderer Hirnnerven, etwa des Drillings- oder Trigeminusnervs können angezeigt sein.
Die Ohren untersucht der HNO-Arzt mit dem Ohrenspiegel, dem Otoskop, um Entzündungen oder Herpes-Bläschen (Herpes zoster oticus) zu erkennen. Eventuell finden diese sich nämlich nur im äußeren Gehörgang. Auch Hör- und Gleichgewichtsprüfungen können sinnvoll sein.
Gesichtslähmung: Erkenntnisse im Labor
Blutuntersuchungen geben schließlich Aufschluss über mögliche Infektionskrankheiten wie die schon erwähnte Borreliose, eine Herpes-Zoster-Infektion oder andere Viruserkrankungen. Bei entsprechendem Verdacht oder unklaren klinischen Befunden ordnet der Arzt die notwendigen Bluttests an. Das gilt auch bei Hinweisen auf eine noch nicht bekannte Diabeteserkrankung.
Bei Bedarf nimmt der Arzt zudem eine Untersuchung der Rückenmarksflüssigkeit, eine Liquorpunktion, vor. Veränderungen der Farbe, Beschaffenheit und Zusammensetzung der Hirnflüssigkeit sowie bestimmte Antikörpermuster – ergänzend auch im Blut – können Gehirn- und Hirnhauterkrankungen belegen, die unter anderem auch den Gesichtsnerv mit einbeziehen.
Elektrophysiologische Verfahren: Sendet der Gesichtsnerv noch Signale?
Mitunter setzen die Ärzte weiterführende Untersuchungen der Nervenfunktionen ein. Mit der sogenannten Elektromyografie ist es möglich, über feinste Nadelelektroden die elektrische Aktivität der Nerven in einem Muskel zu messen. Damit kann der Arzt einmal den Grad einer Nervenstörung bestimmen, zum anderen aber dann auch den Heilungsverlauf kontrollieren. Ergänzend kommt dazu manchmal auch die Elektroneurografie infrage. Auf der Haut angebrachte Elektroden zeigen die Nervenleitgeschwindigkeit an und damit, ob und wie schnell die Nervenfasern elektrische Reize an den Muskel weitergeben.
Auch die Aufzeichnung der Muskelaktivität nach elektrischer Reizung des Gesichtsnervs nahe der Ohrspeicheldrüse gehört zu den möglichen elektrophysiologischen Verlaufskontrollen (Muskelsummenpotential, MSAP). Ein weiteres Verfahren zur Überprüfung der Aktivität des Fazialisnervs ist die Magnetstimulation. Der Arzt reizt mit Hilfe einer Magnetspule den Nerv im Schädelinneren und kann je nach Ergebnis die Prognose genauer einschätzen.
MRT des Gehirns
© W&B/Bert Bostelmann
Bildgebende Verfahren in der Diagnose einer Gesichtslähmung: Blick ins Innere
Vor allem wenn der Verdacht auf Tumore und Veränderungen im Schädelinneren oder im Schläfenbereich, etwa der Ohrspeicheldrüse, besteht, sind Computertomografie und Magnetresonanztomografie geeignete bildgebende Verfahren. Bei einer Magnetresonanztomografie kann der Arzt mit Hilfe eines Kontrastmittels unter anderem den Verlauf des Nervus facialis und mögliche Veränderungen erkennen. Auch bei einer Gesichtslähmung mit ausgeprägten Begleitsymptomen ist im Allgemeinen eine vertiefende bildgebende Untersuchung angezeigt.
Konnten die Ärzte der zuständigen Fachrichtungen mit den grundlegenden Untersuchungen keine konkrete Krankheitsursache feststellen, liegt meist eine idiopathische Fazialislähmung, auch Bell-Lähmung genannt, vor. Sie ist die häufigste Form einer Gesichtslähmung. Weitere Informationen dazu finden Sie im Kapitel "Gesichtslähmung – Ursache unbekannt".




