Gebärmutterhalskrebs (Zervixkarzinom)
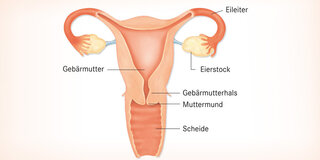
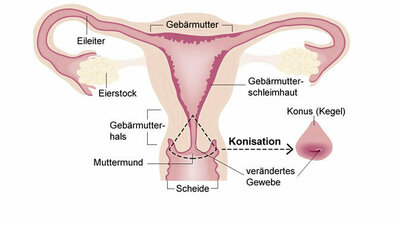
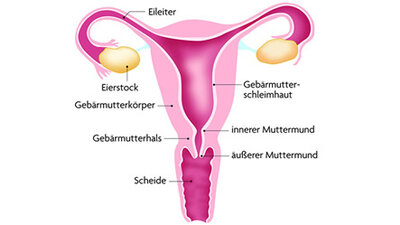
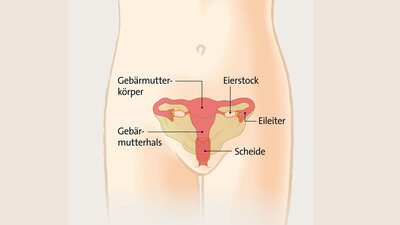
Weibliche Anatomie: Der Gebärmutterhals verbindet die Gebärmutter mit der Scheide. Er endet im Muttermund, der ein kleines Stück in die Scheide vorragt (zum Vergrößern der Grafik bitte auf die Lupe klicken!)
© W&B/Ulrike Möhle
Definition: Was ist Gebärmutterhalskrebs
Der Gebärmutterhals, in der Fachsprache Zervix uteri (oder Cervix uteri) genannt, ist der untere Teil der Gebärmutter. Er verbindet die Gebärmutter mit der Scheide und endet im Muttermund (Portio), der in die Scheide vorragt.
Am Muttermund befindet sich der Übergangsbereich zwischen der drüsenhaltigen Schleimhaut des Gebärmutterhalskanals und der Schleimhaut, welche die äußeren Anteile des Gebärmutterhalses überzieht. Dieser Bereich ist besonders anfällig für Zellveränderungen. Sind diese bösartig, spricht man von Gebärmutterhalskrebs oder Zervixkarzinom.
In welchem Alter tritt Gebärmutterhalskrebs auf?
Im Vergleich zu vielen anderen Krebserkrankungen tritt Gebärmutterhalskrebs bei jüngeren Frauen auf. Im Jahr 2016 erkrankten in Deutschland 4380 Frauen neu an Gebärmutterhalskrebs. Die Hälfte der Betroffenen ist bei der Erstdiagnose eines Zervixkarzinomes, das in das umliegende Gewebe eingedrungen ist und damit auch Metastasen ausbilden kann (invasives Karzinom) jünger als 55 Jahre (mittleres Erkrankungsalter). Im Rahmen der Früherkennung werden häufig Krebsvorstufen und Frühstadien, sogenannte In-situ-Karzinome, bereits bei Frauen Mitte Dreißig festgestellt.
Ursachen: Was löst Gebärmutterhalskrebs aus?
Eine Infektion mit bestimmten Typen der sogenannten humanen Papillomaviren (HPV) ist Voraussetzung für die Entstehung von Gebärmutterhalskrebs. Die Viren werden hauptsächlich beim Geschlechtsverkehr übertragen. In den meisten Fällen bekämpft das Immunsystem die Krankheitserreger innerhalb kurzer Zeit. Manchmal überstehen die Viren jedoch den Angriff des Immunsystems und nisten sich anhaltend in den Zellen der Gebärmutterhalsschleimhaut ein. Dies kann in einem Teil der Fälle zu Zellveränderungen führen und langfristig über Krebsvorstufen schließlich zu Krebs. Gebärmutterhalskrebs ist also die seltene Folge einer Infektion.
Es gibt viele verschiedene Arten humaner Papillomaviren (HPV). Ein Teil davon hat die Fähigkeit, Krebs auszulösen. Besonders problematisch sind HPV 16 und HPV 18: Sie sind für rund 70 Prozent der Fälle von Gebärmutterhalskrebs verantwortlich. Inzwischen ist bekannt, wie diese Viren zur Entstehung von Gebärmutterhalskrebs führen. Bestimmte Eiweiße werden in der Zelle im Übermaß produziert. Durch die dauerhafte Aktivität dieser "Onkogene" kann es zur bösartigen Veränderung der Zellen des Gebärmutterhalses kommen. Werden diese krankhaft veränderten Zellen nicht frühzeitig erkannt und behandelt, kann daraus Gebärmutterhalskrebs entstehen. Dieser Prozess zieht sich meist über viele Jahre hin.
Die Übertragung der Viren geschieht hauptsächlich beim Geschlechtsverkehr. Die meisten sexuell aktiven Frauen infizieren sich mindestens einmal im Leben mit dem Virus. Ungeschützter Geschlechtsverkehr mit häufig wechselnden Partnern erhöht das Infektionsrisiko erheblich. Wurde einmal eine HPV-Infektion durchgemacht, ist eine erneute Infektion mit dem gleichen Virus nicht völlig ausgeschlossen, weil die durchgemachte Infektion in der Regel keinen sicheren, anhaltenden Schutz bewirkt.
Symptome: Was sind Anzeichen für Gebärmutterhalskrebs?
Gebärmutterhalskrebs ruft zunächst keine Beschwerden hervor und wird deshalb oft lange Zeit nicht bemerkt. Symptome treten meist erst dann auf, wenn die Erkrankung bereits weiter fortgeschritten ist. Auch die Infektion mit humanen Papillomaviren bleibt normalerweise unbemerkt. Gerade wegen der fehlenden Frühsymptome kann die jährliche Krebsvorsorge beim Frauenarzt ab dem Alter von 20 Jahren sinnvoll sein.
Symptome, die bei Gebärmutterhalskrebs auftreten können:
- Blutungen nach dem Geschlechtsverkehr
- Blutungen oder Schmierblutungen außerhalb des Monatszyklus
- blutiger, oft auch übel riechender Ausfluss
- Schmerzen beim Sex
- Schmerzen im Bereich des Beckens
Ist das Karzinom in umliegende Gewebe eingewachsen, können Beschwerden entstehen wie
- Blut im Urin
- Harnwegsinfekte
- Rückenschmerzen
- oder Lymphstauungen.
Eine ungewollte und unerklärliche, deutliche Gewichtsabnahme kann auch ein Anzeichen einer fortgeschrittenen Krebserkrankung sein.
Früherkennung des Zervixkarzinoms
Die gesetzlichen Krankenkassen zahlen allen Frauen ab 20 Jahren eine jährliche Vorsorgeuntersuchung beim Frauenarzt.
Frauen zwischen 20 und 34 Jahren können dabei den sogenannten Pap-Test durchführen lassen. Dabei macht die Frauenärztin einen Abstrich vom Gebärmutterhals und lässt diesen auf Zellveränderungen untersuchen.
Frauen ab 35 Jahren können alle drei Jahre einen Abstrich machen lassen. Dieser wird dann sowohl auf Veränderungen der Zellen (Pap-Test) als auch auf HPV untersucht.
Je nach Ergebnis können sich weitere Tests anschließen. Auch für gegen HPV geimpfte Frauen sind diese Vorsorgeuntersuchungen wichtig, da die Impfung keinen hundertprozentigen Schutz gegen Gebärmutterhalskrebs bietet.

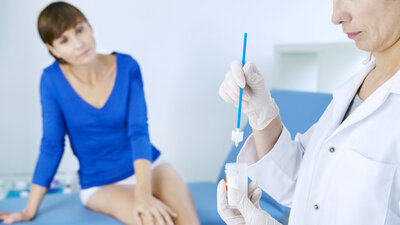
Der Pap-Test hilft Gebärmutterhalskrebs und seine Vorstufen aufzuspüren
© YourPhotoToday/A1Pix
Diagnose
Bei einem Verdacht auf Gebärmutterhalskrebs sieht sich der Arzt bei der gynäkologischen Untersuchung den Muttermund an und entnimmt mit einem Spatel und einem kleinen Bürstchen oder Spatel je einen Abstrich von dort sowie aus dem Gebärmutterhalskanal. Die Abstriche werden dann im Labor aufbereitet und auf Zellveränderungen untersucht (sogenannter Pap-Test).
Pap-Test
Der nach dem griechischen Mediziner George Nicholas Papanicolaou benannte Test wird seit Mitte der 1940er Jahre zur Früherkennung von Gebärmutterhalskrebs eingesetzt. Mit dem Pap-Test lassen sich symptomlose Krebsvorstufen frühzeitig erkennen und dann entsprechend effektiv behandeln.
Der Abstrich kann für den Pap-Test konventionell aufbereitet werden oder aber im Dünnschichtverfahren. Beim konventionellen Verfahren werden die Zellen auf einem Glasplättchen ausgestrichen, fixiert und mikroskopisch begutachtet.
Beim Dünnschichtverfahren werden die Zellen im Abstrich in einer Flüssigkeit gelöst, von Beimengungen befreit und dann sehr dünn und besonders gleichmäßig auf einem Objektträger ausgestrichen. So sollen optimale Bedingungen für die mikroskopische Beurteilung geschaffen werden. Diese Untersuchung ist zur Erkennung von Zellveränderungen und von Gebärmutterhalskrebs ebenfalls geeignet. Dafür, dass sie dem herkömmlichen Verfahren überlegen ist, gibt es allerdings derzeit noch keine ausreichenden Belege.
Der Befund des Abstrichs wird nach der Ausprägung etwaiger Zellveränderungen in fünf Stufen eingeteilt:
Pap 0: Das Material war nicht verwertbar. Der Abstrich sollte innerhalb von drei Monaten wiederholt werden.
Pap I: Unauffälliger, normaler Befund. Bei den meisten Frauen ist eine Kontrolle im Routineintervall (je nach Alter ein oder drei Jahre) ausreichend. Ausnahme: Ist der HPV-Test bei Frauen über 35 Jahren positiv, sollte schon nach 12 Monaten kontrolliert werden.
Pap IIa: Unauffälliger Befund. In der Vergangenheit gab es aber schon einmal ein auffälliges Ergebnis bei dieser Frau - daher entscheidet der Arzt individuell wann die nächste Kontrolle notwendig ist.
Pap II: Leichte Veränderung der Zellen, an der oft Keime oder ein Hormonmangel schuld sind.
Pap IIID1: Auffälliger Befund mit leichten Schleimhautveränderungen (Dysplasie). Häufig, besonders bei jungen Frauen, bilden sich die Veränderungen alleine zurück.
Für Pap II und Pap IIID gilt: Abhängig davon, wie alt Sie sind, wie stark die Zellen verändert sind und ob - bei über 35-Jährigen - der HPV-Test positiv ist, wird unterschiedlich vorgegangen. Möglich sind Knotrollen im Routineintervall oder kurzfristigere, im Abstand von sechs oder zwölf Monaten erfolgende Pap-Abstriche und/oder HPV-Tests oder eine Scheidenspiegelung innerhalb von drei Monaten. Ihr Arzt wird Sie entsprechend informieren.
Pap III: Unklarer Befund.
Pap IIID2: Mittelschwere Schleimhautveränderungen.
Für Pap III und Pap IIID2 gilt: Eine Scheidenspiegelung (Kolposkopie) innerhalb von drei Moanten ist zur Abklärung angezeigt.
Pap IV: Krebsvorstufe oder möglicherweise bereits Gebärmutterhalskrebs.
Pap V: Tumorzellen sind im Abstrich nachweisbar.
Für Pap IV und Pap V gilt: Eine sofortige Scheidenspiegelung (Kolposkopie) ist notwendig, bei der eine Gewebeprobe entnommen wird.
Untersuchung auf humane Papilloma-Viren (HPV-Test)
Der HPV-Test kann nachweisen, ob eine Frau mit krebsauslösenden Papillomaviren infiziert ist oder nicht. Zusammen mit dem Abstrichbefund lässt sich so das Risiko für Gebärmutterhalskrebs besser einschätzen. Notwendig für den Test ist ebenfalls ein Abstrich vom Muttermund. Im Labor wird untersucht, ob sich darin das Erbgut von humanen Papillomaviren nachweisen lässt, ob also eine Infektion besteht. Die für die Früherkennung genutzten HPV-Tests haben einen Grenzwert, ab dem man von einem erhöhten Krebsrisiko ausgeht.
Wenn sowohl der HPV-Test als auch der Abstrich normal ausfallen, besteht auch für die folgenden Jahre mit hoher Sicherheit kein Risiko, dass sich Krebsvorstufen oder gar Krebs entwickeln. Der HPV-Test kommt derzeit bei Frauen über 35 im Rahmen des Programmes zur Früherkennung von Gebärmutterhalskrebs zum Einsatz. Außerdem kann der Arzt ihn anordnen, wenn das Labor bei jungen Frauen leichte oder nicht klar beurteilbare Veränderungen im Abstrich feststellt. Auch bei den Nachkontrollen nach der Entfernung einer Vorstufe von Gebärmutterhalskrebs mittels einer sogenannten Konisation gehört ein HPV-Test anfangs dazu. Wenn weiterhin Viren nachgewiesen werden, ist das Risiko erhöht, dass sich erneut Zellveränderungen bilden.
Kolposkopie
Bei der sogenannten Kolposkopie oder Scheidenspiegelung untersucht der Gynäkologe die Schleimhaut des Gebärmutterhalses mit Hilfe eines beleuchteten Vergrößerungsglases und eines Spiegels: Mit bis zu 40-facher Vergrößerung zeigt ihm die Lupe auch sehr kleine Veränderungen.
Die Kolposkopie kommt besonders zur Abklärung von verdächtigen Abstrichen zum Einsatz, wobei dann meist auch Gewebeproben entnommen werden. In fortgeschrittenen Fällen kann Gebärmutterhalskrebs dann oft schon mit bloßem Auge erkannt werden.
Biopsie
Ergeben die Früherkennungstests Hinweise auf Krebsvorstufen oder Gebärmutterhalskrebs, entnimmt der Frauenarzt im Rahmen einer kolposkopischen Untersuchung Gewebeproben aus der verdächtigen Region. Diese sogenannte Biopsie erfolgt mittels einer kleinen Zange und wird ambulant durchgeführt. Anders als beim Pap-Test kann man an der Gewebeprobe alle Schichten der Schleimhaut des Gebärmutterhalses genau untersuchen.
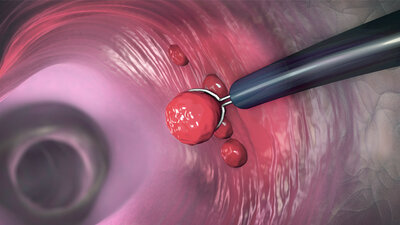
Konisation
Bestätigt die Biopsie das Vorliegen höhergradiger Veränderungen, bei denen es sich aber noch nicht um Krebs handelt, müssen diese insgesamt entfernt werden. Dazu wird eine sogenannte Konisation durchgeführt. Dabei schneidet der Frauenarzt ein kegelförmiges Gewebestück – daher der Name, denn "konos" bedeutet Kegel – aus Muttermund und Gebärmutterhals heraus, das den Bezirk mit den Zellveränderungen vollständig umfasst. Die Patientin erhält dazu eine kurze Vollnarkose oder eine lokale Betäubung. Heute erfolgt die Konisation meist mit elektrischer Schlinge oder Laser. Bei eher äußerlichem Sitz der Veränderungen werden diese bevorzugt mit der elektrischen Schlinge entfernt, da dies seltener mit Komplikationen verbunden ist. Die früher übliche Messerkonisation wird heute nicht mehr empfohlen.
Kürettage
Je nach Grad der Veränderungen und Art des Eingriffs erfolgt zusätzlich eine Ausschabung (Kürettage) der restlichen Schleimhaut im Gebärmutterhals. Die ausgeschabte Schleimhaut wird ebenfalls mikroskopisch untersucht. Dies dient der Feststellung möglicher weiterer Krebsvorstufen, die der Abstrichuntersuchung und der Biopsie aufgrund ihrer Lage im Inneren des Gebärmutterhalskanals entgangen sein könnten. Eine Ausschabung der Gebärmutterhöhle ist manchmal auch erforderlich.
Weitere Diagnostik bei Gebärmutterhalskrebs
Liegt laut den Ergebnissen der Gewebeuntersuchung keine Vorstufe mehr vor, sondern ein Gebärmutterhalskrebs, muss die Ausdehnung der Erkrankung (das Krankheitsstadium) ermittelt werden, um die Behandlung planen zu können. Das bedeutet, die Größe und die mögliche Ausbreitung des Tumors auf andere Organe – im Becken oder als Tochtergeschwülste an anderen Stellen des Körpers – muss genauer bestimmt werden. Neben einer sorgfältigen Tastuntersuchung von der Scheide aus erfolgen zu diesem Zweck verschiedene bildgebende Untersuchungen, beispielsweise eine Ultraschalluntersuchung der Beckenorgane durch die Scheide sowie ein Ultraschall des Bauchraums. Mit einer Magnetresonanztomographie (MRT) des Beckenraums lässt sich die örtliche Ausbreitung des Tumors gut erkennen. Auch eine Computertomografie der Lunge wird häufig angefertigt. Bei sehr ausgedehnten Tumoren kommen fallweise weitere Untersuchungen und Biopsien in Betracht. Vor der Operation werden außerdem verschiedene Laboruntersuchungen durchgeführt, um die Funktion von Leber, Nieren und Blutgerinnung zu überprüfen. Die Bestimmung von sogenannten Tumormarkern kann im Einzelfall nützlich sein, gehört aber nicht zum Routineprogramm.
Falls es fraglich ist, ob Darm und Blase bereits ebenfalls von dem Tumor betroffen sind, kann dies mit einer Darm- bzw. Blasenspiegelung geklärt werden. Dazu wird ein schlauchartiges Untersuchungsgerät (Endoskop) über den After beziehungsweise die Harnröhre eingeführt. Auf diese Weise kann der Arzt in das Innere dieser Organe blicken und eventuelle Veränderungen registrieren.
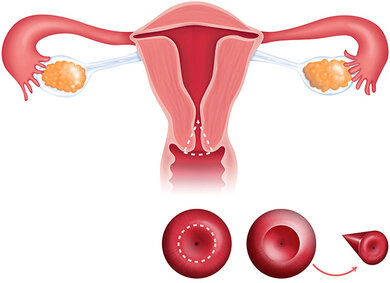
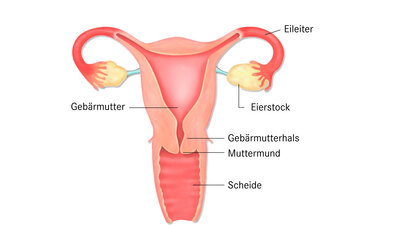
Konisation: Ein kegelförmiger Teil des Muttermunds wird entfernt
© MauritiusImages/BSIP/Alamy
Therapie: Gebärmutterhalskrebs behandeln
Die Entscheidung darüber, wie behandelt wird, hängt vom Stadium der Erkrankung ab. Bei Krebsvorstufen bilden sich leichte Veränderungen der Zellen oft von selbst zurück, höhergradige Veränderungen werden mittels Konisation behandelt. Liegt wirklich Krebs vor, ist eine ausgedehntere Operation nötig. Eventuell kommen zusätzlich oder häufig auch stattdessen eine Chemo- oder Strahlentherapie in Frage.
Operation
Bei behandlungsbedürftigen Krebsvorstufen wird ein kegelförmiger Teil des Muttermunds und der Schleimhaut des Gebärmutterhalskanals entfernt, der die veränderten Gewebebereiche enthält (Konisation). Empfohlen wird heute die Abtragung mit der Elektroschlinge oder die Konisation mittels Laser, da sie die Funktion des Gebärmutterhalses weniger beeinträchtigen als die Entfernung mit dem Skalpell. Der Eingriff wird häufig mit einer Ausschabung der Schleimhaut im Gebärmutterhals kombiniert. Nach der Konisation kann die betreffende Frau weiterhin Kinder bekommen. Besonders die Messerkonisation kann aber eine Schwächung des Gebärmutterhalses oder Verengung zur Folge haben.
In ganz frühen Stadien von Gebärmutterhalskrebs kann zur Behandlung ebenfalls eine Konisation durchgeführt werden, wenn die Patientin noch einen Kinderwunsch hat. Dann wird zusätzlich immer eine Schleimhautausschabung in Gebärmutterhals und Gebärmutterkörper (fraktionierte Kürettage) vorgenommen. Bis zu einer gewissen Tumorausdehnung kommt auch eine Teilentfernung des Gebärmutterhalses in Frage. Auch nach einer solchen Operation ist eine Schwangerschaft noch möglich.
Bei größeren, aber auf die Gebärmutter begrenzten Tumoren ist die Entfernung der Gebärmutter (Hysterektomie) mitsamt ihrem Halteapparat und den Lymphknoten entlang der großen Beckengefäße die übliche Therapie. Abhängig vom Lymphknotenbefall im Becken werden weitere Lymphknoten entlang der Hauptschlagader ebenfalls enfernt. Die Operation wird bei fortgeschrittenen Tumoren in der Regel mit einem Bauchschnitt durchgeführt. Bei kleinen Tumoren kann die Operation auch durch die Scheide oder minimal-invasiv durch kleine Einschnitte in der Bauchdecke (laparoskopisch) erfolgen. Eine Entfernung der Eileiter und Eierstöcke ist meist nicht notwendig.
Wenn sich der Tumor auf die Blase und den Darm ausgedehnt hat, kann unter Umständen eine weitergehende, umfangreichere Operation sinnvoll sein.
Operationsmethoden erklärt
Radiochemotherapie
Zusätzlich zur Operation kann eine ergänzende Strahlenbehandlung und Chemotherapie notwendig sein. Dies ist bei ausgedehntem Befall von Lymphgefäßen und Lymphknoten, bei größeren Tumoren und bei nicht ganz vollständiger Tumorentfernung der Fall und dient dazu, das Rückfallrisiko zu senken. Strahlen- und Chemotherapie werden heute meist kombiniert als sogenannte Radiochemotherapie eingesetzt. Denn im Verbund sind sie wirksamer und die Behandlungsergebnisse deutlich besser. In mittleren Stadien ist die Radiochemotherapie wahrscheinlich so wirksam wie die Operation, aber Ergebnisse vergleichender Untersuchungen fehlen. Bei ausgedehnten Tumoren, die den Halteapparat der Gebärmutter befallen haben oder sogar bis zur Beckenwand gewachsen sind, ist die alleinige Radiochemotherapie die übliche Behandlung. Auch bei einem Krankheitsrückfall kann sie, je nach Vorbehandlung und Krankheitssituation, zum Einsatz kommen, wenn keine Operation möglich ist.
Chemotherapie
Die Chemotherapie dient dazu, Krebszellen zu zerstören. Sie wirkt im ganzen Körper und erreicht auch Tumorzellen, die sich möglicherweise – sichtbar oder unsichtbar - fern vom Ursprungstumor eingenistet haben. Dazu werden Wirkstoffe verabreicht, welche die Tumorzellen in ihrer Teilung behindern und dadurch zum Absterben bringen.
Diese Wirkstoffe wirken jedoch nicht ausschließlich auf Krebszellen, sondern können leider auch gesunde Zellen schädigen. Besonders solche, die sich häufig teilen. Dazu gehören unter anderem die Haarwurzelzellen oder die Stammzellen des Knochenmarks. Aus diesen entstehen zum Beispiel rote und weiße Blutkörperchen sowie die für die Blutgerinnung wichtigen Blutplättchen (Thrombozyten). Diese Zellen trifft die Chemotherapie ebenfalls stark. Die Folge sind Nebenwirkungen wie Haarausfall, Übelkeit, Müdigkeit und erhöhte Anfälligkeit für Infektionen. Gegen viele dieser Störungen lässt sich mit Medikamenten oder anderen therapeutischen Maßnahmen vorgehen.
Strahlentherapie
Hier stehen zwei Verfahren zur Verfügung: die Kontaktbestrahlung und die perkutane Hochvoltbestrahlung. In der Erstbehandlung mit heilender Absicht werden sie immer kombiniert eingesetzt. Bei der Kontaktbestrahlung wird für kurze Zeit eine Strahlenquelle über die Scheide in den Gebärmutterhals eingebracht. Dadurch lässt sich die Strahlung mit exakter Planung sehr gezielt einsetzen: Das Tumorgewebe wird zerstört – ohne umliegende, empfindliche Organe wie Blase und Darm zu sehr zu belasten. Bei der perkutanen Hochvoltstrahlung wird die Bestrahlung von außen durch die Haut vorgenommen. Auch hier trägt die computerunterstützte Bestrahlungsplanung dazu bei, dass gesundes Gewebe möglichst wenig belastet wird. Ganz lässt sich dies aber nicht vermeiden.
Eine Nebenwirkung der Strahlentherapie ist, dass sie die Funktion der Eierstöcke und der Gebärmutter beeinträchtigt. Zudem beschädigt sie die Schleimhaut der Scheide. Beeinträchtigungen im Sexualleben, besonders durch Trockenheit der Scheide, sind deshalb eine häufige Folgeerscheinung der Behandlung. Weitere Nebenwirkungen können Entzündungen benachbarter Organe sein, vor allem der Harnröhre, der Blase sowie des Enddarms.
Psychische Unterstützung
Krebs ist stets eine erschütternde Diagnose. Während und nach einer Gebärmutterhalskrebstherapie sind psychische Belastungen und Probleme nicht selten. Auch die Sexualität leidet häufig darunter. Professionelle Unterstützung durch erfahrene Psychotherapeuten kann Patientinnen helfen, mit der Situation, den Folgen der Erkrankung und der Behandlung umzugehen. Je nach individuellen Bedürfnissen und Belastungen kann eine Sexual- und Paarberatung, an der auch der Partner der Betroffenen teilnimmt, entlastend sein.
Heilungschancen
Vorstufen von Gebärmutterhalskrebs lassen sich in fast allen Fällen vollkommen heilen. Auch im sehr frühen Krebsstadium sind die Heilungschancen gut. Mit Zunahme der Tumorgröße und –ausdehnung verschlechtern sich die Prognose, also die Aussicht auf Heilung. Deshalb ist es wichtig, den Krebs frühzeitig zu erkennen.
Gebärmutterhalskrebs vorbeugen
Neben dem Früherkennungsprogramm, das dazu beiträgt, Krebsvorstufen rechtzeitig zu entdecken, gibt es weitere Möglichkeiten, um Gebärmutterhalskrebs vorzubeugen:
Safer sex
Humanen Papillomaviren werden meist beim Geschlechtsverkehr übertragen. Kondome können das Infektionsrisiko zwar senken, aber eine Ansteckung nicht komplett ausschließen, da die Papillomaviren sich auch in Bereichen aufhalten können, die nicht vom Kondom bedeckt werden.
Impfung
Die ständige Impfkommission des Robert Koch-Instituts (STIKO) empfiehlt die Impfung gegen die humanen Papillomaviren (HPV) für Mädchen und Jungen zwischen neun und 14 Jahren. Die Impfung kann aber auch für ältere Mädchen und Frauen sinnvoll sein: Wer noch keinen Sexualkontakt mit einem infizierten Partner hatte, erhält den nötigen Immunschutz, aber auch wer bereits eine Infektion mit den Virustypen, gegen die der Impfstoff schützt, durchgemacht hat, kann so einer Neuansteckung vorbeugen. Denn auch nach einer durchgemachten Infektion besteht keine sichere Immunität gegen die betreffenden Viren. Gegen eine bestehende Infektion ist die Impfung allerdings nicht wirksam. Die STIKO empfiehlt Frauen, sich mit dem Gynäkologen oder der Gynäkologin über den Nutzen und mögliche Risiken einer Impfung zu beraten.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.
Lesen Sie auch:
Mehr Infos im Netz unter