Schlafapnoe: Symptome und Behandlung

Schnarchen, lange Atempause, nach Luft schnappen – typische Symptome bei Schlafapnoe-Syndrom.
© stock.adobe/Paolese
Symptome: Wie zeigt sich eine Schlafapnoe?
Bei einem Schlafapnoe-Syndrom stockt während des Schlafs immer wieder die Atmung oder sie wird sehr flach. Die Atemaussetzer dauern mindestens jeweils 10 Sekunden, können aber auch minutenlang anhalten.
Oft ist es der Bettpartner oder die Bettpartnerin, welche diese Atempausen bemerken: Im typischen Fall schnarchen Betroffene eine Weile laut und regelmäßig, bis die Atemgeräusche plötzlich über längere Zeit komplett aussetzen – um dann mit einem lauten Schnarch- oder Atemgeräusch wieder zu beginnen.
Schnarchen ist nicht zwangsläufig gefährlich. Und nicht jede kurze Atempause im Schlaf ist bedenklich. Eine Schlafapnoe liegt vor, wenn in einer Stunde mehr als fünf Atemaussetzer auftreten, die jeweils mindestens zehn Sekunden andauern.
Können auch Frauen eine Schlafapnoe haben?
Eine Schlafapnoe kommt auch ohne deutlich erkennbare Schnarchgeräusche vor. Vor allem bei Frauen scheint das öfter der Fall zu sein. Entgegen einem verbreiteten Vorurteil ist das Schlafapnoe-Syndrom keine reine „Männer-Krankheit“. Studien deuten darauf hin, dass bei Frauen mit Schlafapnoe tendenziell häufiger Symptome wie Schlafstörungen und Erschöpfung im Vordergrund stehen könnten.
Mögliche Symptome bei Schlafapnoe:
- Betroffene werden nachts – oft ohne es zu merken – immer wieder für wenige Sekunden wach. Deshalb bringt der Schlaf nicht mehr die nötige Erholung. Häufige Folge ist eine starke Tagesmüdigkeit. Betroffene fühlen sich oft schlapp, unkonzentriert und weniger leistungsfähig. Ihr Gedächtnis lässt nach.
- Menschen mit Schlafapnoe neigen dazu, untertags immer wieder unwillkürlich und plötzlich für wenige Sekunden einzunicken (Sekundenschlaf). Das kann während der Arbeit oder im Straßenverkehr gefährlich werden.
- Manche Betroffene schwitzen nachts verstärkt.
- Eventuell erwachen Betroffene mit Herzrasen.
- Häufiger nächtlicher Harndrang kann ein Hinweis auf eine Schlafapnoe sein.
- Manchmal deuten morgendliche Kopfschmerzen und ein morgendlich trockener Mund auf eine Schlafapnoe hin.
- Das psychische Wohlbefinden kann leiden.
- Libido und Potenz können verringert sein.
Die genannten Beschwerden können auch andere Ursachen haben. Und nicht alle Menschen mit einer Schlafapnoe fühlen sich unausgeschlafen oder bemerken Symptome.
Welche Folgen hat eine Schlafapnoe?
- Gerät die Atmung im Schlaf ins Stocken, wird der Körper kurzzeitig in einen Alarmzustand versetzt. Blutdruck und Herzfrequenz können ansteigen. Bluthochdruck ist eine mögliche Folge. Wird er festgestellt, sollte immer auch an eine Schlafapnoe als Mit-Auslöser gedacht werden.
- Bluthochdruck wiederum erhöht das Risiko für Folgeerkrankungen wie Herzinfarkt, Herzschwäche und Schlaganfall.
- Wenn Menschen mit Schlafapnoe-Syndrom untertags einschlafen, erhöht sich die Unfallgefahr, die Leistungsfähigkeit sinkt.
Ursachen: Wie entsteht eine Schlafapnoe?
Generell erhöht sich das Risiko für eine Schlafapnoe mit steigendem Lebensalter. Nach der Ursache unterscheiden Fachleute zwei Formen der Schlafapnoe. Manchmal liegt eine Mischform vor:
1) Obstruktive Schlafapnoe (OSA)
Die häufigere obstruktive Schlafapnoe entsteht, weil die Atemwege verengt oder verlegt sind. Zwar erhält die Atemmuskulatur den Befehl vom Gehirn, aktiv zu werden, um Luft zu holen. Doch die Kraft der Muskeln reicht zunächst nicht aus, um Luft durch die blockierten Atemwege zu bekommen. Der Widerstand in den Atemwegen ist zu groß. Es entsteht eine Atempause.
Der Körper erhält in diesem Moment keinen Sauerstoff, so dass der Sauerstoffgehalt im Blut allmählich sinkt. Kohlenstoffdioxid sammelt sich im Gewebe und Blut an. Dies wird vom Körper registriert. Als Folge löst er quasi einen Alarm aus und regelt seine Aktivität schnell hoch. Der Betroffene zeigt eine Weckreaktion und holt plötzlich tief Luft. Die Atmung ist wieder gesichert – bis zum nächsten Atemstillstand.
Auf diese Weise kann es zu zahlreichen Weckreaktionen pro Nacht kommen. Diese sind meistens so kurz, dass sie von dem Betroffenen nicht bewusst erlebt werden. Trotzdem sind die ständigen Schlafunterbrechungen lang genug, um einen erholsamen Schlaf unmöglich zu machen und eine einschränkende Tagesschläfrigkeit zu erzeugen.
Warum sind die Atemwege zu eng?
Verschiedene Faktoren können dazu beitragen, dass die Atemwege verlegt werden:
- Anatomische Besonderheiten: Ein stark zurückliegender Unterkiefer kann den Atemwiderstand erhöhen. Oder eine vergrößerte Zunge oder große Mandeln engen den Rachenraum ein.
- Übergewicht: Zu viele Pfunde begünstigen nächtliche Atemaussetzer. Viele Menschen mit Schlafapnoe sind übergewichtig.
- Rückenlage: Im Schlaf entspannen sich viele Muskeln, sodass in der Rückenlage zum Beispiel die Zunge in den Rachen rutscht. Dadurch kann sie kurzfristig die Luftwege verschließen.
- Muskelentspannung: Alkohol, Medikamente (beispielsweise Schlafmittel) oder Drogen können zur Muskelentspannung beitragen und damit eine Schlafapnoe begünstigen.
2) Zentrale Schlafapnoe
In etwa jedem zehnten Fall einer Schlafapnoe liegt die Ursache nicht in den Atemwegen, sondern im Gehirn – und zwar in der Steuerzentrale der Atemmuskeln. Diese Form heißt zentrale Schlafapnoe. Den Atemmuskeln fehlt kurzzeitig der Befehl vom Gehirn, aktiv zu werden. Erst wenn der Sauerstoffgehalt im Blut unter einen kritischen Wert sinkt, reagiert das Gehirn und sendet wieder den Impuls zur Atmung. Teilweise ist die Atmung vor dem Aussetzer besonders flach (sogenannte Cheyne-Stokes-Atmung). Die zentrale Schlafapnoe mit Ausfall der Atemsteuerzentrale kann beispielsweise durch einen Schlaganfall bedingt sein. Bei der zentralen Schlafapnoe steht die Behandlung der Grunderkrankung im Vordergrund.
Wie stellten Fachleute die Diagnose?
Die Ärztin oder der Arzt fragt nach den Beschwerden und der persönlichen Krankengeschichte. Es folgt eine körperliche Untersuchung, insbesondere auch von Mundhöhle, Nase und Rachen.
Besteht der Verdacht auf eine Schlafapnoe, kann die hausärztliche Praxis bei Bedarf an Fachärzte mit der Zusatzbezeichnung Schlafmedizin überweisen, etwa eine Hals-Nasen-Ohren-Praxis, eine Zahnarztpraxis, eine Praxis für Mund-Kiefer-Gesichtschirurgie oder Kieferorthopädie oder eine neurologische Praxis.
Orientierender Test auf eine Schlafapnoe (Polygrafie)
Besteht der Verdacht auf eine Schlafapnoe, kommt zunächst eventuell eine orientierende Untersuchung des Schlafs infrage. Betroffene erhalten in der Arztpraxis leihweise Messgeräte mit nach Hause. Vor dem Zubettgehen legen sich die Betroffenen nach Anleitung Messsonden an. Sie registrieren in der Nacht den Atemluftstrom, Atembewegungen von Brust und Bauch, den Puls, die Sauerstoffsättigung des Blutes, die Körperlage und teilweise auch die Schnarchgeräusche. Eventuell deuten die Ergebnisse dieser sogenannten Polygrafie bereits auf die Diagnose Schlafapnoe-Syndrom hin.
Genaue Untersuchung im Schlaflabor (Polysomnografie)
Die Ärztin oder der Arzt kann Betroffene an ein Schlaflabor überweisen. Dort wird der Schlaf gründlich analysiert. Diese Untersuchung heißt Polysomnografie. Betroffene verbringen dort ein bis zwei Nächte. Während sie schlafen, erfolgen viele Messungen, die nicht schmerzhaft und nicht belastend sind: So werden Hirnströme, Herzrhythmus, Sauerstoffgehalt des Blutes und der Atemfluss an Mund und Nase registriert. Die Schlafenden tragen außerdem einen Dehnungsgürtel, der die Atembewegungen erfasst. Durch eine Untersuchung der Augenbewegungen lassen sich einzelne Schlafphasen unterscheiden. Auch Blutdruck, Muskelspannung, Körperlage und Schnarchgeräusche werden ausgewertet. Überdies wird der Schlafende über eine Infrarot-Videokamera beobachtet.
Wie schwer ist die Schlafapnoe?
Die Stärke einer Schlafapnoe lässt sich messen:
- Der Apnoe-Hypopnoe-Index (AHI) gibt an, wie viele Atempausen und Phasen mit sehr flacher Atmung pro Stunde Schlaf auftreten. Je höher er ist, desto schwerer ist die Erkrankung. Ein AHI von mehr als 15 pro Stunde ist immer als krankhaft zu werten. Ein AHI zwischen 5 und 15 gilt als krankhaft, wenn tagsüber Beschwerden wie beispielsweise Müdigkeit bestehen.
Wie wird ein Schlafapnoe-Syndrom behandelt?
Ein Schlafapnoe-Syndrom lässt sich oft nicht heilen, aber mit verschiedenen Methoden behandeln. Welche am besten geeignet ist, hängt vom Einzelfall ab. Betroffene besprechen am besten individuell mit ihren behandelnden Ärztinnen und Ärzten, welche Therapien aussichtsreich erscheinen, welche Vor- und Nachteile sie haben können und ob eventuell Kosten entstehen. Betroffene können sich zusätzlich in einer Schlafapnoe-Selbsthilfegruppe informieren und mit anderen Betroffenen austauschen.
Bei einer leichten obstruktiven Schlafapnoe können einfache Maßnahmen dazu beitragen, die Zahl der Atemaussetzer zu verringern: Zum Beispiel empfiehlt es sich, Übergewicht abzubauen. Denn überflüssige Pfunde begünstigen eine Schlafapnoe. Auch sollte auf Alkohol, Rauchen und die Einnahme von Schlaftabletten verzichtet werden.
Lagetherapie
Oft treten bei einer obstruktiven Schlafapnoe die Atempausen im Schlaf vor allem in Rückenlage auf. Ist eine solche Schlafapnoe leicht- bis mittelgradig, können Mittel und Maßnahmen helfen, die diese Rückenlage verhindern sollen. Dazu zählen Geräte, die einen Alarm aussenden, sobald sich Betroffene auf den Rücken legen. Manche Menschen behelfen sich mit einem Tennisball, der in den Rückenteil des Schlafanzugs eingenäht wird. Es gibt mittlerweile eine große Auswahl an „Anti-Schnarch-Produkten“ wie spezielle Kissen, Gurte, Rucksäcke, Shirts und andere Schlafkleidung, die verhindern sollen, dass sich Betroffene im Schlaf in die Rückenlage drehen - beispielsweise durch einen Schaumstoffblock im Rückenbereich. Am besten besprechen Betroffene mit ihren behandelnden Ärztinnen und Ärzten, ob und welche Mittel im individuellen Fall geeignet erscheinen. Die Krankenkassen übernehmen die Kosten meist nicht.
Überdruck-Atemtherapie mit CPAP-Maske
Ein obstruktives Schlafapnoe-Syndrom lässt sich mit einer speziellen Atemtherapie behandeln: Betroffene legen sich nachts eine Atemmaske an. Sie ist an ein Gerät angeschlossen, das mit leichtem Überdruck Raumluft in Nase und zum Teil auch Mund bläst. Das verhindert, dass die Atemwege zusammenfallen und die Luftzufuhr unterbrochen wird. Die Atemtherapie gilt als eine Standardtherapie und kann die Beschwerden bei einer obstruktiven Schlafapnoe bessern. Das zeigen Studien. Voraussetzung ist allerdings, dass die Maske nachts längere Zeit am Stück getragen wird.
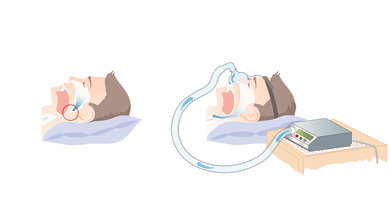
Links: Zunge und Muskeln verlegen die Atemwege (roter Kreis). Rechts: Die Atemmaske erzeugt einen leichten Überdruck, der die Atemwege offen hält, so dass die Atemluft wieder ungehindert strömen kann (blaue Pfeile).
© W&B/Dr. Ulrike Möhle
Es gibt verschiedene Arten von Masken. Welche individuell am besten passt, sollte mit der Ärztin oder dem Arzt besprochen werden. Auch existieren unterschiedliche Beatmungsverfahren, je nach Beatmungsdruck:
- CPAP = Continuous Positive Airway Pressure, kontinuierlicher Überdruck
- BiPAP = Bilevel Positive Airway Pressure, der Druck wird an Ein- und Ausatmung angepasst
- APAP = auto CPAP, der Druck wird vom Gerät bei jedem Atemzug neu ermittelt
Falls Betroffene unter einem trockenen Nasen-Rachenraum leiden, kann die Luft eventuell mithilfe eines Befeuchters mit Wasser angereichert werden. In bestimmten Fällen wird der Luft zusätzlicher Sauerstoff beigemischt.
Die Handhabung der Maske sollten Patientinnen und Patienten unter fachkundiger Anleitung lernen. Eine Einweisung erfolgt meistens in einem Schlaflabor durch schlafmedizinisch geschultes Personal. Viele Betroffene gewöhnen sich schnell an die nächtliche Beatmung und fühlen sich tagsüber schon bald wieder leistungsfähiger und ausgeruhter. Andere kommen anfangs oder dauerhaft schlecht mit der Behandlungsform zurecht. Dann ist eine gute Schulung und Beratung besonders wichtig. Manchmal hilft es, verschiedene Modelle an Masken oder Geräten zu testen. Auch der Austausch mit anderen Betroffenen in einer Schlafapnoe-Selbsthilfegruppe kann nützlich sein.
Die Ärztin oder der Arzt wird regelmäßige Kontrolluntersuchungen vornehmen, um den Behandlungserfolg zu sichern. Nicht alle Patientinnen und Patienten fühlen sich mit der Atemtherapie ausgeruhter. Dann müssen insbesondere andere Ursachen für eine erhöhte Tagesmüdigkeit ausgeschlossen werden.
Therapie mit Zahnschienen
In leichteren oder mittelschweren Fällen, oder wenn andere Therapien nicht greifen, können bei einer obstruktiven Schlafapnoe Biss-Schienen hilfreich sein, die nachts getragen werden. In der Regel kommen sogenannte Unterkiefer-Protrusions-Schienen (UPS) zum Einsatz. Sie bestehen zum Beispiel aus einer Ober- und Unterkieferschiene, die über Stege verbunden sind. Die Schiene zieht den Unterkiefer etwas nach vorne, so dass die Atemwege besser offenbleiben. Vorübergehende oder dauerhafte Nebenwirkungen können vorkommen, etwa Spannungsgefühle in Kiefergelenken und Kaumuskulatur oder Veränderungen der Zahnstellung.
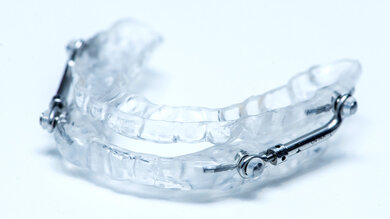
Bei einer Schlafapnoe kommt eventuell eine Unterkiefer-Protrusions-Schienen (UPS) infrage (hier ein Beispiel). Die Zahnschiene zieht den Unterkiefer etwas nach vorne, damit die Atemwege offen bleiben.
© stock.adobe/anknv
Wenn die Behandlung einer obstruktiven Schlafapnoe mit einer Atemmaske fehlschlägt, kann der behandelnde Schlafmediziner oder die Schlafmedizinerin die Notwendigkeit einer solchen Therapie mit einer Schiene feststellen und in eine zahnärztliche Praxis überweisen. Die Schlafmedizinerinnen und Schlafmediziner sowie Zahnärzte und Zahnärztinnen arbeiten bei der Behandlung zusammen. Wenn keine zahnmedizinischen Gründe gegen die Schiene sprechen, wird die Kunststoffschiene individuell angepasst. Anschließend wird überprüft, ob sich die Behandlungsmethode im individuellen Fall bewährt. Sofern die Vorgaben zur Kostenübernahme erfüllt wurden, zahlen die gesetzlichen Krankenkassen 100 Prozent oder zumindest einen Teil der Kosten für die UPS.
Therapie mit Zungenschrittmacher (Neurostimulationsverfahren)
Kommen andere Therapieverfahren nicht infrage oder brachten sie keinen Erfolg, hilft in bestimmten Fällen eventuell ein sogenannter Zungenschrittmacher. Er funktioniert ähnlich wie ein Herzschrittmacher. Ein kleines Gerät wird im Brustbereich unter der Haut eingesetzt. Es gibt auch Modelle, die unter dem Kinn implantiert werden. Das Gerät stimuliert über eine Elektrode den sogenannten Hypoglossus-Nerv, der die Zungenmuskulatur steuert. Das soll die Atemwege offenhalten. Je nach Modell wird dabei auch die Atemtätigkeit gemessen und berücksichtigt. Betroffene schalten das Gerät zum Beispiel über eine Fernsteuerung zum Schlafen ein und morgens wieder aus.
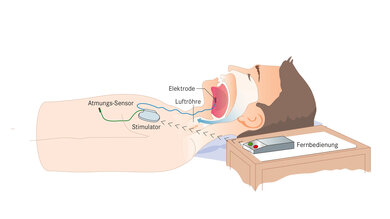
Bei Schlafapnoe kann manchmal ein Zungenschrittmacher helfen. Es gibt verschiedene Modelle. Ein kleines Gerät wird unter der Haut eingesetzt. Es stimuliert den Zungen-Nerv.
© W&B/Dr. Ulrike Möhle
Die Behandlung kommt nicht in jedem Fall infrage. Vorerkrankungen oder starkes Übergewicht können beispielsweise gegen den Zungenschrittmacher sprechen. Wie bei jedem operativen Eingriff gibt es bei der Implantation Risiken und Nebenwirkungen. Die Implantation eines Zungenschrittmachers wird in spezialisierten Zentren durchgeführt. Hierzu ist ein kurzer stationärer Aufenthalt notwendig. Die jährlich notwendige Kontrolle erfolgt ambulant durch den behandelnden Schlafmediziner. Die behandelnden Ärztinnen und Ärzte beraten dazu und zu den verschiedenen Systemen.
Operationen bei Schlafapnoe
Sind vergrößerte Rachenmandeln oder Nasenpolypen die Ursache der Schlafapnoe, so können diese eventuell operativ entfernt werden.
In ausgewählten Fällen kann eine Operation helfen, die Atemwege zu weiten. Dazu ist eine Vielzahl an Operationstechniken möglich. Einige davon stellen einen geringen Eingriff dar (minimalinvasiv) und erfolgen mitunter in Teilnarkose. Andere sind belastender für Betroffenen und erfordern eine Vollnarkose.
Betroffene und Ärztin oder Arzt sollten gemeinsam besprechen, ob ein operativer Eingriff sinnvoll erscheint und welche Technik die individuell passende ist. Dabei spielen unter anderem die Stärke sowie die Ursache der Schlafapnoe eine Rolle. Ärztin oder Arzt sollten außerdem ausführlich zu möglichen Risiken des Eingriffs aufklären, zum Beispiel Blutungen, Infektionen oder Schmerzen.
Operiert werden Bereiche der oberen Atemwege. Auch eine Kieferchirurgie ist in manchen Fällen möglich, mit der sich Fehlstellungen von Ober- und Unterkiefer behandeln lassen.
Beim Schlafapnoe-Syndrom kann je nach Fall eine Behinderung verschiedener Schwere (Grad der Behinderung, GdB) anerkannt werden.

PD Dr. med. Ilonka Eisensehr
© PMG Media Inning am Ammersee
Beratende Expertin
Privatdozentin Dr. med. Ilonka Eisensehr ist Fachärztin für Neurologie. Sie studierte an der Ludwig-Maximilians-Universität München sowie der Tufts University Boston und habilitierte sich an der Universität München über das Dopaminsystem und Schlaf-bezogene Bewegungsstörungen. Sie ist in eigener neurologischer Praxis in München tätig, außerdem Mitglied des Lehrkörpers der Universität München. Sie verfasste zahlreiche Publikationen zum Thema Dopaminsystem, Schlafmedizin und Epilepsie und ist Mitglied in vielen wissenschaftlichen Gremien. Ihre Schwerpunkte sind: Neurologische Diagnostik, Diagnostik und Behandlung von Bewegungsstörungen, Schlafstörungen sowie des Restless-Legs-Syndroms, außerdem Schlaganfall-Check inklusive Farbduplexsonographie.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten.
Quellen:
- Leitlinie der Deutschen Gesellschaft für Schlafforschung und Schlafmedizin: Nicht erholsamer Schlaf/Schlafstörung, Kapitel Schlafbezogene Atmungsstörungen. Leitlinie: 2001. https://register.awmf.org/... (Abgerufen am 06.04.2023)
- Leitlinie der Deutsche Gesellschaft für Zahn-, Mund- und Kieferheilkunde e.V.: Die Unterkieferprotrusionsschiene (UPS): Anwendung in der zahnärztlichen Schlafmedizin beim Erwachsenen. Leitlinie: 2021. https://register.awmf.org/... (Abgerufen am 30.03.2023)
- Leitlinie der Deutschen Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie e. V.: Obstruktive Schlafapnoe bei Erwachsenen: HNO-spezifische Therapie. Leitlinie: 1999. https://register.awmf.org/... (Abgerufen am 06.04.2023)
- Deutschen Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie e.V.: Diagnostik und Therapie des Schnarchens des Erwachsenen. Leitlinie: 2019. https://register.awmf.org/... (Abgerufen am 06.04.2023)
- Srijithesh P R et al.: Positional therapy for obstructive sleep apnoea. https://www.cochranelibrary.com/... (Abgerufen am 06.04.2023)
- Bonsignore MR et al.: Sex differences in obstructive sleep apnoea. https://www.ncbi.nlm.nih.gov/... (Abgerufen am 06.04.2023)
- Gemeinsamer Bundesausschuss: Behandlungsrichtlinie: Unterkieferprotrusionsschiene bei obstruktiver Schlafapnoe. https://www.g-ba.de/... (Abgerufen am 06.04.2023)
- gesundheitsinformation.de: Obstruktive Schlafapnoe. https://www.gesundheitsinformation.de/... (Abgerufen am 06.04.2023)







