Wie geht es weiter mit der Impfung gegen Covid-19?
Weltweit arbeiten Forscherinnen und Forscher an nachhaltigeren und wirkungsvolleren Corona-Impfstoffen.
© StockAdobe/blankstock
Fast drei Jahre nach dem ersten Auftauchen von SARS-CoV-2 ist die Lage noch immer unbefriedigend: Die Pandemie ist zwar etwas abgeklungen, aber eben nicht ganz. Das Virus ist zu einem Störenfried geworden, mit dem man nicht recht umgehen kann. Ein unbeschwertes Leben wie vor der Pandemie? Erscheint nur in Teilen möglich, vollkommen entspannen ist Fehlanzeige. Der einfache Grund: Man fühlt sich nicht gut genug geschützt.
Impfung: Dreh- und Angelpunkt im Kampf gegen SARS-Cov-2
So geht es selbst den über 35 Millionen Menschen in Deutschland, die die Infektion bereits durchgemacht haben. Denn der Schutz danach ist lückenhaft. Das gilt auch für die Impfung: eine Infektion kann sie in vielen Fällen nicht verhindern. Doch noch schützt sie – und darauf kommt es vor allem an – recht gut vor einem schweren Verlauf der Erkrankung. „Damit ist und bleibt die Impfung gegen COVID-19 weiterhin Dreh- und Angelpunkt der Maßnahmen gegen das Virus“, sagt Professor Peter Palese, Leiter des Bereichs Mikrobiologie an der Icahn School of Medicine at Mount Sinai in New York. Entsprechend drängend sind die Fragen, die sich für die Zukunft der Impfung stellen: Wie muss sie künftig aussehen, um auch vor neuen Varianten von COVID-19 zu schützen? Woran wird hier gerade geforscht? Welche Perspektiven gibt es?
„Im Grunde gibt es drei Richtungen, in die man forscht“, sagt Professor Luka Cicin-Sain, Leiter der Abteilung Virale Immunologie am Braunschweiger Helmholtz-Zentrum für Infektionsforschung und stellvertretender Sprecher des Arbeitskreises Vakzine der Deutschen Gesellschaft für Immunologie.
Forschungsweg 1: Verbesserung des Antigens
Erstens: Die Verbesserung des Antigens. Das sogenannte Antigen ist der zentrale Teil des Impfstoffs. Es ist meist ein Fragment des Virus, das die menschlichen Immunzellen durch die Impfung kennenlernen sollen, um Abwehrmechanismen dagegen zu entwickeln und zielgerichtete Antikörper zu bilden. Kommt es dann zum Kontakt mit dem echten SARS-CoV-2-Erreger, ist das Immunsystem im Idealfall derart vorbereitet, dass der Erreger erfolgreich bekämpft werden kann. Die existierenden mRNA-Impfstoffe enthalten den Bauplan für das Antigen, in ihrem Fall das sogenannte Spike-Protein, ein Eiweiß in der Hülle des Coronavirus. Die körpereigenen Zellen produzieren dieses Antigen nach der Impfung. Abwehrzellen erkennen es dann - das Immunsystem ist sensibilisiert und bildet entsprechende Abwehrstoffe (Antikörper).
Vollständiges Virus als Impfstoff-Antigen
Vor diesem Hintergrund könnte man meinen, dass ein vollständiges Virus das ideale Antigen ist: Das Immunsystem würde dann nicht nur das Spike-Protein, sondern alle Angriffsstellen des Virus kennen lernen – und könnte eine entsprechend breite Abwehrkompetenz entwickeln. Mit dem Impfstoff Valneva aus Österreich ist ein solcher Ganzvirusimpfstoff in Deutschland zugelassen: Der Impfstoff besteht aus vollständigen abgetöteten, also nicht mehr aktiven SARS-CoV-2-Erregern. Doch: „Der Impfschutz hier ist weder besser als bei mRNA-Impfstoffen, noch hält die Schutzwirkung länger an“, sagt Palese.
Aus Indien und China gibt es ebenfalls Totimpfstoffe. Aber auch hier zeigt sich: „Die Wirksamkeit gegenüber mRNA-Impfstoffen ist deutlich schlechter. Man versucht deshalb, die Impfstoffe mit Wirkverstärkern zu verbessern, aber das macht die Herstellung noch komplizierter und ist nicht zielführend“, sagt Professorin Ulrike Protzer, Direktorin des Instituts für Virologie am Helmholtz-Zentrum München und an der Technischen Universität München.
Den Grund, warum die Wirksamkeit der Totimpfstoffe nicht überzeugt, glaubt Cicin-Sain zu kennen: Wahrscheinlich liege es daran, dass bei der Impfung mit dem Ganzvirusimpfstoff eine wesentliche Stimulation des Immunsystems fehle, vermutet er: „Es gibt eine spezielle Art von Abwehrzellen, die sogenannten CD8-positiven T-Zellen, die durch Fragmente des Virus in körpereigenen Zellen angeregt werden.“ Der Totimpfstoff und seine Fragmente gelangen aber nicht in gesunde Körperzellen, wie das bei einer echten Infektion der Fall wäre. Hinzu kommt ein weiterer Nachteil des Ganzvirusimpfstoffs: Er enthält nur genau eine Variante von SARS-CoV-2.
Wenn das Virus aber mutiert, dann verändert sich häufig das Spike-Protein, aber genauso möglicherweise auch viele andere Virusbestandteile. Entsprechend lässt die Wirkung aller Impfungen dann nach. Die Immunzellen haben sich ja auf die nun veraltete Variante spezialisiert. Zwar richteten die ersten mRNA-Impfstoffe sich auch nur gegen eine Virusvariante, aber die neueren mRNA-Impfstoffe gegen die Omikron-Variante wirken bereits gegen zwei Varianten, deshalb werden sie auch als „bivalente Impfstoffe“ bezeichnet.
An neue Varianten angepasstes Impfstoff-Antigen
Das konventionelle Vorgehen bei solchen Mutationen ist, den Impfstoff an die neue Variante anzupassen. Das Antigen muss also entsprechend verändert werden. Dies geht mit mRNA-Impfstoffen besonders genau – denn die mRNA ist ja ein Bauplan für das Spike-Protein, und mit modernen molekularbiologischen Methoden lässt sich dieser Bauplan gezielt verändern – und auch recht zügig. Bei Antigenen aus abgetöteten Viren ist es hingegen langwieriger, gezielt etwas anzupassen. Ist die mRNA hingegen angepasst, kann bald produziert und getestet werden und die Zulassung erfolgen, bis ein neuer zielgerichteter Impfstoff zur Verfügung steht.
So geschehen in diesem Herbst: Seit einigen Wochen stehen neue mRNA-Impfstoffe zur Verfügung: Sie sind speziell gegen die Omikron-Variante gerichtet und – in der bivalenten Form - zugleich auch gegen das ursprüngliche „neuartige Coronavirus“, Wildtyp genannt. „Der neue Impfstoff bietet einen deutlich besseren Schutz gegen die Omikron-Variante und ihre Untervarianten“, sagt Palese. Entsprechend empfiehlt auch die Ständige Impfkommission (Stiko) allen Menschen ab einem Alter von zwölf Jahren, sich bei Auffrischungsimpfungen wenn möglich mit den neuen Impfstoffen immunisieren zu lassen.
Doch der neue Impfstoff kommt spät, für viele zu spät: Während er entwickelt und produziert wurde, haben sich in den ersten neun Monaten des Jahres bereits mehrere Millionen Deutsche mit der neuen Variante angesteckt. Taucht wieder eine neue Variante auf und würde das Infektionsgeschehen dominieren, käme ein entsprechend angepasster neuer Impfstoff womöglich für viele wieder zu spät.
Kombination von zahlreichen Virus-Antigenen in einem Impfstoff
Es braucht also einen grundlegend neuen Ansatz für das Antigen im Impfstoff, um dieses Problem zu lösen. Ziel wäre, dass der Impfstoff nicht mehr angepasst werden muss, sondern von vornherein gegen alle Varianten schützt. Dies soll gelingen, indem nicht ein oder zwei Antigene verwendet werden, sondern gleich einige: „Es gibt zahlreiche Forschergruppen, die versuchen, viele verschiedene Varianten an Spike-Proteinen in Impfstoffen zu kombinieren, sodass das Immunsystem viel breiter aufgestellt ist, auch gegen mögliche neue Varianten des Coronavirus“, sagt Cicin-Sain.
In welcher Form die Antigene verabreicht werden, ob als mRNA- oder als Vektorimpfstoff, ist dabei zweitrangig. Hauptsache, man deckt so viele künftige Varianten wie möglich ab. Um dies zu erreichen, bezieht man auch verwandte Viren wie SARS-CoV-1 und Varianten mit ein, die bislang nur in Tieren wie Fledermäusen oder Schuppentieren zirkulieren.
Zwar arbeitet die Wissenschaft beim Grippevirus bereits seit vielen Jahren an einem solchen Universalimpfstoff – aber ohne Erfolg. Aber selbst wenn einer Forschergruppe bei SARS-CoV-2 tatsächlich der Durchbruch gelingt, ist mit der der Zulassung eines solchen Universalimpfstoffs frühestens 2024 zu rechnen.
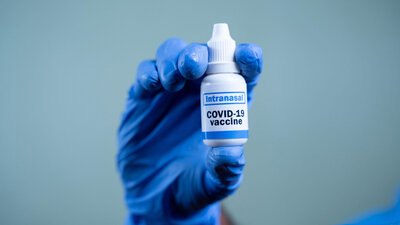
Forschungsweg 2: Impfung per Spray über die Nase
Neben der Verbesserung des Antigens arbeiten Wissenschaftler auch noch daran, den Impfstoff an einem anderen Ort im Körper zu verabreichen. Hier konzentriert man sich insbesondere auf die Schleimhäute der Atemwege. Die Idee dahinter: Weil SARS-CoV-2 über sie in den Körper gelangt, liegt für das Immunsystem dort die vorderste Verteidigungslinie. Ein bestimmter Typ von Antikörpern, IgA genannt, könnte den Erreger bereits in den Schleimhäuten stoppen - so die Hoffnung - und so bereits eine Ansteckung verhindern.
Für diesen Zweck werden weltweit eine Reihe nasaler Impfstoffe entwickelt, für die es keinen Piecks braucht: Sie werden nicht in den Oberarm gespritzt, sondern mit der Nase inhaliert. Genetisches Virusmaterial gelangt so direkt auf die Schleimhäute, und soll die Bildung zielgerichteter IgA-Antikörper anregen. Ob dieses Konzept tatsächlich aufgeht und nasale Impfstoffe besser schützen könnten als die Spritzen ist noch unklar.
Forschungsweg 3: Völlig neues Impfstoffkonzept mit Herpesviren
Die dritte Richtung sind ganz neue Impfstoffkonzepte. Vereinfacht gesagt geht es darum, das Prinzip „Impfung“ grundlegend zu verbessern und auf eine neue Ebene zu heben. Luka Cicin-Sain und seine Arbeitsgruppe am Helmholtz-Zentrum für Infektionsforschung sehen beispielsweise in Herpes-Viren eine Möglichkeit, um die Abwehr des Körpers gegen SARS-CoV-2 dauerhaft fit zu halten.
Der Hintergrund: Fast jeder Mensch heute trägt Herpes-Viren in sich, die immer mal wieder aktiv werden, ohne dass wir es merken. „Wir entwickeln ein solches Herpes-Virus und geben ihm Antigene von SARS-CoV-2 mit. So haben wir im Hintergrund in geringem Maße eine Art Dauerstimulation des Immunsystems“, sagt Cicin-Sain. Damit würde man geschickt ein weiteres großes Problem lösen: dass bei den Impfungen gegen SARS-CoV-2 bereits nach wenigen Monaten der Immunschutz auch gegen die Variante nachlässt, gegen die geimpft wurde.
Weil Herangehensweisen wie die von der Forschungsgruppe von Cicin-Sain grundlegend neu sind, braucht es eine besonders ausführliche Testung im Tierversuch und später am Menschen, um zu prüfen: Ist der Ansatz auch wirklich sicher? Entsprechend rechnet Cicin-Sain in den nächsten zwei bis drei Jahren auch nicht mit einer Zulassung.
Quellen:
- David Cox: The hunt for a universal Covid-19 vaccine. BBC: https://www.bbc.com/... (Abgerufen am 27.10.2022)
- Robert-Koch-Institut: Wöchentlicher Lagebericht des RKI zur Coronavirus-Krankheit-2019 (COVID-19), 20.10.2022 – AKTUALISIERTER STAND FÜR DEUTSCHLAND. https://www.rki.de/... (Abgerufen am 27.10.2022)
- Kaura, A, Trickey, A, Shah, A S V et al.: Comparing the longer-term effectiveness of a single dose of the Pfizer-BioNTech and Oxford-AstraZeneca COVID-19 vaccines across the age spectrum. The Lancet: https://www.thelancet.com/... (Abgerufen am 27.10.2022)
- Lazarus, R, Querton, B, Ramljak, I C et al.: Immunogenicity and safety of an inactivated whole-virus COVID-19 vaccine (VLA2001) compared with the adenoviral vector vaccine ChAdOx1-S in adults in the UK (COV-COMPARE): interim analysis of a randomised, controlled, phase 3, immunobridging trial. The Lancet Infectious Diseases: https://www.thelancet.com/... (Abgerufen am 27.10.2022)