Grippe: Wie sich das Virus wandelt

Nicht nur das Coronavirus: Auch die Grippe kann zu Pandemien führen.
© BillionPhotos.com - stock.adobe.
Die spanische Grippe 1918/19 war eine, die Hongkong-Grippe 1968 und die sogenannte "Schweinegrippe" 2009 ebenfalls. Influenza-A-Viren rufen immer wieder nicht nur lokal begrenzte Epidemien, sondern auch weltweite Infektionswellen, sogenannte Pandemien hervor. Die bisher schlimmste Influenza-A-Pandemie, die Spanische Grippe, forderte mehr als 20 Millionen Tote. Im gesamten Ersten Weltkrieg sind durch den Krieg nicht so viele Menschen gestorben.
Epidemie, Pandemie - eine Begriffsklärung
Von einer Epidemie spricht man, wenn ein Virus vorübergehend in einer bestimmten Region gehäuft auftritt. Bei einer Pandemie handelt es sich um eine Epidemie, die nicht örtlich begrenzt ist, also in mehreren Ländern oder sogar weltweit auftritt.
Erfahrungsgemäß gibt es etwa alle zwei bis drei Jahre eine Influenza-Epidemie, also eine besonders schwere Grippewelle. Zwei Dinge tragen dazu bei:
1) Die hohe Ansteckungsrate
Grippe-Viren werden per Tröpfcheninfektion übertragen. Gerade in Gegenden mit einer dichten Besiedlung können sie sich daher leicht verbreiten. Bestimmte Risikofaktoren, wie ein geschwächtes Immunsystem, begünstigen die Infektion.
2) Die große Wandlungsfähigkeit des Virus
Influenza-Viren sind für das menschliche Immunsystem schwer zu fassen, weil sie sich ständig in den Regionen verändern, die für die Erkennung durch das Immunsystem wichtig sind.
Befallen zwei verschiedene Influenza-Viren dieselbe Zelle, kann es zusätzlich dazu kommen, dass sie Teile ihres Erbgutes austauschen und sich quasi miteinander kombinieren. Auch dieser Mechanismus trägt dazu bei, dass sich das Virus so oft verändert.
Zudem können Influezaviren auch vom Tier (zum Beispiel von Vögeln oder Schweinen) auf den Menschen überspringen. So entstehen völlig neue Virus-Typen.
Alle zehn bis 40 Jahre ergeben sich auf diese Weise größere Veränderungen des Virus, was auch heute noch zu Seuchen führen kann. Besonders in Ländern, in denen viele Menschen auf engem Raum leben und nur eine schlechte medizinische Versorgung vorhanden ist, können zahlreiche Todesfälle die Folge sein.
Auf der Flucht vor dem Immunsystem
Das wichtigste Problem im Kampf gegen die Influenza ist daher ihre Unberechenbarkeit: Durch die ständige Veränderung ist das Virus der Immunantwort häufig einen kleinen Schritt voraus.
Um diesen Mechanismus zu verstehen, ist es wichtig zu wissen, dass es verschiedene Influenza-Arten gibt: Grob wird das Virus in die drei Typen A, B und C unterteilt. Typ A ist der häufigste und für den Menschen am gefährlichsten. Die anderen beiden Influenza-Arten, Typ B und Typ C, sind harmloser. Typ B tritt besonders bei Kindern und Jugendlichen auf, der Verlauf ist milder als der einer Infektion mit Typ A. Typ C kommt nur sporadisch vor.
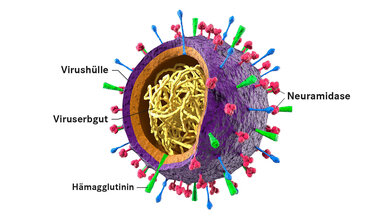
Aufbau des Grippe-Virus: Von Hämagglutinin und Neuraminidase gibt es unterschiedliche Typen.
© MauritiusImages/OleksiyMaksymenko
Für die Erkennung des Virus-Typs A durch das menschliche Immunsystem spielen zwei Strukturen eine wichtige Rolle, die auf der Oberfläche des Virus sitzen: Sie heißen Neuraminidase (abgekürzt: N) und Hämagglutinin (H). Von ihnen existieren jeweils eine Reihe verschiedener Unterarten, die durchnummeriert werden. So sind zum Beispiel neun verschiedene Neuraminidasen (N1, N2, ...) und 18 verschiedene Hämagglutinin-Typen (H1,H2,...) bekannt. Durch neue Kombinationen dieser Oberflächen-Moleküle bilden sich immer wieder leicht abgewandelte Typen des Influenza A-Virus. Diese Subtypen werden dann auch entsprechend bezeichnet (zum Beispiel H5N1, H1N1...).
Ein Immunsystem, das – zum Beispiel durch eine Impfung – darauf trainiert ist, den Grippeerreger H1N1 zu erkennen, ist leider nicht gegen eine Grippe des Typs H3N2 gewappnet, weil die beiden sich nicht ähnlich genug sehen.
Warum jährlich impfen?
Weil sich das Influenza-Virus so ständig verändert, muss auch der Impfstoff immer wieder angepasst werden. Die Weltgesundheitsorganisation (WHO) versucht, dem sich wandelnden Virus dicht auf den Fersen zu bleiben und gibt regelmäßig neue Empfehlungen für Impfstoffe heraus, welche die jeweils im Moment wichtigsten Virustypen so gut wie möglich berücksichtigen. Der einzelne Impfstoff schützt also vor allem gegen die Virustypen, von denen man vermutet, dass sie in der jeweiligen Grippe-Saison die wichtigste Rolle spielen. Bereits im darauf folgenden Jahr können die Viren jedoch ganz andere Eigenschaften haben. Deshalb sollte man sich bei entsprechender Gefährdung jedes Jahr erneut mit dem aktuellen Impfstoff immunisieren lassen.

Professor Dr. Bernd Salzberger.
© UKR/UK4 Fotografie
Unser Experte:
Professor Dr. med. Bernd Salzberger ist Internist und Infektiologe. Seit 2001 ist er als Professor für Klinische Infektiologie am Universitätsklinikum Regensburg tätig. Schwerpunkte seiner Forschungsarbeit sind HIV-Infektion, CMV-Infektion und Viruserkrankungen bei immunsupprimierten Patienten.