Lebensmittelallergien
Was ist eine Nahrungsmittelallergie?
Kuhmilch, Hühnerei, Fische und Nüsse zählen zu den wertvollsten Nahrungsmitteln des Menschen – können aber wie zahleiche andere Lebensmittel auch Unverträglichkeitsreaktionen hervorrufen. Die Symptome einer solchen Reaktion reichen von Hautveränderungen, Übelkeit und Durchfall bis hin zu Atemnot und Kreislaufversagen mit Todesfolge.
Werden diese Symptome durch eine überschießende Reaktion des Immunsystems auf eigentlich harmlose Lebensmittelbestandteile verursacht, handelt es sich um eine Nahrungsmittelallergie. In Deutschland leiden etwa vier bis sechs Prozent der Kinder und zwei bis drei Prozent der Erwachsenen an einer solchen Allergie.
Allergien im Säuglings- und Kindesalter verlieren sich nicht selten mit den Jahren. Gerade bei Kuhmilch-, Hühnerei-, Weizen- und Sojaallergien, die in den ersten Lebensjahren auftreten, besteht die Möglichkeit, dass sie wieder verschwinden. Allergien gegen Nüsse und Erdnüsse, Fisch und Krebstiere sowie Allergien, die bis ins Erwachsenenalter andauern oder dann erst auftreten, halten häufig ein Leben lang an.
Neben der Lebensmittelallergie gibt es weitere Ursachen für Nahrungsmittelunverträglichkeiten. Zu diesen Ursachen zählen beispielsweise ein Mangel an bestimmten Enzymen, eine Zusatzstoffintoleranz oder – wie im Falle der Zöliakie – eine Autoimmunerkrankung.

Heuschnupfengeplagte leiden häufig unter sogenannten Kreuzallergien gegen Lebensmittel
© iStock/pidloe
Ursachen und Risikofaktoren für die Entstehung
Das menschliche Immunsystem ist eine Art Gesundheitspolizei des Organismus. Es entfernt in den Körper eingedrungene Krankheitskeime, beseitigt fremde Substanzen und zerstört auch körpereigene Zellen, die außer Kontrolle geraten sind, wie zum Beispiel Krebszellen. Dazu muss das Immunsystem lernen, zwischen "körpereigen" und "körperfremd", und zwischen "gefährlich" und "ungefährlich" zu unterscheiden.
Bei Lebensmitteln handelt es sich einerseits um körperfremde Substanzen, andererseits sind sie für das Überleben unerlässlich, also ungefährlich. Es wäre folglich unsinnig, wenn das Immunsystem dagegen kämpfte. Jedoch genau das passiert bei einer Nahrungsmittelallergie (siehe weiter unten: "Wie entsteht eine Nahrungsmittelallergie?").
Die Ursachen von allergischen Erkrankungen sind bislang nicht vollständig geklärt. Familiär gehäuftes Auftreten spricht für eine erbliche Komponente. Wer die Veranlagung für eine überschießende Reaktion des Immunsystems in sich trägt hat ein erhöhtes Risiko, an einer Allergie zu erkranken.
Darüber hinaus spielen auch Umweltfaktoren eine Rolle. Angeschuldet wird beispielsweise ein Übermaß an Hygiene. Dadurch kann – so die Theorie - das Immunsystem nicht ausreichend reifen oder wird möglicherweise fehlerhaft ‚programmiert’ und reagiert gegen harmlose Substanzen. Umgekehrt scheinen Kinder, die sich viel in Tierställen aufhalten, seltener an Allergien zu erkranken.
Prinzipiell kann jedes eiweißhaltige Lebensmittel eine Allergie auslösen. Denn die Allergene, also die Stoffe, gegen die sich die Reaktion des Körpers richtet, sind Eiweiße. Für das Spektrum der Auslöser spielen auch die Ernährungsgewohnheiten eine Rolle. Dennoch lassen sich einige Nahrungsmittelgruppen benennen, die besonders häufig Überempfindlichkeitsreaktionen auslösen. Pollenallergiker können auch von einer Kreuzreaktion betroffen sein, die dazu führt, dass bei ihnen auch bestimmte Lebensmittel Allergiesymptome auslösen können (siehe weiter unten: "Auslöser").
Allergieentstehung: Immunzellen bilden Antikörper gegen eigentlich harmlose körperfremde Eiweiße, die Allergene
© W&B/Szczesny
Wie entsteht eine Lebenssmittelallergie?
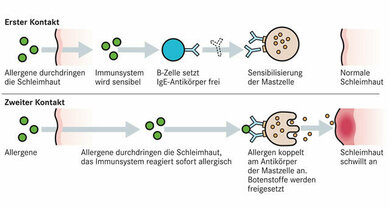
Bei einer Nahrungsmittelallergie folgt auf den Kontakt mit an sich harmlosen Substanzen in den Speisen eine überschießende Reaktion des Immunsystems. Bestimmte Abwehrproteine sind dabei wesentlich beteiligt: Die Immunglobuline der Klasse E oder IgE-Antikörper. Sie sind gegen körperfremde Eiweiße (Antigene) gerichtet – im Fall der Nahrungsmittelallergie gegen Eiweiße in Lebensmitteln.
IgE-Antikörper werden nach dem erstmaligen Kontakt mit dem Antigen von bestimmten Immunzellen gebildet. Man spricht von einer Sensibilisierung. Die Antikörper heften sich an allergieauslösende Zellen. Kommt es erneut zu einem Kontakt mit dem Antigen, binden sich diese Antikörper an das Antigen. Es bilden sich Komplexe und die allergieauslösenden Immunzellen setzen daraufhin Botenstoffe frei. Zu den bekannteren zählt das Histamin. Es ist dafür verantwortlich, dass es nach dem Genuss eines Nahrungsmittels, gegen das der Betroffene sensibilisiert ist, zu Hautjucken, Bildung von kleinen Hautschwellungen (Quaddeln), Gewebeschwellungen oder einer Gefäßweitstellung mit Blutdruckabfall kommt.
Diese Symptome treten meist innerhalb von wenigen Minuten bis zu zwei Stunden nach dem Kontakt mit dem Allergen auf, daher spricht man auch von einer allergischen Soforttypreaktion oder Typ-1-Reaktion.
Seltener als die IgE-bedingten Nahrungmittelallergien sind solche, die von den sogenannten T-Immunzellen vermittelt werden. Bei dieser Form kommt es nicht zu allergischen Soforttypreaktionen, sondern zu einer Reaktion vom Spättyp (Typ-4-Reaktion). Erst nach ein bis zwei Tagen zeigt sich zum Beispiel ein Hautausschlag (Ekzem). T-zellvermittelte Nahrungsmittelallergien können beispielsweise eine Rolle spielen, wenn sich die Hautsymptome einer Neurodermitis durch bestimmte Lebensmittel verschlimmern.
Häufige Auslöser von Nahrungsmittelallergien
Prinzipiell kann jedes Nahrungsmittel eine Allergie auslösen. Bei Kindern bereiten Kuhmilch- und Hühnereiweiß, Soja, Weizen, Erdnuss und Baumnüsse am häufigsten Probleme.
Bei Erwachsenen treten pollenassoziierte Nahrungsmittelallergien in den Vordergrund. Bei den pollenassoziierten Nahrungsmittelallergien richten sich die IgE-Antikörper primär gegen Eiweiße (Antigene) in den Pollen. Diese Antigene ähneln jedoch manchmal denen in bestimmten Nahrungsmitteln (zum Beispiel in Obst und Gemüse), sodass die IgE-Antikörper auch an diese binden und bei Kontakt mit dem entsprechenden Lebensmittel allergische Symptome auslösen – man spricht von einer Kreuzreaktion.
Eine pollenassoziierte Lebensmittelallergie kann daher schon beim ersten Kontakt mit einem Nahrungsmittel auftreten und auch zu lebensbedrohlichen Zwischenfällen führen. Häufiger treten allerdings Reaktionen im Mundbereich auf, wie Kribbeln, Juckreiz oder ein Anschwellen der Schleimhäute an Gaumen und Lippen. Dies wird als orales Allergiesyndrom oder Kontakturtikaria der Mundschleimhaut bezeichnet. Häufig sind dabei Reaktionen gegen Apfel und andere Kern- und Steinobstsorten, gegen Sellerie oder Möhre. Wer etwa gegen Birke allergisch ist, könnte auch empfindlich auf Apfel, Haselnuss, Karotte, Kirsche, Kiwi, Nektarine, Pfirsich, Sellerie und Soja reagieren. Bei einer Sensibilisierung gegen Beifußpollen beobachtet man gehäuft eine Kreuzallergie gegen bestimmte Gewürze, Karotte, Sellerie oder Sonnenblumensamen. Andere Allergien, die im Erwachsenenalter häufig vorkommen sind Allergien gegen Fisch und Krustentiere sowie gegen Weizen.
Quaddeln können ein Zeichen für eine allergische Reaktion sein
© Fotolia Juergen Flaechle
Symptome
Bei den IgE-vermittelten Nahrungsmittelallergien treten die allergischen Symptome meist innerhalb von wenigen Minuten bis zu zwei Stunden auf. Wo im Körper und wie stark sie auftreten ist bei jedem Betroffenen sehr unterschiedlich.
Am häufigsten sind Reaktionen im Mund und Rachenraum, die als oraler Allergiesymptomenkomplex oder Kontakturtikaria der Mundschleimhaut zusammengefasst werden. Hierzu zählen etwa ein pelziges Gefühl auf der Zunge, Juckreiz im Rachen oder eine Lippenschwellung.
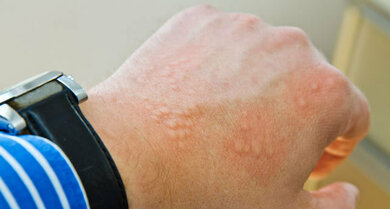
Auch die Haut ist bei einer Nahrungsmittelallergie oft betroffen. Sie ist gerötet (Flush), juckt stark (Pruritus), zeigt sogenannte Quaddeln (kleine Erhebungen) und kann zusammen mit darunter liegendem Gewebe angeschwollen sein (Quincke-Ödem).
Ist der Verdauungstrakt, also Magen und Darm, betroffen, leiden Patienten an Übelkeit, Erbrechen oder Durchfall, und im Bereich der Atemwege macht sich eine Nahrungsmittelallergie in Form von Luftnot oder Husten bemerkbar.
In schweren Fällen kann es schließlich sogar zum Blutdruckabfall und Kreislaufstillstand kommen.
Bei schwer und sehr rasch verlaufenden allergischen Reaktionen, die mindestens zwei Organsysteme (zum Beispiel Haut, Atemwege, Verdauungstrakt, Herzkreislaufsystem ...) betreffen, sprechen Ärzte von einer Anaphylaxie oder im schlimmsten Fall von einem allergischen oder anaphylaktischen Schock.
Bei den T-Zell-vermittelten Allergien stellen sich die Symptome meist erst nach ein bis zwei Tagen ein. Sie führen dann zu entzündlichen Veränderungen der Haut (Ekzemen).
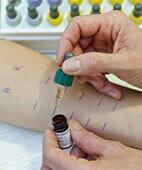
Prick-Tests sind auch auf Lebensmittelallergene möglich
© F1online / Imagebroker / Werner Bachmeier
Diagnose
Wesentlich für die Sicherung der Diagnose sind Fragen zur Vorgeschichte des Patienten. Bei Symptomen, die auf eine Nahrungsmittelallergie hinweisen, lässt sich der Arzt genau schildern, wann und unter welchen Umständen die Beschwerden aufgetreten sind.
Nicht selten ergeben sich daraus dann schon konkrete Hinweise auf eine Überempfindlichkeit und deren Auslöser, so etwa wenn nach dem Genuss eines bestimmten Nahrungsmittels wiederholt innerhalb von etwa einer halben Stunde typische allergische Symptome auftreten. Hilfreich ist oft auch ein Nahrungsmittelsymptomtagebuch, das mögliche Zusammenhänge aufzeigen kann.
Weiteren Aufschluss geben dann Haut- und/oder Bluttests, die eine Sensibilisierung – also die Produktion spezifischer IgE-Antikörper – gegen ein Nahrungsmittel anzeigen. Zusammen mit einer entsprechenden Vorgeschichte spricht dies dann dafür, dass das Nahrungsmittel, gegen das IgE-Antikörper nachweisbar sind, für die allergische Reaktion verantwortlich sein kann. Nur mit einem oralen Provokationstest kann jedoch sicher festgestellt werden, ob das Lebensmittel tatsächlich entsprechende Symptome hervorruft.
Hauttests
Bei den Hauttests trägt der Arzt Nahrungsmittel entweder als käuflichen Extrakt oder naturbelassen auf die Haut auf und bringt sie oberflächlich mit einer Lanzette in die Haut ein. Nach 15 Minuten wird die Hautreaktion abgelesen, das bedeutet es wird nachgesehen ob eine Quaddel auftritt und wie groß sie ist. Eine positive Hautreaktion ist ein Hinweis dafür, ob eine Sensibilisierung vorliegt.
Beim Prick-Test wird auf markierte Hautstellen jeweils ein Tropfen mit den zu testenden Allergenlösungen aufgebracht. Anschließend wird mit einer Lanzette durch die Tropfen hindurch in die Haut gestochen, so dass das Allergen aufgenommen werden kann. Der Prick-Test gilt als Standard unter den Hauttests. Bei der Nahrungsmittelallergie wird häufig auch der Prick-zu-Prick-Test eingesetzt. Hier wird die Lanzette zunächst in das Nahrungsmittel gestochen (zum Beispiel in einen Apfel) und anschließend in die oberflächliche Haut des Patienten.
Beim Intrakutantest werden die Allergenlösungen oberflächlich in die Haut injiziert. Weil das Verfahren ein höheres Risiko für allergische Zwischenfälle birgt und zu falsch-positiven Ergebnissen führen, also eine Hautreaktion auftritt, obwohl gar keine Sensibilisierung vorliegt, wird es nur noch selten angewandt.
Ebenfalls kaum eine Rolle spielen der Reib- und Scratch-Test, bei denen die zu testenden Lösungen in die Haut eingerieben oder eingeritzt werden. Diese Methode eignet sich nur bei Verdacht auf eine ausgeprägte Sensibilisierung.
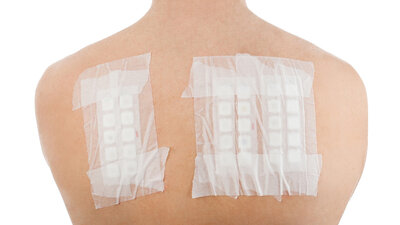
Beim Atopie-Patch-Test werden naturbelassene Nahrungsmittel mit einem Pflaster auf die Haut am Rücken aufgebracht und verbleiben dort zwei Tage. Anschließend wird untersucht, ob es zu Hautveränderungen (Ekzemreaktion) gekommen ist. Mit diesem Test lassen sich T-Zell-vermittelte Nahrungsmittelallergien feststellen, die im Rahmen einer Spätreaktion zu Ekzemen führen. Der Test kommt zum Beispiel infrage, wenn bei Neurodermitis-Patienten der Verdacht besteht, dass eine Nahrungsmittelallergie an der Verschlimmerung der Symptome beteiligt ist. Allerdings muss dabei beachtet werden, dass die Haut bei Neurodermitis-Patienten sehr empfindlich ist und falsch positive Reaktionen auftreten können.
Bluttests
Eine Sensibilisierung gegenüber bestimmten Nahrungsmitteln lässt sich auch anhand spezifischer IgE-Antikörper im Blut nachweisen. Dazu wird der betroffenen Person Blut abgenommen und in ein Labor geschickt. Dort wird untersucht, ob gegen ein bestimmtes Nahrungsmittel IgE-Antikörper vorhanden sind und in welcher Menge.
Seit einiger Zeit bieten manche Labors auch den Nachweis spezifischer IgG-Antikörper im Blut als Mittel zur Diagnostik bei vermuteter Nahrungsmittelallergie an. Dabei testen die Labors bis zu 300 verschiedene Nahrungsmittel und verknüpfen die Ergebnisse teilweise mit Diätempfehlungen. Diese Methode ist jedoch nicht nur teuer (die Kosten müssen die Patienten selbst tragen), sondern auch fragwürdig: Nationale und europäische allergologische Fachverbände raten davon ab. Die Produktion von IgG-Antikörpern ist eine normale Reaktion des Organismus auf den Kontakt mit Nahrungsmitteln und hat keinen Krankheitswert. Stattdessen besteht die Gefahr, dass die Patienten durch aufwändige Diätempfehlungen belastet werden und Ernährungsdefizite entstehen.
Orale Provokation
Bei diesem Verfahren nimmt ein Patient genau das Nahrungsmittel zu sich, das man als Auslöser der Beschwerden vermutet. Wegen des Risikos schwerwiegender allergischer Reaktionen sollte die Provokation immer unter ärztlicher Aufsicht an einem Ort erfolgen, an dem das Personal auch Notfälle behandeln kann – meist also in einer Klinik.
Die Provokation sollte außerdem in einer Zeit durchgeführt werden, in der die Betroffenen keine allergischen Symptome aufweisen oder sich – etwa bei Neurodermitis – in einer symptomarmen, möglichst stabilen Phase der Erkrankung befinden.
Dem Test muss eine mehrtätige Diät vorausgehen: Wird ein bereits als Allergen verdächtigtes Nahrungsmittel weggelassen, spricht man von Eliminiationsdiät. Besteht noch kein konkreter Verdacht gegen ein bestimmtes Nahrungsmittel, können die Patienten eine so genannte oligoallergene Diät zu sich nehmen, mit einer Speisenzusammensetzung, die als sehr wenig allergen bekannt ist.
Für die Provokation erhalten die Patienten das zu testende Nahrungsmittel zunächst in einer sehr geringen Menge, die dann im Abstand von 30 bis 60 Minuten gesteigert wird. Dieses Verfahren setzt sich fort, bis es entweder zu einer allergischen Reaktion gekommen oder insgesamt die Nahrungsmittelmenge erreicht ist, die man durchschnittlich pro Tag zu sich nimmt (zum Beispiel ein ganzes Ei). Die Beobachtungsdauer sollte bei erwarteten Sofortreaktionen 24 Stunden betragen, bei möglichen Spätreaktionen – also bei Neurodermitis – mindestens 48 Stunden.
Der Aufwand für die Provokation ist sowohl für die Patienten als auch für die Untersucher sehr hoch. Dies gilt besonders dann, wenn die Reaktion auf ein potenzielles Allergen mit der auf ein Scheinallergen (Plazebo) verglichen wird und weder Untersucher noch Patient wissen, was sie gerade verabreichen beziehungsweise einnehmen (doppelblind). Allerdings sind damit auch die aussagekräftigsten Ergebnisse zu erzielen. Experten sehen diesen Aufwand gerechtfertigt, um Nahrungsmittel-Allergene möglichst sicher zu identifizieren, aber auch um die Patienten vor unsinnigen Diäten zu bewahren.
Therapie
Die Therapie einer Nahrungsmittelallergie besteht in erster Linie darin, das allergieauslösende Lebensmittel zu meiden. Allerdings ist dies nicht immer einfach. Gerade bei Allergien gegen häufig konsumierte oder mehrere Nahrungsmittel kann es schwierig werden, trotzdem abwechslungsreich zu essen und Defizite zu vermeiden. Eine ernährungstherapeutische Begleitung durch eine allergologisch geschulte Ernährungsfachkraft ist für die Betroffenen und / oder deren Eltern sinnvoll.
Beim Einkauf oder Restaurantbesuch brauchen Betroffene geradezu detektivischen Spürsinn: Wurde der Pizzateig eventuell mit Ei angerührt? Sind der Schokolade vielleicht auch Nüsse beigemengt? Nachzufragen ist im Extremfall lebenswichtig, denn Allergene können auch dort "versteckt" sein, wo man sie nicht unbedingt vermutet. Dies zeigt sich darin, dass Nahrungsmittelallergiker selbst bei vorsichtigem Verhalten im Durchschnitt alle drei Jahre einen Zwischenfall erleiden.
Notfallmedikamente für den Ernstfall
Daher ist es für die schwer Betroffenen lebenswichtig, stets ein Set mit Notfallmedikamenten bei sich tragen. Dieses Notfallset enthält in der Regel
- ein Antihistaminikum in Form von Tropfen oder Tabletten, das die Wirkung des Botenstoffes Histamin aufhebt.
- ein Kortisonpräparat als Zäpfchen oder Flüssigkeit. Es wirkt antiallergisch, entzündungshemmend und abschwellend.
- ein Präparat mit dem Hormon Adrenalin. Es wird üblicherweise über eine automatische Spritze in den Oberschenkelmuskel injiziert und wirkt einem Kreislaufversagen entgegen.
Lagen bereits einmal Luftnot oder andere Atemwegsbeschwerden aufgrund einer allergischen Reaktion vor, muss zu diesen Arzneimitteln auch noch ein bronchienerweiterndes Spray hinzukommen.
Das Set ist jedoch nur dann hilfreich, wenn Allergiker und eventuell auch ihnen nahestehende Menschen wissen, wann und wie sie es einsetzen sollen. Nahrungsmittelallergiker können ihren Arzt darauf ansprechen, ob ein solches Notfallset auch für sie in Frage kommt. Gegebenenfalls können die Medikamente dann verordnet werden.
Welche anderen Therapien helfen?
Der Nutzen anderer therapeutischer Maßnahmen ist noch nicht ganz klar. Unter die Haut gespritzte oder unter die Zunge eingebrachte Extrakte aus Baumpollen scheinen die Kreuzallergie gegen Äpfel zu bessern (subkutane oder sublinguale Immuntherapie). Es gibt auch Versuche zur subkutanen Hyposensibilisierung mit Nahrungsmittelextrakten, die aber aufgrund der teilweise schweren Nebenwirkungen bisher wenig Erfolg versprechend sind.
Eine orale Toleranzinduktion kommt nur in einzelnen Fällen bei einer Allergie gegen nicht meidbare Lebensmittel in Frage und muss immer unter ärztlicher Anleitung erfolgen. Es werden täglich kleine Mengen des allergieauslösenden Nahrungsmittels verabreicht, um eine Art Gewöhnung zu erzielen. Es gibt Hinweise auf eine Wirksamkeit dieser Methode, doch noch erfolgt die Anwendung genauso wie eine sublinguale und subkutane Immmuntherapie bei Nahrungsmittelallergien nur in Studien.
Bei Allergikern, die ausschließlich Symptome im Bereich des Magen-Darm-Traktes zeigen, wurde in Studien erprobt, ob Medikamente, die die Ausschüttung von Histamin reduzieren, helfen können (sogenannte Mastzellstabilisatoren). Das Ergebnis war hier aber nicht einheitlich.
Insgesamt gilt: Die sicherste Methode ist es, das allergieauslösende Lebensmittel zu meiden. Es kann sinnvoll sein, den Befund nach ein bis zwei Jahren erneut überprüfen zu lassen, denn manche Allergien – insbesondere bei Kindern – verschwinden im Laufe des Lebens wieder.

Stillen hilft, Allergien vorzubeugen
© Banana Stock/RYF
Kann man Lebensmittelallergien vorbeugen?
Es gibt Empfehlungen, wie sich der Ausbruch einer Allergie bei Kindern mit entsprechender Veranlagung möglicherweise verhindern lässt. So kann es zum Beispiel sinnvoll sein, auf eine möglichst geringe Hausstaubmilben-Belastung zu achten und auf Haustiere zu verzichten. Die Eltern sollten nicht Rauchen und es wird empfohlen, die betroffenen Kinder vier bis sechs Monate lang zu stillen. Für nicht gestillte Säuglinge mit hohem Allergierisiko kann eine hypoallergene Ernährung sinnvoll sein. Eine allgemeine Diät oder Meidung spezieller Nahrungsmittel im ersten Lebensjahr zur Allergievorbeugung kann nicht empfohlen werden. Es gibt sogar Hinweise darauf, dass Fischkonsum des Kindes im ersten Lebensjahr einen schützenden Effekt auf die Allergieentwicklung hat.

Unsere Expertin: Professor Margitta Worm
© W&B/Privat
Beratende Expertin
Professor Dr. med. Margitta Worm ist Fachärztin für Dermatologie und Venerologie. Sie habilitierte im Jahr 2000 im Fach Dermatologie. Seit 2001 ist sie als Oberärztin in der Klinik für Dermatologie, Venerologie und Allergologie an der Charité Campus Mitte in Berlin tätig. Seit 2004 ist sie als Universitätsprofessorin mit dem Schwerpunkt Immunmodulation allergischer Erkrankungen berufen worden. Ihr wissenschaftliches Interesse gilt vor allem der klinisch-experimentellen Forschung in den Bereichen allergische Immuntherapie, atopische Dermatitis, Nahrungsmittelallergien und Berufsdermatologie.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.