Leberzirrhose: Anzeichen, Ursachen, Therapie
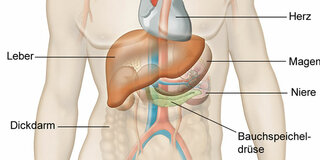
Die Leber hat als zentrales Stoffwechselorgan viele wichtige Aufgaben
© W&B/Szczesny
Symptome: Welche Anzeichen deuten auf eine Leberzirrhose hin?
Die ersten Symptome sind oft unspezifisch und lassen nicht sofort an einen Leberschaden denken:
- Mattigkeit, Müdigkeit
- verminderte Leistungsfähigkeit
- Gewichtsverlust
- Schwitzen
- psychische Verstimmung
- eneventuell Druckgefühl oder Schmerzen im Oberbauch
Im Verlauf können sich sogenannte Leberhautzeichen zeigen:
- grau-fahle Hautfarbe, dünne Haut (Hautatrophie)
- sternförmige Neubildungen der Blutgefäße, vor allem im Gesicht und am Oberkörper (Spider naevi, Gefäßspinnen)
- Juckreiz
- Rötung der Handballen (Palmarerythem), eventuell auch der Fußsohlen (Plantarerythem)
- Lacklippen, Lackzunge (rote, glatte und trockene Lippen oder Zunge)
- Verhärtung und Verdickung der Handinnenfläche (mehr unter Dupuytren-Krankheit)
- Weißfärbung der Fingernägel
Weitere mögliche Symptome bei Leberzirrhose:
- bei Männern: Bauchglatze (Haarverlust am Bauch), Brustvergrößerung (Gynäkomastie), Potenzstörungen
- bei Frauen: Regelstörungen oder Ausbleiben der Monatsblutung
- Gelbfärbung der Haut und Bindehäute (Ikterus), dunkler Urin
- Blutungsneigung, Blutungen
- Schwellungen der Beine oder des Bauches
- verstärkte Venenzeichnung am Bauch (Caput medusae)
- Beeinträchtigung des Bewusstseins
Die beschriebenen Symptome müssen nicht alle vorhanden sein und können auch andere Ursachen haben.
Leberzirrhose: Folgen und Komplikationen
Die Leber erfüllt im Körper zahlreiche Aufgaben. Erkrankt sie, kann das weitreichende Folgen haben:
Störungen im Stoffwechsel: Patienten mit Leberzirrhose nehmen oft ab. Besonders die Muskelmasse bildet sich im Lauf der Krankheit zurück. Störungen des Zuckerstoffwechsels sind möglich. Ein Diabetes mellitus kann die Folge sein. Ist die Leber nicht mehr in der Lage, wichtige Eiweiße wie Gerinnungsstoffe herzustellen, beeinträchtigt das die Blutgerinnung. Dann können Blutungen auftreten.
Störungen im Hormonhaushalt: Eine Leberzirrhose beeinträchtigt auch den Hormonhaushalt, was vor allem Männer zu spüren bekommen. Die Hoden verkleinern sich und es kommt zu Potenzstörungen. Die Brust vergrößert sich, die Körperbehaarung fällt aus. Es bildet sich eine sogenannte Bauchglatze. Bei Frauen sind unregelmäßige Regelblutungen ein Zeichen für einen gestörten Hormonhaushalt.
Blutstau: Weil das Blut nicht mehr richtig durch die vernarbte Leber fließen kann, staut es sich vor dem Organ zurück. In den betroffenen Blutgefäßen – insbesondere der Pfortader – entsteht ein Bluthochdruck. Die Gefäße weiten sich. Krampfadern bilden sich vor allem am Magen und an der Speiseröhre (sogenannte Ösophagusvarizen). Sie können schlimmstenfalls platzen und zu lebensgefährlichen Blutungen führen.
Flüssigkeit im Bauchraum: Der hohe Druck in der Pfortader bewirkt, dass Flüssigkeit in den Bauchraum gepresst wird. So kommt es zur Bauchwassersucht (Aszites). Der Bauch schwillt an und schmerzt, das Atmen fällt schwer.
Mangelnde Entgiftung: Kann die Leber das Blut nicht mehr ausreichend entgiften, gelangen Giftstoffe ins Gehirn. Das verursacht unter Umständen neurologische und psychiatrische Beschwerden, eine sogenannte hepatische Enzephalopathie. Die ersten Anzeichen sind meist Schlafstörungen, Stimmungsschwankungen oder Koordinationsschwierigkeiten. Später fangen die Hände an zu zittern und es gibt Phasen von Verwirrung und Bewusstseinsverlust. Die Vergiftung kann sich zurückbilden, wenn die Ursache der Leberzirrhose behandelt wird. Andernfalls besteht die Gefahr eines lebensgefährlichen Leberausfallkomas.
Leberzellkrebs: Ist die Leber geschädigt, erhöht sich das Risiko für Leberzellkrebs. Das gilt besonders, wenn eine Virushepatitis zugrunde liegt.
Ursachen und Risikofaktoren: Wie entsteht eine Leberzirrhose?
Im Gegensatz zu vielen anderen Organen kann sich die Leber von einem Schaden relativ gut wieder erholen. Halten Belastungen jedoch länger an, setzen sie der Leber zu. Es kommt zunächst zur Leberfibrose – einer Bindegewebsvermehrung, die noch umkehrbar ist. Letztlich entwickelt sich eine Leberzirrhose. Die Zellen des Organs gehen zugrunde. An ihre Stelle tritt Bindegewebe. Die Leber bildet sozusagen Narben und schrumpft. Knotige Neubildungen entstehen.
Eine Leberzirrhose kann unterschiedliche Ursachen haben:
Alkoholmissbrauch: In den westlichen Industrieländern ist übermäßiger Alkoholgenuss für 50 bis 60 Prozent der Leberzirrhosen verantwortlich. Alkohol bewirkt die Bildung von giftigem Azetaldehyd in der Leberzelle und fördert eine Fettleber.
Chronische Virushepatitis: 35 Prozent der Patienten mit Leberzirrhose sind zuvor an einer von Viren übertragenen chronischen Hepatitis vom Typ B oder Typ C erkrankt.
Fettleber: Wer viel Alkohol trinkt, riskiert eine sogenannte Fettleber. Sie erhöht das Risiko für eine Leberzirrhose. Aber auch Menschen, die abstinent leben, können eine Fettleber bekommen. Medizinisch heißt diese Form nicht alkoholische Steatohepatitis (NASH). Die Ursachen sind nicht restlos geklärt. Oft tritt sie gemeinsam mit Übergewicht und Diabetes mellitus auf.
Immunbedingte Entzündungen: Bei der Autoimmunhepatitis richtet sich das Immunsystem des Körpers gegen die Leber und verursacht Entzündungen. Eine immunbedingte chronische Entzündung der Gallengänge (primär sklerosierende Cholangitis) kann zu einer speziellen Form der Zirrhose führen, der primär biliären Zirrhose.
Problematische Stoffe: Viele Chemikalien, wie sie zum Beispiel in Lösungsmitteln vorkommen, das Gift des Knollenblätterpilzes, bestimmte Wirkstoffe in Medikamenten oder in manchen Naturheilstoffen können die Leber belasten.
Gestörter Blutfluss: Bei einer Herzschwäche kann sich Blut in die Leber zurückstauen und das Organ schädigen. Wenn Blutgerinnsel oder Tumore die Lebervenen verstopfen (Budd-Chiari-Syndrom), wird das Lebergewebe nicht mehr ausreichend mit Nährstoffen versorgt.
Weitere Ursachen: Das Risiko einer Leberzirrhose erhöht sich bei einer Mukoviszidose, einem Alpha-1-Antitrypsinmangel, der Eisenspeicherkrankheit (Hämochromatose) oder der Kupferspeicherkrankheit (Morbus Wilson). In tropischen Regionen kommen auch Infektionskrankheiten wie die Bilharziose aus Auslöser in Betracht.
Wie stellt der Arzt die Diagnose?
Der Arzt erkundigt sich nach den Beschwerden und der individuellen Krankengeschichte. Bei der körperlichen Untersuchung können zum Beispiel Leberhautzeichen auffallen (siehe Abschnitt Symptome). Eventuell fühlt sich die Leber beim Abtasten des Bauches verhärtet und in späteren Stadien deutlich verkleinert an.
Blutuntersuchung
Wenn die Leber ihrer Entgiftungsaufgabe nicht mehr nachkommt, finden sich im Blut Abfallstoffe, die nicht mehr abgebaut wurden. Zu ihnen zählt auch der Gallenfarbstoff Bilirubin, der für die Gelbsucht verantwortlich ist. Von erhöhten Leberwerten spricht man, wenn bestimmte Enzyme vermehrt im Blut vorkommen. Sie können anzeigen, dass die Leber entzündet ist oder Zellen bereits zugrunde gegangen sind. Zu den Leberwerten gehören zum Beispiel GOT / AS(A)T (aus den Leberzellen) oder auch GGT (aus den Zellen der Gallengänge).
Bildgebende Verfahren
Mit Hilfe einer Ultraschalluntersuchung (Sonografie) können Struktur und Größe der Leber sichtbar gemacht werden. Auch Komplikationen wie eine Bauchwassersucht, Vergrößerung der Milz, neu gebildete Blutgefäße (Krampfadern) oder Tumore können eventuell erfasst werden.
Die Elastografie ist ebenfalls eine Ultraschalluntersuchung. Dabei wird eine Ultraschallwelle durch die Leber geschickt und beobachtet, wie schnell sich diese ausbreitet und wie stark sich das Lebergewebe dabei verformt. Bei starkem Übergewicht, Wasseransammlungen im Bauchraum oder einer akuten Leberentzündung ist die Elastografie nicht zuverlässig.
Am empfindlichsten ist die Kernspinuntersuchung der Leber und der ableitenden Gallenwege.
Biopsie
Mit einer Gewebeentnahme aus der Leber (Biopsie) kann eine Leberzirrhose eindeutig diagnostiziert werden. Die entnommenen Proben der Leber geben Auskunft darüber, wie viele Zellen sich bereits in Bindegewebe umgewandelt haben und wie stark das Gewebe zum Beispiel bei einer Hepatitis entzündet ist.
Stadien und Prognose: Was bedeuten Child und MELD?
Eine Bewertung nach den sogenannten Child-Pugh-Kriterien hilft, das Ausmaß der Zirrhose in verschiedene Stadien einzuteilen. Dabei ordnen Ärzte bestimmten Laborwerten und auftretenden Komplikationen wie Bauchwassersucht Punkte von 5 bis 15 zu. Addiert ergeben diese Punkte einen Wert, der eine Aussage über die Schwere und die Lebenserwartung der Erkrankung liefert. Jede Punktsumme ist einem bestimmten Stadium zugeordnet:
Child-Pugh A - leicht (5 oder 6 Punkte)
Child-Pugh B - mittel (7 bis 9 Punkte)
Child-Pugh C - schwer (10 bis 15 Punkte)
Eine Leberzirrhose, die noch keine größeren Komplikationen verursacht, heißt kompensierte Leberzirrhose. In diesem Stadium liegt keine starke Einschränkung der Lebenserwartung vor. Bei einer nicht kompensierten Leberzirrhose treten Komplikationen wie Bauchwasser oder Blutungen aus erweiterten Venen auf. Die Lebenserwartung ist dann teilweise deutlich reduziert. Generell hängt die Prognose bei einer Leberzirrhose aber von verschiedenen Faktoren ab, zum Beispiel von begleitenden Erkrankungen.
Ab einem bestimmten Krankheitsgrad ist das Lebergewebe so stark angegriffen, dass nur noch eine Transplantation das Leben des Patienten retten kann. Um die Dringlichkeit der nötigen Lebertransplantation zu beziffern, wird der sogenannte MELD-Score verwendet (Model for End-Stage Liver Disease, Modell der Lebererkrankung im Endstadium). Er wird nach bestimmten Laborwerten berechnet und sorgt dafür, dass die am stärksten Erkrankten dringlicher ein Spenderorgan erhalten.
Therapie: Wie wird eine Leberzirrhose behandelt?
Um den Untergang des Lebergewebes aufzuhalten, muss die zugrunde liegende Krankheit behandelt werden. Beispielsweise muss eine Alkoholsucht therapiert oder eine chronische Virushepatitis mit entsprechenden Medikamenten bekämpft werden. Bei einer Eisenspeicherkrankheit helfen Aderlässe. Für viele Stoffwechsel- und Autoimmunkrankheiten gibt es allerdings noch keine speziellen Arzneimittel.
Wichtig ist, dass die Leber nicht zusätzlich geschädigt wird. Alkohol und nicht dringend benötigte Medikamente sind strikt verboten. Achtung: Medikamente nicht eigenmächtig absetzen, sondern nur in Rücksprache mit dem Arzt!
Eventuell ist eine Ernährungsberatung ratsam. Je nach Krankheitsstadium kann es beispielsweise nötig sein, auf die Trinkmenge zu achten oder eher salzarm zu essen. Die Kalorienzufuhr muss ausreichen, um einem Muskelabbau entgegen zu wirken. Besteht ein Mangel an Vitaminen oder Mineralstoffen, empfiehlt der Arzt möglicherweise gezielt ergänzende Präparate.
Regelmäßige Kontrolluntersuchungen helfen, Komplikationen rechtzeitig zu entdecken.
Im Endstadium der Leberzirrhose kann eine Lebertransplantation nötig sein.
Behandlung einzelner Komplikationen:
Bauchwassersucht
Harntreibende Medikamente (Diuretika) helfen, die Flüssigkeit aus dem Bauchraum heraus zu schwemmen. Bei der Behandlung einer Bauchwassersucht sollte die Flüssigkeitsbilanz ausgeglichen sein. Das bedeutet: Patienten sollten nicht mehr trinken, als auch ausgeschwemmt wird. Dazu sprechen Arzt und Patient die ideale Trinkmenge ab. In schweren Fällen hilft eine Aszites-Punktion. Der Arzt sticht dabei unter Ultraschall-Kontrolle eine Nadel in den Bauchraum und entnimmt über einen Schlauch einen Teil des Wassers.
Krampfader-Blutungen
Geplatzte Krampfadern an Speiseröhre oder Magen sind lebensbedrohlich. Wenn der Patient Blut erbricht, muss er sofort in eine Klinik überwiesen werden. Der Arzt stillt zunächst die Blutung, indem er die Krampfader per Endoskopie mit einem Gummiband abschnürt (Gummibandligatur).
Ist eine Endoskopie zunächst nicht möglich, kann eine Ballonsonde verwendet werden, um die Blutung zu beenden. Diese wird in die Speiseröhre eingebracht und dort aufgeblasen. Dabei wird so viel Druck auf die Krampfadern der Speiseröhrenwand ausgeübt, dass die Blutung gestoppt wird. Diese Methode ist jedoch nur für schwere Fälle geeignet. Früher wurden die Krampfadern manchmal verödet, indem eine Flüssigkeit in sie eingespritzt wurde, die bewirkt, dass sich das Gefäß verschließt. Diese Methode ist inzwischen weitgehend durch die Ligatur ersetzt worden.
Um das Risiko für weitere Blutungen zu senken, erhält der Patient eventuell Medikamente, die den Druck in der Pfortader senken.
Eine operativ hergestellte Verbindung zwischen der Pfortader und einer Lebervene (Shunt-Operation) hilft ebenfalls, den hohen Druck in den Gefäßen zu mindern. Ein unerwünschter Nebeneffekt ist, dass dadurch ein Teil des Blutes an der Leber vorbeifließt und nicht mehr von schädlichen Stoffen befreit wird. Damit steigt die Gefahr von Funktionsstörungen des Gehirns.
Funktionsstörung des Gehirns
Wenn die Leber das Blut nicht mehr ausreichend entgiftet, gelangen schädliche Stoffe ins Gehirn. Vor allem im Zusammenspiel mit unter anderem Ammoniak können sie zu psychischen und neuronalen Störungen führen. Es kommt zur hepatischen Enzephalopathie (siehe Abschnitt "Folgen und Komplikationen"). Mit einer speziellen Diät lässt sich die Eiweißzufuhr und damit der Ammoniakspiegel verringern. Medikamente mit dem Wirkstoff Laktulose oder ein bestimmtes Antibiotikum beeinflussen die Darmbakterien, so dass im Darm weniger schädliche Stoffe entstehen.
Infektionen
Bei einer Leberzirrhose erhöht sich die Gefahr von Infektionen. Deshalb kommen Antibiotika unter Umständen rascher oder sogar vorbeugend zum Einsatz. Infiziert sich das Bauchwasser mit Bakterien, ist die rasche Einnahme von Antibiotika besonders wichtig. Patienten sollten sich vom Arzt zudem beraten lassen, welche Impfungen für sie sinnvoll sind, etwa die jährliche Grippeimpfung.

Professor Dr. Burkhard Göke
© W&B/Markus Dlouhy
Beratender Experte
Professor Dr. Burkhard Göke ist Internist, Gastroenterologe und Endokrinologe. Er ist Ärztlicher Direktor und Vorstandsvorsitzender des Universitätsklinikum Hamburg-Eppendorf. Professor Göke hat 500 Veröffentlichungen verfasst.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.



