Leben mit Fibromyalgie

Sandra Klossowski leidet an Fibromyalgie, einer seltenen Schmerzerkrankung. Kraft schöpfen kann die 54-Jährige am besten am Meer.
© W&B/Daniel Butowski
Wenn Sandra Klossowski ihre Erkrankung erklärt, reagieren andere häufig ungläubig: ständig Schmerzen, mal hier, mal dort? Dauerhaft erschöpft? Es gebe Tage, da könne sie vor Schmerzen nicht sitzen, sagt die 54-Jährige. Dazu die Vergesslichkeit, die sie fürchten ließ, an Alzheimer erkrankt zu sein. „Fibro“, wie sie ihre Krankheit nennt, „betrifft das ganze Leben. Die Arbeit, die Freizeit, das Sozialleben, die Partnerschaft.“
Was ist Fibromyalgie?
Der Fachbegriff Fibromyalgie bedeutet Muskelfaserschmerz und beschreibt ein Syndrom mit chronischen Schmerzen, vor allem an Muskeln und Sehnen. Etwa zwei von 100 Menschen sind betroffen, Frauen sechs- bis siebenmal häufiger als Männer. Für Sandra Klossowski bedeutet Fibromyalgie, sich „hölzern zu fühlen, wenn ich länger gesessen habe, oft unvollständige Sätze zu sprechen und die Sitzheizung im Auto gegen Schmerzen zu nutzen“.
Erst 2014 hat die Weltgesundheitsorganisation (WHO) Fibromyalgie als Erkrankung anerkannt. Zunächst als generalisiertes Weichteilrheuma definiert, zählt sie seit Kurzem zu den chronischen Schmerzsyndromen. Betroffene leiden oft unter weiteren Beschwerden wie Schlafstörungen, Erschöpfung (Fatigue), Verdauungsproblemen und Konzentrationsschwierigkeiten. Viele reagieren empfindlich auf Licht, Lärm und Berührungen. Menschen mit Fibromyalgie haben zudem häufig Depressionen und Angststörungen – oft als Folge der Beschwerden.
Schwierige Diagnose
Viele Erkrankte bringen eine jahrelange Ärzte-Odyssee hinter sich, bevor jemand die Diagnose ausspricht. Denn Fibromyalgie lässt sich nicht im Blut messen oder auf Röntgenbildern erkennen. „Wir stellen eine Ausschlussdiagnose, bei der wir nichts anderes übersehen dürfen“, sagt Professorin Nurcan Üçeyler, leitende Oberärztin der Klinik für Neurologie am Uniklinikum Würzburg.
„Zeigen Patientengeschichte, neurologische und weitere Untersuchungen keine Hinweise auf eine andere Erkrankung, ergibt sich die Verdachtsdiagnose aus der Geschichte der Betroffenen und ihren typischen Beschwerden.“ Dass diese einen Namen bekommen, ist für viele eine Erleichterung. Denn Menschen mit Fibromyalgie werden oft nicht ernst genommen.
Wenig Verständnis im Freundeskreis
Sandra Klossowski hatte die ersten Symptome bereits in der Pubertät. Damals landete sie bei einem Orthopäden und bekam ein Gipskorsett, um ihre verkrümmte Wirbelsäule zu korrigieren und so die Rückenschmerzen zu kurieren. In ihren Dreißigern, nach der Geburt ihrer Tochter, verschlimmerte sich ihr Zustand: „Ich hielt mich für eine schlechte Mutter, weil andere Mütter so viel mehr schafften. Doch irgendwann hatte ich keinen schmerzfreien Tag mehr.“ Ihre Hausärztin konnte nicht helfen, ein Neurologe sagte ihr, sie hätte nichts, weil er für die Symptome keine Erklärung fand.
Auch viele Menschen in ihrem Umfeld reagierten wenig einfühlsam, wenn sie von ihren Beschwerden redete. „Ständig zu hören, man bilde sich das alles nur ein, man stelle sich an und solle sich mal zusammenreißen, zerstört das Selbstwertgefühl“, erzählt Klossowski, die schließlich mit einer Erschöpfungsdepression in eine psychosomatische Klinik eingewiesen wurde. Die Lebensfreude fand sie dort wieder, gegen die unerklärlichen Schmerzen aber weiter kein Mittel. Erst 2018 stellte ein Arzt die Diagnose Fibromyalgie. „Mir hätte es so geholfen, das früher zu hören“, sagt sie heute. Denn: „Keine Diagnose bedeutet keine Hilfe und kein Verständnis.“
Nahmen Ärzte sie nicht ernst, habe sie das immer am schlimmsten getroffen, sagt Klossowski. Freunde, Bekannte und Arbeitskolleginnen, die kein Verständnis zeigten, sortierte sie irgendwann aus. Mit Folgen: „Die ganze Welt wird kleiner mit Fibro, vom Freundeskreis über die Arbeitswelt bis hin zu den Hobbys.“ Fahrradfahren, das ihr früher Spaß machte, geht aufgrund der Schmerzen schon lange nicht mehr.
„Die ganze Welt wird kleiner mit Fibromyalgie, vom Freundeskreis über die Arbeitswelt bis hin zu den Hobbys“
Ursachen noch ungeklärt
Warum Fibromyalgie entsteht, ist unklar, und Heilung gibt es nicht. „Doch es wird viel dazu geforscht“, berichtet Neurologin Üçeyler. Ihre Arbeitsgruppe etwa fand heraus, dass viele Betroffene Schäden an den kleinen Nervenfasern der Haut aufweisen. Ob die „Small-Fiber-Neuropathie“ Ursache oder Folge ist, sei jedoch ungeklärt.
Ein schwedisch-britisches Forschungsteam entdeckte Immuneiweiße (Antikörper), die bei Fibromyalgie-Patientinnen und -Patienten vermehrt auftreten. Eine kanadische Gruppe beschäftigt sich mit Immunzellen von Betroffenen, die vermutlich Nervenfasern in der Haut angreifen. „Das sind bisher nur Puzzlesteine“, so Üçeyler. „Wir haben noch eine große Aufgabe vor uns.“ Warum Frauen so viel häufiger betroffen sind als Männer, weiß ebenfalls niemand.
Einschlussfaktor Kindheit
Klar ist, dass traumatische Erlebnisse in der Vergangenheit ein Risikofaktor sind. „Vor allem Missbrauch in Kindheit und Jugend spielt eine Rolle“, erklärt Dr. Kathrin Bernardy, leitende Psychologin in der Schmerzmedizin am BG Universitätsklinikum Bergmannsheil Bochum. „Oft mussten Betroffene schon früh viel leisten und Verantwortung tragen. Nicht alle, aber viele wurden geschlagen und erlebten sexuelle Übergriffe.“
Sandra Klossowski hat keine Idee, warum die Krankheit bei ihr ausgebrochen ist. Aber sie weiß inzwischen, wie sie die Beschwerden in Schach hält und mit ihrer Fibro leben kann, wenn es schon keine Heilung gibt: „Bewegung wie Wassergymnastik und Spazierengehen hilft mir sehr.“ Außerdem tue ihr Wärme gut, in der Sauna, unter Rotlicht oder von ihrem Heizkissen. „Feuchte, kühle Tage sind schlimm für mich, aber an warmen Tagen blühe ich auf.“ Sie gehe regelmäßig zur Physiotherapie und Osteopathie und schwört auf Akupressur.
Individuelle Therapie nach Diagnose
Eine Balance zu finden zwischen Be- und Entlastung, Alltagsstress und Entspannung – das ist ein wichtiges Ziel bei jeder Fibromyalgie-Therapie. Denn Stress und Belastungen, physisch wie psychisch, verschlimmern die Symptome. Was helfe, sei bei jedem unterschiedlich, sagt Expertin Üçeyler: „Nach der Diagnose stellen wir ein sehr individuelles Konzept auf die Beine, bei dem nicht-medikamentöse Maßnahmen wie Physiotherapie und die Anwendung von Badekuren im Vordergrund stehen.“
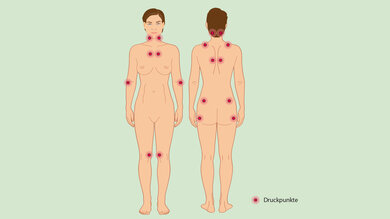
Menschen mit Fibromyalgie reagieren sehr empfindlich auf Druck. Je mehr Bereiche sensibel sind, desto wahrscheinlicher handelt es sich um diese Krankheit. Doch für eine sichere Diagnose sind noch weitere Untersuchungen erforderlich.
© W&B/Michelle Günther
Medikamente sind Teil der Therapie, aber nicht der wichtigste. Es gibt in Deutschland auch kein Arzneimittel, das speziell gegen Fibromyalgie zugelassen ist. Immerhin belegen Studien, dass bestimmte Wirkstoffe einem kleinen Teil der Patientinnen und Patienten helfen, etwa das Epilepsiemittel Pregabalin und die Antidepressiva Duloxetin und Amitriptylin.
Pregabalin und Amitriptylin sind zusätzlich noch zur Behandlung von Nervenschmerzen zugelassen. Ärztinnen und Ärzte können diese Wirkstoffe also Menschen mit Fibromyalgie problemlos verordnen. Bei Duloxetin handelt es sich um eine Verschreibung außerhalb der festgelegten Anwendung (off label). Deshalb müssen die Kassen die Kosten für das Mittel bei Fibromyalgie nicht übernehmen, bei zusätzlichen Depressionen jedoch schon.
Akzeptanz lernen
Sandra Klossowski nahm eine Zeit lang ein Antidepressivum. Schon seit Längerem hat sie die Depression überwunden und braucht deshalb kein Medikament mehr. „Vor allem Akzeptanz ist wichtig“, sagt die 54-Jährige, die früher als Hebamme gearbeitet hat und seit drei Jahren krankheitsbedingt in Rente ist. „Es dauerte Jahre, bis ich akzeptiert hatte, dass ich mit dieser Erkrankung leben muss.“ Nur wenn es gelinge, dem Leben trotz Fibro einen neuen Rahmen zu geben, gewinne man Lebensqualität zurück. „Die Verhaltenstherapie hat mir sehr dabei geholfen.“
Psychotherapie sei neben Bewegung oft eine wichtige Säule der Behandlung, bestätigt Bernardy. „Zuerst informieren wir die Patienten über chronische Schmerzen. Dann lasse ich sie ein Schmerztagebuch führen, aus dem wir gemeinsam einen Notfallkoffer mit individuellen Soforthilfemaßnahmen entwickeln.“ Das Schmerztagebuch verrät die Trigger, meist Belastungen aller Art. „Oft entstehen sie, weil Betroffene nicht Nein sagen können“, erklärt Bernardy, Mitautorin der Fibromyalgie-Leitlinie. „Dann haben sie zum Beispiel für eine Feier noch schnell drei Kuchen gebacken und schon verschlimmern sich die Symptome.“
Viele Therapiemöglichkeiten
In der Verhaltenstherapie geht es unter anderem darum, seine eigentlichen Bedürfnisse besser wahrzunehmen und auch nach ihnen zu handeln. Entspannungs-, Atem- und Achtsamkeitstraining stehen auf dem Programm sowie Abgrenzungs- und Neinsage-Übungen. „Innehalten und Ruhe reinbringen ist in stressigen Phasen wichtig“, erklärt Kathrin Bernardy. „Zu wissen, dass man nicht hilflos ist, bringt schon viel und nimmt die Angst vor Schmerzen.“ Die Psychologin empfiehlt Einzel- oder Gruppensitzungen einmal pro Woche.
Psychotherapie ist auch Teil einer multimodalen Schmerztherapie. Diese wird Menschen empfohlen, die besonders stark unter Fibromyalgie leiden. Die psychosomatische Behandlung kombiniert Sporttherapie, Schulungen, Entspannungstechniken und, wenn nötig, Medikamente. Sie erfolgt ambulant oder stationär in Kliniken durch ein Team aus Medizinerinnen, Physio- und Psychotherapeuten sowie weiteren Fachkräften. Die Therapie dauert üblicherweise zwei bis vier Wochen. Was ebenfalls wichtig ist dabei: Die Patientinnen und Patienten lernen Menschen kennen, die ebenfalls darum ringen, mit ihren Fibromyalgie-Beschwerden zurechtzukommen.
Austausch mit anderen Betroffenen
Aus diesem Grund rät Expertin Bernardy auch zum Engagement in einer Selbsthilfegruppe: „Es gibt eine richtige Fibromyalgie-Community, die sich sehr unterstützt.“ Sandra Klossowski hilft es ebenfalls, sich auszutauschen. Als sie während der Corona-Pandemie nicht mehr zu ihrer Selbsthilfegruppe gehen konnte, gab sie anderen Betroffenen auf Instagram Tipps (@fibro.alltagsheldin). Ratschläge, aus denen dann sogar ein Buch entstand: „Schmerz-Gepäck“ sei kein Jammerbuch, betont die Autorin: „Es ist ein Mutmachbuch, in dem ich die Lesenden mit in meinen Alltag nehme.“
Heute, nach Jahrzehnten mit Fibro, hätte sie die Schmerzen ganz gut im Griff, sagt Klossowski: „Die Erschöpfung ist mein Hauptproblem und arbeiten könnte ich nicht mehr. Aber ich bin zufrieden. Mein Partner und meine Tochter sind meine Anker.“ Sie sei zu Leistung erzogen worden, daher hätte sie Selbstfürsorge und Achtsamkeit erst lernen müssen. Dafür sei sie so dankbar wie für jeden symptomarmen Tag.
Quellen:
- Deutsche Schmerzgesellschaft (DGSS): Definition, Pathophysiologie, Diagnostik und Therapie des Fibromyalgiesyndroms. Leitlinie: 2017. https://register.awmf.org/... (Abgerufen am 13.07.2023)