Was Sie über den Fuchsbandwurm wissen sollten

Der Fuchs ist der wichtigste Endwirt des Fuchsbandwurmes. Über seinen Kot kann der Parasit Menschen befallen.
© www.plainpicture.com
Wie lebt und vermehrt sich der Fuchsbandwurm?
Der zwei bis sechs Millimeter lange Fuchsbandwurm (Echinococcus multilocularis) lebt vor allem im Darm von Füchsen, aber auch andere Fleischfresser wie Hunde, Marder und Katzen können den Parasiten beherbergen. Mit Saugnäpfen und dem Hakenkranz auf seinem Kopf verankert er sich in der Darmwand und ernährt sich vom Speisebrei. Sobald er geschlechtsreif ist, produziert er Eier, die die Wirtstiere mit ihrem Kot ausscheiden. Die Eier sind mit bloßem Auge nicht sichtbar. Sie können über Monate hinweg ansteckend bleiben. Um sich zu einem neuen Wurm zu entwickeln, brauchen sie aber einen Zwischenwirt. In der Regel sind das Mäuse und andere kleine Nagetiere. Wenn sie mit ihrer Nahrung die Eier gefressen haben, entwickeln sich diese zu Larven und vermehren sich. Der Zyklus schließt sich, wenn ein Endwirt (Fuchs) den Zwischenwirt frisst. Dann werden die Larven im Darm freigesetzt und entwickeln sich zu einem erwachsenen Bandwurm. Der Mensch ist kein geeigneter Endwirt, kann sich aber als Fehlzwischenwirt mit Fuchsbandwurmeiern anstecken. Eine Übertragung von Mensch zu Mensch ist übrigens nicht möglich.
Der Lebenszyklus des Fuchsbandwurms:
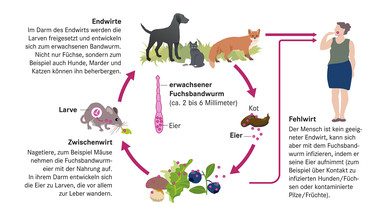
© W&B/Dr. Ulrike Möhle
Was macht der Wurm in unserem Körper?
Zunächst gelangen die Wurmeier in den Magen. Die Magensäure setzt die Larven frei, die weiter in den Dünndarm wandern. Dort können sie sie die Schleimhaut durchdringen und ins Blut gelangen. Über die Pfortader erreichen sie die Leber. In den meisten Fällen setzt sich der Parasit hier fest. Das Larvengewebe wuchert ähnlich wie ein Tumor in der Leber. Es kann sich aber auch auf andere Organe und Strukturen ausweiten.
Wie hoch ist die Gefahr, sich in Deutschland anzustecken?
Relativ gering. Laut dem Bundesinstitut für Risikobewertung (BfR) tragen 26 bis 32 Prozent der in Deutschland lebenden Füchse den Erreger in sich. Diese Verteilung ist aber nicht überall gleich: Innerhalb Deutschlands gibt es sogenannte Hochendemiegebiete, insbesondere in Bayern und Baden-Württemberg. Dazu gehören zum Beispiel die Schwäbische Alb, das Allgäu und Oberschwaben. Auch in manchen Gebieten Nordrhein-Westfalens sind überdurchschnittlich viele Füchse befallen. Folglich kommt es dort zu den meisten Übertragungen auf den Menschen: In Hochendemiegebieten werden dem Robert-Koch-Institut jährlich 25 bis 45 Fälle gemeldet, in anderen Regionen sind es deutlich weniger. „Selbst, wenn man davon ausgeht, dass einige nicht gemeldet werden, sind es deutschlandweit nicht mehr als 100 Fälle im Jahr“, sagt Professorin Dr. Beate Grüner vom Universitätsklinikum Ulm. Sie ist Mitglied der WHO Arbeitsgruppe Echinokokkose. So bezeichnen Fachleute Erkrankungen, die durch den Fuchs- oder Hundebandwurm ausgelöst werden.
„Ich glaube, dass das Empfinden in der Bevölkerung das tatsächliche Risiko stark übersteigt“, sagt Professor Dr. Klaus Brehm, Leiter des Konsiliarlabors für Echinokokkose an der Universität Würzburg. Die Gefahr einer Infektion sei zwar da, aber äußerst gering. Deshalb nicht mehr in den Wald zu gehen, hält er für übertrieben. Das sieht seine Ulmer Kollegin ähnlich: „Rein statistisch gesehen liegt das Risiko für einen Verkehrsunfall oder sogar, dass man vom Blitz getroffen wird, höher.“
Wer hat ein erhöhtes Risiko?
Gleich vorweg: Selbst, wenn man mit Fuchsbandwurmeiern in Kontakt gekommen ist, bedeutet das noch lange nicht, dass man krank wird. In der Regel werde unser Immunsystem damit gut fertig, sagt Expertin Grüner. Ist es geschwächt - beispielsweise aufgrund eines Infekts, einer Vorerkrankung oder nimmt man Medikamente ein, die das Immunsystem drosseln, so erhöht sich die Wahrscheinlichkeit für eine Erkrankung mit dem Fuchsbandwurm. „Einige unserer Patienten haben über längere Zeit hochdosiert Kortison eingenommen“, berichtet Grüner, die die Sektion Klinische Infektiologie am Ulmer Universitätsklinikum leitet. Die meisten ihrer Echinokokkose-Patienten sind älter, eine relevante Gruppe sogar über 80 Jahre. Laut dem Robert-Koch-Institut liegt das mittlere Erkrankungsalter zwischen 50 und 60 Jahren. Erkrankungen bei Kindern und Jugendlichen sind sehr selten. In Studien finden sich unter Personen, die sich mit dem Fuchsbandwurm infiziert haben, überdurchschnittlich viele Hundebesitzer. Und: Die Landbevölkerung kommt im Vergleich zu Stadtbewohnerinnen und -bewohnern leichter mit dem Erreger in Kontakt. Sie sind öfter in der Natur und im Wald unterwegs. „Das erhöht rein statistisch die Wahrscheinlichkeit, eine genügend hohe Anzahl an Wurmeiern aufzunehmen“, sagt Biologe Brehm. Oberärztin Grüner stimmt zu: „Der wiederkehrende Kontakt macht eine Erkrankung wahrscheinlicher.“ Nicht umsonst gilt die Echinokokkose als anerkannte Berufskrankheit bei Landwirtinnen und Landwirten. „Die arbeiten oft schon seit jungen Jahren regelmäßig auf dem Feld und im Wald. Da kommt es öfter dazu, dass Eier verschluckt werden“, erklärt Grüner.
Warum sind Hundebesitzerinnen und -besitzer mehr gefährdet?
Weil Hunde viel im Wald umherstreifen und auch an Fuchskot schnüffeln. Dabei können sie über die Schnauze oder das Fell Fuchsbandwurmeier aufnehmen und an den Menschen weitergeben oder sich selbst infizieren. Der Hund kann dann, ähnlich wie ein Mensch als Fehlzwischenwirt fungieren und krank werden. Frisst ein Hund beispielsweise eine Maus, die den Fuchsbandwurm trägt, kann er aber auch zum Endwirt werden. Er scheidet dann selbst Wurmeier aus - wie ein Fuchs. Im täglichen, meist sehr engen Umgang mit ihren Tieren können sich die Besitzer anstecken. „Wenn ich einen Hund hätte, der Mäuse frisst, würde ich versuchen, es ihm auszutreiben“, sagt Brehm. Ansonsten gilt: Gute Händehygiene, regelmäßig zu Tierarzt oder -ärztin gehen und das Tier entwurmen. Wenn er sich im Wald - womöglich in Fuchskot gewälzt hat - empfiehlt es sich auch, den Hund zu Hause abzuduschen.
Die gute Nachricht für Katzenbesitzerinnen und -besitzer: Zwar kommen Katzen theoretisch als Endwirt für den Fuchsbandwurm in Frage (und fressen noch viel häufiger Mäuse), sie sind aber schlechte Wirte. Das heißt: Der Wurm produziert in einer Katze zum Beispiel weniger Eier und diese sind vermutlich weniger infektiös.
Wie gefährlich ist es, im Wald Beeren zu sammeln?
Das sei schwer in Zahlen auszudrücken, sagt Brehm. Dafür sind die Fallzahlen insgesamt zu klein. „Aber in den Daten, die wir haben, gibt es keinen Zusammenhang zwischen dem Verzehr von Beeren und der Infektionshäufigkeit.“ Je höher eine Beere am Strauch hänge, desto sicherer sei sie. „Wenn man sich überhaupt über Beeren ansteckt, dann über Erdbeeren, denn die wachsen bodennah“, sagt der Experte. Erdbeerfelder sieht er daher etwas kritischer. Denn Füchse gibt es nicht nur im Wald, sondern auch auf dem Feld, „und die sind sogar etwas häufiger infiziert.“ Doch auch das ist kein Grund zur Panik: Man müsste erst einmal eine Beere erwischen, auf die ein Fuchs gemacht - Fachleute sagen: defäkiert - hat. „Fuchskot sieht ähnlich aus wie der von einem Hund, hat aber eine gedrehte Spitze“, weiß Biologe Brehm. Also: Genau hinschauen, möglichst saubere Beeren sammeln und gründlich waschen. Und zwar nicht nur die Beeren, sondern auch die Hände. Außerdem: Beim Pflücken die Hände nicht ins Gesicht oder gar zum Mund führen.
Wie sieht es mit Bärlauch und Pilzen aus?
Ähnlich. „Dass ein Fuchs mitten in ein Bärlauchfeld defäkiert, ist vermutlich eher selten“, sagt Brehm. Fuchskot findet sich meist an erhöhten Stellen - die Tiere markieren damit ihr Revier. Das Problem sind dem Biologen zu Folge auch weniger die Kräuter selbst, sondern der Vorgang des Sammelns, denn dabei hat man einen gewissen Kontakt zum Waldboden. „Je häufiger man das macht, desto eher nimmt man den Erreger auf“, sagt er. Zahlenmäßig belegen lässt sich das aber weder für Kräuter noch für Pilze. Letztere könnten ein gewisses Risiko darstellen, insbesondere, wenn noch Waldboden daran hängt. Andererseits gibt es wenige Gerichte, bei denen Pilze roh auf den Tisch kommen. „Sicher abgetötet werden die Eier bei Temperaturen von 60 bis 80 Celsius für mindestens fünf Minuten“, sagt Dr. Martin Richter vom BfR. Wer sein Essen auf 100 Grad aufkocht, tötet die Wurmeierlaut BfR sogar unmittelbar ab. Übrigens: Einfrieren hilft nicht, gegen Kälte sind die Parasiten sehr stabil. Erst bei Minus 80 Grad Celsius über mehrere Tage verlieren sie ihre Lebensfähigkeit. Handelsübliche Gefrierschränke erreichen keine so tiefen Temperaturen.
Wie merke ich, dass ich mich angesteckt habe?
Erst einmal gar nicht. Üblicherweise vergehen zehn bis 15 Jahre, bevor sich die Infektion bemerkbar macht. Denn der Parasit wächst sehr langsam, „maximal einen Zentimeter pro Jahr“, so Expertin Grüner. Selbst mit einem 15 Zentimeter großen Herd könne es einem noch gut gehen. Manche Betroffene verspüren einen Druck oder Schmerzen im Oberbauch, insbesondere, wenn der Herd so groß ist, dass Blutgefäße oder Gallenkanäle abgedrückt werden. Dann kann es auch zu Thrombosen oder einer Gelbsucht kommen. Das muss aber nicht sein. „Gut die Hälfte sind Zufallsbefunde“, berichtet Grüner aus der klinischen Praxis. Oft haben die Patienten keine Beschwerden und es wird aus ganz anderen Gründen ein Ultraschall der Bauchregion angefertigt. Dabei fällt auf: In der Leber ist etwas, was da nicht hingehört. Ein solcher Herd sehe oft unregelmäßig aus und sei schwer abgrenzbar. Arzt oder Ärztin denken vielleicht zunächst an einen Tumor, sind aber verwundert, weil der oder die Betroffene keine dafür typischen Beschwerden hat. „Hat die Person dann noch einen Hund oder arbeitet in der Landwirtschaft, sollte es „Klick“ machen“, sagt Grüner. Das könnte der Fuchsbandwurm sein.
Wie stellt man den Fuchsbandwurm fest?
Hat man Wurmeier aufgenommen, bildet das Immunsystem Antikörper, die den Erreger bekämpfen. „Sie lassen sich nach etwa sechs bis acht Wochen im Blut nachweisen“, erklärt Grüner. Das kann zum Beispiel der Hausarzt oder die Hausärztin tun. Sind Antikörper da, bedeutet das aber noch lange nicht, dass man krank ist oder wird. „Es ist davon auszugehen, dass nur 20 Prozent der Menschen mit einem positiven Bluttest auch tatsächlich eine Echinokokkose haben“, bestätigt Brehm. Andersherum schließt ein negativer Antikörper-Test nicht aus, dass man womöglich doch eine Echinokokkose entwickelt. „Antikörper sagen etwas über möglichen Kontakt, aber nicht über das Vorliegen einer Erkrankung“, fasst Grüner zusammen.
Für eine sichere Diagnose braucht man den Beweis, dass der Parasit im Körper, zum Beispiel in der Leber, wächst. Dieser lässt sich durch Ultraschall oder andere bildgebende Verfahren wie CT, MRT oder PET-CT erbringen. Um sicherzugehen, kann ein fachkundiger Arzt oder eine Ärztin auch eine Probe des Gewebes entnehmen und diese vom Konsiliarlabor in Würzburg untersuchen lassen.
Wie gut kann man die Erkrankung behandeln?
In der Regel bekommen Patientinnen und Patienten sogenannte Benzimidazole (Albendazol oder Mebendazol) verschrieben. Anders, als oft behauptet wird, handelt es sich dabei nicht um Chemotherapeutika, sondern um Anthelminthika - „salopp gesagt Anti-Wurm-Mittel“, wie Beate Grüner erklärt. Sie hemmen das Wachstum des Parasiten. Manchmal werden die Herde dadurch deutlich kleiner und: „etwa 15 Prozent können nach mehreren Jahren mit der medikamentösen Therapie aufhören“, berichtet die Oberärztin. Oft muss man die Tabletten jedoch lebenslang einnehmen - und sie können Nebenwirkungen haben. Das gelte aber für fast alle chronischen Erkrankungen, gibt die Expertin zu bedenken. „Die Mehrheit verträgt das Medikament gut und es ist sehr effektiv“, berichtet sie. Einige Patientinnen und Patienten betreut und behandelt sie so schon seit mehr als 20 Jahren. Aber natürlich gibt es Ausnahmen. „Einzelne Patienten vertragen die Wirkstoffe gar nicht.“
Bei manchen Patientinnen und Patienten lässt sich das Larvengewebe durch eine Operation komplett entfernen. Zur Sicherheit müssen auch sie zusätzlich zwei Jahre lang ein Anthelminthikum einnehmen und regelmäßig zur Kontrolle kommen. Ist bei diesen Nachuntersuchungen alles in Ordnung, kann man sie Grüner zu Folge als geheilt betrachten. Bei einer solchen Operation müsse man aber stets Nutzen und Risiko gegeneinander abwägen. Dabei spielen Gesamtzustand, Begleiterkrankungen und das Alter des Patienten eine Rolle. Und natürlich das zu entfernende Gewebe. „Die Größe ist dabei nicht so relevant wie die Lage“, sagt Expertin Grüner. Ein relativ großer Herd weit außen lässt sich unter Umständen besser entfernen als ein kleiner, der an wichtige Lebergefäße grenzt.
Leider habe sich bei den Behandlungsmöglichkeiten des Fuchsbandwurmes in den letzten Jahrzehnten wenig getan, sagt Grüner. Das liegt vor allem daran, dass die Erkrankung so selten ist. Dank moderner diagnostischer Möglichkeiten könne man heute immerhin oft früher und differenzierter entscheiden, ob und wie ein Patient behandelt werden sollte. „Mit den wenigen Mitteln, die wir haben, erreichen wir ziemlich viel“, sagt die Ärztin. Bei passender Behandlung sei die Lebenserwartung der Patientinnen und Patienten normal.








