Katheterablation korrigiert Herzrhythmus
Die Katheterablation kann bestimmte Formen von Herzrhythmusstörungen dauerhaft beheben. Anfänge dieser Behandlungsmethode gibt es seit den achtziger Jahren. Seither hat die Technik enorme Fortschritte gemacht. Heutzutage führen zahlreiche kardiologische Abteilungen das Verfahren durch.
Wie funktioniert eine Katheterablation?
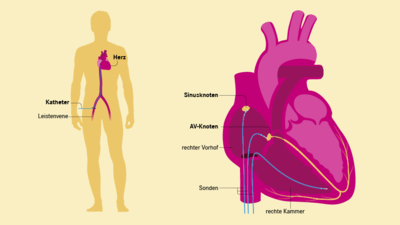
Um das Prinzip der Katheterablation zu verstehen, sind einige grundlegende Kenntnisse über die Funktionsweise des Herzens nötig: Das Herz besteht aus vier Herzhöhlen: zwei Vorhöfen und zwei Kammern. Das Schlagen des Herzens wird durch elektrische Impulse erzeugt, die an einem speziellen Ort im rechten Vorhof entstehen. Von diesem sogenannten Sinusknoten breiten sich die elektrischen Impulse über die Vorhöfe und den Atrioventrikularknoten (AV-Knoten) auf die Herzkammern aus und bewirken das Zusammenziehen des Herzmuskels (Reizleitungssystem siehe auch Grafik oben).
Gibt es zusätzliche fehlerhafte Leitungsbahnen oder Stellen im Herzmuskelgewebe, die weitere Erregungen auslösen, kommt anfallsweises oder auch anhaltend unregelmäßiges Herzjagen vor. Dieses lässt sich durch die sogenannte Katheterablation behandeln. Dabei veröden die Ärzte oder Ärztinnen je nach Ursache entweder den Ausgangspunkt der zusätzlichen Herzschläge oder die abnormen Leitungsbahnen.
Wann kommt eine Katheterablation zum Einsatz?
Bei den meisten Formen von Herzrhythmusstörungen versucht der Arzt oder die Ärztin zunächst, diese mit Medikamenten zu behandeln. Eine weitere Möglichkeit, den Patienten oder die Patientin meistens dauerhaft von seinen Beschwerden zu befreien ist die Katheterablation. Sie kommt zum Beispiel infrage:
Beim angeborenen Wolff-Parkinson-White-Syndrom (WPW-Syndrom) besteht eine zusätzliche Leitungsbahn als Kurzschluss zwischen den Vorhöfen und den Kammern. Über die Kurzschlussverbindung erreichen die Erregungen aus dem Sinusknoten unter Umgehung des AV-Knotens vorzeitig die Kammern. Über die zusätzliche Leitungsbahn kann die Erregung auch von der Herzkammer zum Vorhof geleitet werden und von dort über das normale Leitungssystem wieder die Herzkammer erreichen. So entsteht eine kreisende Erregung, die das Herz sehr schnell schlagen lässt. Durch die Katheterablation wird die zusätzliche Leitungsbahn verödet und damit unterbrochen. In über 95 Prozent der Fälle ist die Herzrhythmusstörung damit verschwunden.
AV-Knoten-Reentry-Tachykardien sind die häufigste Ursache von plötzlichem regelmäßigem Herzrasen bei Erwachsenen. Sie sind angeboren und entstehen durch kreisende Erregungen auf zwei Leitungsbahnen im Bereich des AV-Knotens. Die Katheterablation ist bei Patienten mit Symptomen die Therapie der Wahl und in über 95 Prozent der Fälle erfolgreich
Bei der fokalen atrialen Tachykardie ("Vorhoftachykardie") gehen die elektrischen Impulse nicht vom Sinusknoten, sondern von anderen Orten im rechten Vorhof aus. Bei zehn bis 15 Prozent der Patienten und Patientinnen mit supraventrikulärer Tachykardie ist sie die Ursache. Die Erfolgsaussichten der Katheterablation sind bei der atrialen Tachykardie etwas geringer als beim WPW-Syndrom und bei der AV-Knoten-Reentry-Tachykardie.
Beim typischen Vorhofflattern liegt ebenfalls eine kreisende Erregung im rechten Vorhof vor. Da sich diese Herzrhythmusstörung durch die Katheterablation in 95 Prozent der Fälle dauerhaft heilen lässt, ist sie der medikamentösen Therapie eindeutig überlegen.
Vorhofflimmern wird meistens durch krankhafte elektrische Impulse aus den vier Lungenvenen, die in den linken Vorhof münden, verursacht. Vorhofflimmern kann zu Herzschwäche führen und erhöht das Schlaganfallrisiko. Für den Erhalt des Herzrhythmus ist die Katheterablation einer medikamentösen Therapie überlegen. Durch die Ablation sollen die Störimpulse aus den Lungenvenen den linken Vorhof nicht mehr erreichen. Sehr wichtig ist, dass der Eingriff frühzeitig, möglichst schon bei anfallsweise (paroxysmal) auftretendem Vorhofflimmern erfolgt. Die Erfolgsquote beträgt dann nach einem Jahr etwa 70 bis 80 Prozent. Sie wird geringer, je länger der Patient oder die Patientin an anhaltendem Vorhofflimmern leidet, bis die Ablation erfolgt. Sollte nach einer Ablation Vorhofflimmern wieder auftreten, kann der Eingriff wiederholt werden.
Wenn auch die Isolierung der Lungenvenen nicht erfolgreich oder nicht möglich ist, die Patientin oder der Patient aber trotz einer Behandlung mit Medikamenten unter hohem Puls bei Vorhofflimmern leidet, bleibt noch die Möglichkeit der AV-Knoten-Ablation. Durch die Verödung des AV-Knotens werden die Vorhöfe und Kammern des Herzens elektrisch vollständig voneinander getrennt. Der Patient benötigt dann aber einen Herzschrittmacher, der für einen normalen Puls sorgt.
Wie läuft eine Katheterablation ab?
Die Aufnahme in das Krankenhause erfolgt üblicherweise am Tag des Eingriffes, wenn das Aufklärungsgespräch und die notwendigen Voruntersuchungen vorab ambulant gemacht werden konnten. Bei weiteren Erkrankungen kann auch eine frühere Aufnahme notwendig sein.
Während der Prozedur bekommt der Patient oder die Patientin üblicherweise ein Medikament, so dass er oder sie sich in einem Dämmerschlaf befindet. Zudem erhält er oder sie ein Schmerzmittel; eine Vollnarkose ist in der Regel nicht nötig.
Der Ablationskatheter wird nach örtlicher Betäubung über die Leistenvene in die große Hohlvene bis in den rechten Vorhof vorgeschoben und erreicht nach Passage der Trennwand zwischen den Vorhöfen den linken Vorhof. Dank neuester dreidimensionaler Mappingssysteme können die Vorhofanatomie und die Lage der Herde, die das Vorhofflimmern auslösen, dargestellt werden.
Für die Ablation kommen zwei gleichwertige thermische Verfahren zur Anwendung: Die Ablation mit hochfrequentem Strom (Hitze) und die Kryoablation durch Kälte. Bei der Hochfrequenz Strom-Ablation werden von der Katheterspitze Zellen punktgenau erhitzt. Bei der Kälteablation wird der Kryoballon für eine bestimmte Dauer auf eine Temperatur von - 40 bis - 60 °C gekühlt. Weitere Ablationstechniken sind in Erprobung.
Nach beendeter Ablation wird der Katheter aus dem Herz entfernt. Die Einstichstelle an der Leiste wird mit einem Druckverband versorgt oder mit einer Naht verschlossen.
Eine Entlassung aus dem Krankenhause ist nach etwa einem Tag möglich, wenn keine Komplikationen auftreten. Meist kann der Patient oder die Patientin nach wenigen Tagen wieder arbeiten.
Was sind die Risiken und Nebenwirkungen einer Katheterablation?
Mögliche, aber sehr seltene Komplikationen einer Ablation sind zum Beispiel eine Verletzung der Speiseröhre, Blutungen in den Herzbeutel, ein Schlaganfall oder ein Bluterguss an der Einstichstelle in der Leiste.

Prof. Wolfram Delius
© W&B/Bernhard Huber
Beratender Experte:
Professor Dr. med. Wolfram Delius ist Facharzt für Innere Medizin und Kardiologie. Er habilitierte sich an der medizinischen Universitäsklinik Uppsala, Schweden, und hatte anschließend eine außerordentliche Professur für Medizin an der Technischen Universität München inne. Der Herzspezialist war lange Zeit als Chefarzt tätig, zuletzt zwei Jahrzehnte an der Abteilung Kardiologie/Pneumologie am Städtischen Krankenhaus München-Bogenhausen (Akademisches Lehrkrankenhaus). Inzwischen führt er eine eigene Praxis.
Professor Delius wirkt seit Jahren aktiv bei Fortbildungsveranstaltungen der Bayerischen Ärztekammer mit und wurde mit der Ernst von Bergmann Plakette der Bundesärztekammer ausgezeichnet.
Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.