Beckenbruch (Beckenfraktur)
Was ist ein Beckenbruch (Beckenfraktur)?
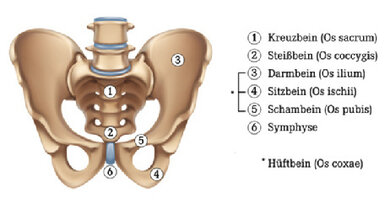
Zu einem Bruch des Beckens kommt es durch Rasanzverletzungen, wie beispielsweise bei Verkehrsunfällen oder Stürzen aus großer Höhe (über drei Meter). Bei circa 25 Prozent aller Schwerstverletzten findet sich auch ein Beckenbruch. Im Alter kannes aufgrund der schlechten Knochenqualität bereits durch "normale" Stürze zum Bruch des Beckens kommen. Es können verschiedene Teile des Beckens verletzt sein. Je mehr Teile gebrochen sind, um so instabiler wird der Bruch (Fraktur). Zerreißen große Beckengefäße, drohen lebensgefährliche innere Blutungen.
© Shutterstock
Symptome: Welche Beschwerden bereitet ein Beckenbruch?
Hauptsymptom sind Schmerzen im Beckenbereich. Bei sogenannten Bagatelltraumen (leichtere Verletzungsursachen), welche bei osteoporotisch vorgeschädigtem Knochen auftreten können, wird neben dem Beckenschmerz auch von Kreuzschmerzen oder Leistenschmerzen berichtet. Je nachdem, welcher Bereich vom Bruch betroffen ist, kann sich eine Instabilität, Fehlstellung oder eine eingeschränkte Bewegung finden. Auch können Betroffene bei Instabilität des Beckens nicht mehr auf den Beinen stehen. Blutergüsse im Bereich der Leiste oder Dammregion können auf einen Beckenbruch hinweisen, ebenso wie Blutungen aus der Harnröhre (blutiger Urin). Fehlende Pulse an den Beinen in Kombination mit einer Beckenfraktur weisen auf ein Zerreißen der arteriellen Blutgefäße im Beckenbereich hin.
Ursachen: Wie kommt es zu einem Beckenbruch?
Häufigste Ursache für einen Beckenbruch sind sogenannte Hochrasanztraumen, bei denen es aufgrund von starker Krafteinwirkung zu einem Bruch des Beckens kommt. Ursächlich hierfür sind vor allem Verkehrsunfälle und Stürze aus großer Höhe (über drei Meter). Betroffen sind vor allem jüngere Menschen. Zunehmend finden sich aber auch Beckenbrüche bei älteren Menschen, ohne große Krafteinwirkung (Bagatelltrauma). Grund für die sogenannte Instabilitäts- oder Fragilitätsfraktur ist eine veränderte Knochenstruktur (Osteoporose). Dabei genügen schon einfache Stürze, um einen Beckenbruch zu verursachen. Bei einer gesunden Knochenstruktur hätte dieser Sturzmechanismus nicht zu einem Bruch geführt. Ursächlich für die verminderte Knochensubstanz kann beispielsweise ein Vitamin-D-Mangel, langjährige Cortisoneinnahme, Bestrahlung des Beckens, Immobilität, Mangelernährung oder eine rheumatoide Arthritis sein.
Diagnose: Wie wird ein Beckenbruch festgestellt?
Zunächst erfolgt eine Anamnese (Krankengeschichte) mit Erhebung des Unfallmechanismus. Dieser umfasst auch die Art und Intensität der Krafteinwirkung. Bei einem Verkehrsunfall gibt beispielsweise auch die Art und die Stelle der Karosserie-Verformungen am PKW Hinweise auf ein vermutetes Verletzungsmuster und die Verletzungsschwere.
Bei der körperlichen Untersuchung wird auf sichtbare Prellmarken, Abschürfungen und Blutergüsse (Hämatome) geachtet und die Stabilität des Beckens geprüft. Beim wachen Patienten wird überprüft, ob sich Auffälligkeiten bei der Durchblutung der Beine, der Bewegung (Motorik) oder neurologische Veränderungen finden. Auch eine rektale Untersuchung (Austastung des Rektums) gehört beim Verdacht auf einen Beckenbruch zur körperlichen Untersuchung, um Blutungen als Zeichen der Verletzung im Enddarm zu erkennen.
Als bildgebende Verfahren werden Rötgenaufnahmen oder/und eine Computertomografie (CT-Untersuchungen) angefertigt. Bei speziellen Fragenstellungen kann auch eine Magnetresonanztomografie (MRT-Untersuchung) angebracht sein. Eine Ultraschall-Untersuchung des Bauches (Abdomen-Sonographie) gehört ebenfalls zur Routinediagnostik, um weitere Organverletzungen oder Blutungen festzustellen oder auszuschließen.
Je nach Ausmaß und Schwere der Verletzung sind gegebenenfalls weitere Untersuchungen nötig, wie beispielsweise eine Darstellung der ableitenden Harnwege oder der Blutgefäße.
Therapie: Wie wird eine Beckenfraktur behandelt?
Entscheidend ist zunächst das Ausmaß der Beckenfraktur und ob begleitende Verletzungen vorliegen. Kam es im Rahmen eines Hochrasanztraumas zu einer Beckenfraktur, handelt es sich meist um einen schwerverletzten Patienten, welcher ein Polytrauma erlitten hat. Hierbei unterscheidet sich das Vorgehen gegenüber einer reinen Beckenfraktur. Beim polytraumatisierten Patienten steht zunächst die notfallmäßige Versorgung aller lebensbedrohlicher Verletzungen im Vordergrund. Daher wird eine Beckenfraktur bereits an der Unfallstelle mit einem Beckengurt versorgt. In der anschließenden Phase im Schockraum und der sogenannten ersten Operations (OP)-Phase (siehe auch Polytrauma) wird eine Beckenfraktur meist mit einer externen Haltevorrichtung (Fixateur externe) stabilisiert, um große Blutverluste aus dem Knochenmark zu vermeiden. Begleitende lebensbedrohliche Verletzungen werden in der ersten OP-Phase mitversorgt. Erst nach Stabilisierung des Patienten erfolgt dann in einer zweiten OP-Phase die endgültige Versorgung des Bruches.
Handelt es sich um einen reinen (isolierten) Beckenbruch ohne weitere Verletzungen, kommt es auf die Art und damit auf die Stabilität des Beckens an. Bei stabilen Brüchen (Typ-A-Frakturen, FFP-Frakturen Typ I und II), zum Beispiel bei einem Bruch des Schambeinastes, kann eine konservative Therapie (ohne Operation) durch anfängliche Bettruhe, weitere Schonung durch Entlastung und Schmerzmittelgabe erfolgen. Bei instabilen Brüchen (Typ B- oder C-Frakturen, FFP-Frakturen Typ III und IV) muss die Operationsindikation geprüft werden. Zur Stabilisierung kommen Schrauben- oder Platten-Osteosynthese (Knochenverbindung) zum Einsatz.
Der Patient sollte sich so bald wie möglich wieder bewegen und aufstehen. Physiotherapie hilft dabei. Je nach Schwere des Bruchs und Allgemeinzustand kommt auch eine Rehabilitationsbehandlung (Reha) in Frage. Bis das Becken wieder voll belastet werden kann, muss eine medikamentöse Blutverdünnung (Thromboseprophylaxe) erfolgen.

Dr. Peter Gutsfeld
© Klinikum Garmisch-Partenkirchen
Unser beratender Experte:
Dr. Peter Gutsfeld, Facharzt für Chirurgie, spezielle Unfallchirurgie, Orthopädie und Unfallchirurgie, arbeitete bis Ende 2016 als leitender Arzt der Unfallchirurgie und Sportorthopädie am Klinikum Garmisch-Partenkirchen. 2017 wechselte Dr. Gutsfeld an die Ohlstadtklinik der Deutschen Rentenversicherung Nordbayern.
Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.




