Thalassämie
Rote und einzelne weiße Blutkörperchen unter dem Mikroskop
© Brand X Pictures/Steve Allen
Was ist eine Thalassämie?
Bei der Thalassämie handelt es sich um eine Störung der Hämoglobin (Hb)-Synthese. Diese ist für die Bildung funktionstüchtiger roter Blutkörperchen wichtig. Meistens liegt eine Störung der alpha- oder beta-Globinkette vor, wonach die Thalassämie auch in alpha- oder beta-Thalassämie eingeteilt wird. Aufgrund der funktionseingeschränkten roten Blutkörperchen und deren vermehrten Abbau kann es zu einer Blutarmut (Anämie) kommen.
Thalassämie ist vor allem dort verbreitet, wo ein Risiko für Malaria besteht – oder lange Zeit bestand: in Südostasien, aber auch in einigen Mittelmeerländern. Daher kommt auch ihr griechischer Name: Thalass, das Meer. Inzwischen ist die Thalassämie weltweit verbreitet. Früher war die leichte Form der Thalassämie (Thalassämia minor) wohl ein Überlebensvorteil, denn sie schützt in Maßen vor Malaria, bremst die Vermehrung der Erreger im Blut. Wie dieser Überlebensvorteil genau entsteht ist im separaten Kasten (Hintergrundinformation) dargestellt und erläutert.
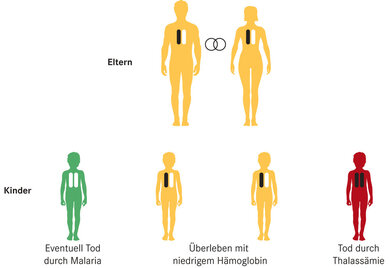
Erbgang bei zwei Elternteilen mit Thalassämia minor. Zur Erklärung bitte Hintergrundbox lesen.
© W&B/Astrid Zacharias
Welche Ursache hat Thalassämie?
Bei der Thalassämie handelt es sich um eine genetisch fixierte Fehlregulation. Hierdurch kommt es in unterschiedlicher Ausprägung – je nachdem, welche und wie stark die Kettenproduktion beeinträchtigt ist – zu leichten bis schweren Formen der Thalassämie.
Welche Formen der Thalassämie gibt es?
Das Hämoglobin besteht aus mehreren Bausteinen. Je nachdem, welcher davon verändert ist, liegt eine alpha- oder eine beta-Thalassämie vor. Die alpha-Thalassämie ist eher in Asien verbreitet, die beta-Thalassämie eher in Europa. Die Schwere der Krankheit richtet sich danach, ob ein Patient ausschließlich veränderte Versionen eines Hämoglobinbausteins produziert, oder ob er zusätzlich eine funktionsfähige Version bildet.
Alpha-Thalassämie: Für den alpha-Baustein des Hämoglobins sind vier Gene vorhanden, zwei mütterliche, zwei väterliche. Ist nur eines mutiert, spricht man von der alpha-Thalassämie minima, die ohne Symptome verläuft. Sind zwei Gene defekt, handelt es sich um eine alpha-Thalassämie minor, auch intermedia genannt. Diese bringt milde oder gar keine Symptome mit sich. Sind drei Gene defekt, leidet ein Patient an einer alpha-Thalassämie major. Embryonen, bei denen alle vier alpha-Gene ausfallen, sind nicht lebensfähig und sterben meist schon vor der Geburt.
Beta-Thalassämie: Für den beta-Baustein des Hämoglobins hat jeder Mensch zwei verschiedene Bauanleitungen, eine in den Genen, die er vom Vater geerbt hat und eine von der Mutter. Ist nur eine verfälscht, spricht man von einer beta-Thalassämie minor – einer milden Form der Thalassämie, die nur schwache oder gar keine Symptome verursacht. Sind beide Bauanleitungen – oder Gene – defekt, liegt eine beta-Thalassämie major vor, die unbedingt behandelt werden muss.
Es gibt auch eine delta- und eine gamma-Thalassämie, beide sind aber sehr selten und verlaufen normalerweise mild.
Typischerweise werden die verschiedenen Genveränderungen von den Eltern an ihre Kinder vererbt, sie können aber auch zufällig entstehen, kurz nach der Befruchtung der Eizelle.
Welche Symptome sind typisch?
Die beiden Thalassämie-major-Formen zeigen sich bereits in den ersten Lebensjahren. Betroffene Babys sind sehr blass. Die Blutarmut verursacht Schwindel und Kopfschmerzen. Patienten kommen schnell außer Atem, fühlen sich abgeschlagen und müde. Es fällt ihnen oft schwer, sich zu konzentrieren.
Thalassämie-Patienten haben meist einen erhöhten Ruhepuls: Ihr Herz schlägt ungewöhnlich schnell, um das vorhandene Blut besser im Körper zu verteilen (Tachykardie). Der Körper versucht, den Sauerstoffmangel im Blut auszugleichen, indem er immer mehr rote Blutkörperchen im Knochenmark bildet. Dafür wird der Hohlraum in den Knochen vergrößert, in dem das Mark liegt; die Knochen werden weniger stabil, sie können sich verformen und brechen leicht.
Die Haut der Betroffenen ist oft leicht gelblich (Gelbsucht/ Ikterus). Die Farbe kommt von Abbauprodukten des Hämoglobins. Die Abbauprodukte sammeln sich in der Milz an, die sich in der Folge vergrößert (Splenomegalie).
Die beta-Thalassämie major verläuft meist schwerer als die alpha-Thalassämie major. Menschen, die lediglich eine Thalassämie minor haben, können beim Sport schneller außer Atem kommen und weniger leistungsfähig sein als völlig gesunde Personen. Sie können aber auch symptomfrei leben.
Wie stellt der Arzt die Diagnose?
Eine Thalassämie major zeigt sich schon im vierten oder fünften Lebensmonat. Im dritten Lebensmonat ist der Hämoglobinwert (Hb-Wert) bei Kindern normalerweise niedrig. Bei gesunden Kindern steigt er danach allmählich, nicht so bei Kindern mit beta-Thalassämie major. Sie sind ungewöhnlich blass. Neben dem niedrigen Hb-Wert ist folgende Labor-Konstellation typisch: die Erythrozyten sind klein (erniedrigtes MCV) und die Neubildung ist hoch (erhöhtes Zahl an Retikulozyten).
Weitere Hinweise auf eine Thalassämie findet der Arzt in der Familiengeschichte eines Kindes. Wenn bei einem Verwandten eine Thalassämie diagnostiziert wurde, oder wenn der Patient Vorfahren in einer Region hat, wo Thalassämie verbreitet ist, erhärtet sich der Verdacht auf diese Krankheit.
Auf den ersten Blick ähnelt die Thalassämie einer Eisenmangelanämie: Auch hier sind die Betroffenen blass und haben sehr kleine rote Blutkörperchen. Doch es gibt auffällige Unterschiede: Die Retikulozyten sind bei Eisenmangel erniedrigt. Der Eisenspiegel im Blutserum ist bei Eisenmangel erniedrigt, bei Thalassämie-Patienten ist er normal. Typisch für Betroffene der erblichen Blutkrankheit ist auch, dass ihre Milz deutlich vergrößert ist. Eine Labor-Analyse des Hämoglobins (Hb-Elektrophorese) belegt schließlich, ob ein Patient tatsächlich eine Thalassämie hat und falls ja, welche Form. Auch eine Diagnose im Mutterleib ist möglich (Pränataldiagnose).
Besteht eine Blutarmut sind häufig Bluttransfusionen nötig
© Panthermedia/Vaximilian
Wie sieht die Therapie aus?
Patienten, die an einer beta-Thalassämie major leiden, brauchen häufige Bluttransfusionen. Ziel der Transfusionen ist es, die Blutarmut (Anämie) zu beseitigen. Durch die Transfusionen steigt allerdings der Eisenspiegel über den normalen Wert. Deshalb wird diese Therapie von Medikamenten begleitet, die die Ausscheidung von Eisen fördern (Chelation). Trotz dieser Behandlung kann der Körper durch einen Eisenüberschuss geschädigt werden. Die Lebenserwartung für Patienten einer beta-Thalassämie major ist statistisch betrachtet vermindert. Die einzige Möglichkeit, die beta-Thalassämie major zu heilen, ist eine Knochenmarktransplantation. Dieser Eingriff ist riskant, da das körpereigene Knochenmark zerstört werden muss und das Immunsystem wochenlang lahmgelegt wird. Anschließend erfolgt die allogene Stammzellentransplantation (der Patient erhält von einem passenden Spender Stammzellen oder Knochenmark). Diese Behandlungsoption wird nur im Kindesalter empfohlen.
Patienten mit einer alpha-Thalassämie major oder intermedia können mit Bluttransfusionen recht gut behandelt werden, sie brauchen seltener und kleinere Mengen Fremdblut als die beta-Thalassämie major-Patienten.
Personen, die nur eine milde Thalassämie-Form (minor) haben, benötigen normalerweise keine Transfusionen. Sie können – nach individueller Rücksprache mit dem Arzt – mit Folsäure und Vitamin B12 bei der Blutbildung unterstützt werden.
Unser beratender Experte
PD Dr. Wenzel Nürnberger ist Chefarzt der Kinder- und Jugendklinik des Asklepios-Klinikums Uckermark. Einer seiner Schwerpunkte liegt auf der Hämatologie, der Lehre der Blutkrankheiten.
Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.




