Aufstand der Pflegekräfte
Den letzten Wunsch der Patientin konnte Heike Gross nicht erfüllen: Bei ihr zu sein, als sie im Sterben lag. „Sie hatte mich noch festgehalten und gesagt ‚Bleib hier, bleib hier‘ – aber es ging nicht“, sagt Gross. „Fünf andere Patienten hatten geklingelt, ich musste weg. Sie ist allein verstorben.“
Gross ist 56, Krankenpflegerin und arbeitet seit 2014 auf einer geriatrischen Station im Ida-Wolff-Krankenhaus in Berlin, einer Tochter des Vivantes-Konzerns. Solche Situationen erlebt sie regelmäßig: Auf ihrer Station liegen bis zu 30 Menschen, meist Ältere, oft Demenzkranke. Um die kümmern sich maximal drei Pflegekräfte tagsüber, nachts sind es bestenfalls zwei – viel zu wenig, sagt Gross. „Manchmal sage ich einem Patienten: Ich komme gleich wieder. Aber ich weiß genau: Die nächsten zwei Stunden wird er mich nicht wiedersehen.“
Ähnliche Geschichten erzählt auch Mareen Höwler: Sie ist 35 und arbeitet als Intensivpflegerin bei der Charité. Laut Höwler seien Schichten so geplant, dass sie im besten Fall Verantwortung für zwei Kranke habe. Aber: „Wir haben Verfahren, bei denen ich mich nur um einen Patienten kümmern kann“, sagt Höwler. „Wenn mich zwei rufen, muss ich einen mit seinem akuten Problem alleinlassen. Solche Situationen kann ich kaum mit meinem Gewissen vereinbaren.“
Pflegekräfte klagen seit Jahren über Belastung
Gross‘ und Höwlers Erzählungen sind nur zwei Beispiele, die die Situation der Pflege in Deutschland verdeutlichen. Viele der 1,7 Millionen Pflegekräfte klagen seit Jahren über das Gleiche: Personalmangel, Doppelschichten, Überstunden, wenig Wertschätzung. Viele gehen wegen Personalmangels und Belastung oft krank zur Arbeit. Allein in der Altenpflege gab es 2019 etwa 14,8 Millionen Überstunden, wie eine Anfrage der Linken an die Bundesregierung ergab. Fast sechs Millionen davon unbezahlt.
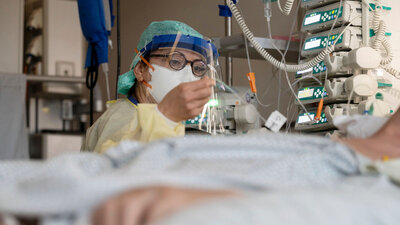
Krankenpflegerin Heike Gross erlebt den Pflegenotstand regelmäßig
© W&B/Kathrin Harms
Die Corona-Krise verschärfte die Situation: Pflegekräften fehlte Schutzausrüstung, Niedersachsen hebelte sogar die Höchstarbeitszeit für Personen in Kliniken und Heimen aus, um den Pflegemangel während der Krise zu bewältigen. Bei den Pflegekräften bleibt das alles nicht ohne Folgen: „Diese Arbeit kann einen auf Dauer krank machen“, sagt Krankenpflegerin Gross. „Ich hatte bereits drei Bandscheibenvorfälle.“
Solche Arbeitsbedingungen will nicht jeder: Viele Pflegekräfte arbeiten in Teilzeit, andere kündigen, wenige rücken nach. Aktuell brauchen etwa vier Millionen Menschen in Deutschland Pflege. Jedoch fehlen bereits 200 000 Pflegekräfte in Kliniken und Pflegeheimen. Und der Barmer-Pflegereport 2021 zeigt: Bis 2030 wird der Bedarf auf zusätzlich 182.000 steigen. Dazu kommt: Während der Corona-Pandemie haben europaweit mehr als 400 000 Pflegekräfte gekündigt. Tausende davon in Deutschland. Personalmangel führte zudem dazu, dass 2021 etwa 4.000 – auch für Covid-Erkrankte wichtige – Intensivbetten weniger verfügbar sind.
„Viele Politiker wissen nicht, wofür Pflegekräfte gut sind“
Das alles zeigt: Deutschland steckt in der Pflegekrise. Das sagt auch Martina Hasseler: „Ich glaube, wir haben einen Punkt erreicht, der kaum noch umzukehren ist.“
Hasseler ist Professorin für Pflegewissenschaften an der Ostfalia Hochschule für angewandte Wissenschaften . Sie sagt, dass der Pflegenotstand zwar in vielen Ländern ein Problem sei. Andere Staaten hätten aber die Gefahr erkannt und vor Jahrzehnten entsprechend reagiert. Die deutsche Politik habe das Thema dagegen bisher überwiegend ignoriert. Dafür gebe es laut Hasseler mehrere Gründe. Einer davon: „Viele Politiker wissen nicht, wofür gut ausgebildete Pflegekräfte da sind.“
Denn Pflegekräfte sind oft die erste Kontaktperson für Patientinnen und Patienten, verbringen am meisten Zeit mit ihnen und können gesundheitliche Probleme so früh erkennen. Auch übernehmen sie medizinische Aufgaben wie Blutdruck messen oder verteilen Medikamente. Und auf Intensivstationen verwalten sie komplizierte Geräte wie Beatmungsmaschinen. Für Dinge wie Waschen oder Anziehen sind eher sogenannte Pflegehilfskräfte gedacht. „Eine gute pflegerische Leistung ist wichtig, damit Patienten gut gesund werden“, sagt Hasseler.

Pflegeforscherin Martina Hasseler warnt vor der Pflegekrise
© Babette Lorenz Fotografie
Warum Deutschland im Pflegenotstand steckt
Ein anderer Grund für den Pflegenotstand: Pflegekräfte kosten Geld, wie auch Pflegewissentschaftlerin Hasseler erklärt. Das deutsche Gesundheitssystem ist aber – kurz gesagt – aufs Geld verdienen ausgelegt. „Vor allem die DRGs und die Pflegeversicherung sind dafür verantwortlich, warum wir in dieser desolaten Lage sind“, sagt Hasseler.
DRG steht für Diagnosis Related Groups, zu Deutsch: Diagnosebezogene Fallgruppen – auch Fallpauschalen genannt. Das Anfang der 2000er eingeführte Modell hat das Gesundheitssystem umstrukturiert: Erhielten Kliniken bisher Festbeträge für jeden Tag, an dem ein Erkrankter im Krankenhaus lag, wurde von nun an ein Pauschalbetrag bezahlt ‒ abhängig von der Diagnose. Die Folge: Erkrankte werden so schnell wie möglich entlassen, finanziell lohnende Operationen wie Knie-OPs boomen. Und: Viele Pflegekräfte verloren ihre Arbeit. Denn besonders beim Personal konnten Kliniken sparen.
Und die 1995 eingeführte Pflegeversicherung garantierte eine staatliche Teilkasko-Finanzierung der Pflege. Davon profitierten zwar viele Menschen, es bildete sich aber auch ein Pflegemarkt: Investoren entdeckten die Pflege als Einnahmequelle – aktuell ist es ein Markt mit Millardengewinn. Nicht wenige private Pflegedienste konzentrieren sich dabei auf Profit und Rendite ihrer Investoren. Dafür sparen sie bei Pflegekosten – und Personal.
Abbruchquote von etwa 30 Prozent
Zwar versuchte die Bundesregierung, entgegenzuwirken: So trat 2019 das Pflegepersonal-Stärkungsgesetz in Kraft. Das sollte unter anderem für mehr Pflegekräfte sorgen, indem es die sogenannte Pflege am Bett aus dem DRG-System herausnahm. In einem Sofortprogramm finanzierte das Gesundheitsministerium auch 13 000 Fachkräftestellen in der Altenpflege. Doch zumindest bis Ende 2020 wurden davon nur etwa 3600 besetzt. Pflegeforscherin Hasseler überrascht das nicht: „Man braucht gute Arbeitsbedingungen, um Pflegekräfte anzulocken“, so Hasseler. „In Deutschland haben wir zudem von der Pflege ein Bild als Resteberuf: Das ist für viele der Job, den man macht, wenn man in der Schule nicht aufgepasst hat.“
Wer dennoch die Ausbildung wagt, schließt sie nicht unbedingt ab: Die Abbruchquote soll etwa 30 Prozent betragen. Gründe sind neben schlechten Arbeitsbedingungen auch die oft unzureichende Ausbildung: Denn Auszubildende werden gern als Ersatz für Vollzeitkräfte eingesetzt. Intensivpflegerin Höwler sagt dazu: „Die fehlende Zeit für die praktische Ausbildung führt dazu, dass Pflegekräfte danach oft in Situationen geschickt werden, auf die sie nicht richtig vorbereitet wurden.“
„Diesmal haben wir uns nicht beruhigt“
Um ihren Beruf für sich, aber auch für andere zu retten, war sowohl Krankenpflegerin Gross als auch Intensivpflegerin Höwler klar, dass sie handeln mussten. Darum streikten sie im Herbst zusammen mit hundert anderen Pflegekräften und Sympathisanten für mehr als 30 Tage. Unter dem Banner der Gewerkschaft Verdi forderten sie bessere Arbeitsbedingungen. „Es gab immer die Haltung: Die Pflegekräfte machen das schon, die beruhigen sich wieder“, sagt Intensivpflegerin Höwler. „Aber diesmal haben wir uns nicht beruhigt.“
Dass der Streik so lange dauern musste, schockiert sie aber: „Das hat nicht zum Klatschen gepasst.“ Und es gab andere Probleme: Höwler und Gross sagen, dass sie das Gefühl hatten, dass Verantwortliche die Pflegekräfte nicht ernst nahmen. Vivantes wollte den Streik sogar gerichtlich verbieten lassen. Angeblich würde er die Kranken gefährden. Gross kontert: „Wir hatten während des Streiks mit unserem Notdienst besser gearbeitet als im normalen Alltag – einfach, weil eine volle Besetzung garantiert war.“

Intensivpflegerin Mareen Höwler streikte für bessere Arbeitsbedingungen
Die Streikenden triumphierten: In Zukunft soll es zumindest bei der Charité und den Vivantes-Häusern mehr Personal und Ausgleich für Überstunden geben. Höwler nennt das ein „historisches Ergebnis“ und hofft auf Ausstrahlungswirkung bundesweit. „Das Pflänzchen wurde gesät und wächst“, sagt sie. Krankenpflegerin Gross bezeichnet es als „einen Anfang“, nennt aber auch eine Sache, die sie besonders gestört hat: „Die letzte Verhandlungsrunde ging 36 Stunden“, sagt Gross. „Ich musste eine ganze Nacht verhandeln, nur um eine bessere Versorgung für unsere Patienten zu erreichen. Das macht einen traurig. Wir sind doch alle irgendwann Patienten.“
Der Pflegenotstand schadet allen
Denn den Pflegekräften ging es nicht nur um die eigenen Arbeitsbedingungen, sondern auch um das Wohl der Erkrankten: Ein Personalmangel gefährdet auch deren Gesundheit. Gross nennt als Beispiel:„Manchmal liegen bei uns alte Menschen stundenlang in ihren Ausscheidungen“, so die Krankenpflegerin. „Es hat einfach keiner Zeit, sich sofort darum zu kümmern.“
Der gelernte Krankenpfleger Marcus Jogerst-Ratzka weiß von solchen Zuständen in der Pflege. Er gründete darum selbst ein Seniorenhaus – in Renchen, Baden-Württemberg. Das soll Vieles besser machen: Statt Essen vom Speisewagen gibt es hier eine Wohnküche, wo man zusammen kocht. Und abends treffen sich Heimbewohnerinnen und Heimbewohner zum Wein trinken oder Karten spielen. Zudem sind Demenzkranke je nach Schweregrad in eigene Gruppen eingeteilt, was die Versorgung verbessern soll. „Wir versuchen, einen heimeligen Charakter zu schaffen“, sagt Jogerst-Ratzka.

Marcus Jogerst-Ratzka versucht in seinem Pflegeheim Vieles besser zu machen
Doch auch er spürt die Auswirkungen der Pflegekrise: „Es kam schon öfter vor, dass die Heimleitung einspringen musste, wenn Mitarbeiter ausfielen“, sagt er. Und es gibt einen Grund, warum nicht alle Heime so arbeiten: Es kostet. So habe Jogerst-Ratzka für seine Wohnküche mehr Personal im Einsatz, als er finanziert bekomme. „Ich mache kein Minus, aber eine Einrichtung, die sich an die vorgegebenen Stellenschlüssel hält, verdient sicher mehr“, sagt Jogerst-Ratzka. „Man kann im Grunde sagen: Das System in Deutschland sieht eine menschenwürdige Pflege nicht vor.“
Wie man die Krise lösen könnte
Alle Beteiligten sind sich einig, dass sich etwas ändern muss. Jogerst-Ratzka fordert als schnelle Lösung 4.000 Euro Mindesteinkommen, um mehr Menschen in den Beruf zu locken. Auch Verbände wie der Deutsche Berufsverband für Pflegeberufe oder der Bochumer Bund sprechen sich für 4.000 Euro Einstiegsgehalt aus.
Intensivpflegerin Höwler und Krankenpflegerin Gross ist Geld zunächst weniger wichtig. „Beim Streik ging es nie ums Geld, sondern mehr Personal“, sagt Gross. Und Höwler wünscht sich, dass der „Profitgedanke im Gesundheitssystem aus Köpfen von Politik und Gesellschaft verschwindet.“
Pflegeforscherin Hasseler nennt als weitere Lösung, dass die Pflege statt eines Ausbildungs- auschließlich ein Studienberuf sein sollte ‒ wie in anderen Ländern. Das könne nicht nur die Gesundheitsversorgung verbessern, sondern auch das Ansehen der Pflege steigern: „In Irland ist das eine hochanerkannter Beruf. Man ist stolz, in der Pflege zu sein“, sagt Hasseler. Die Forscherin betont aber, dass etwas passieren muss: „Wir brauchen jetzt den großen Wurf, um die professionelle Pflege zu retten“, sagt sie. „Wenn das nicht gelingt, müssen wir uns damit abfinden, dass wir in Zukunft nicht die pflegerische Leistung bekommen, die uns zustehen würde.“
Selbst wenn der kommenden Bundesregierung ein großer Wurf gelingen sollte: Bis sich an der Situation etwas ändert, könnten Jahre vergehen. Krankenpflegerin Gross ruft den Leserinnen und Lesern darum zu: „Ich wünsche allen viel Gesundheit und dass Sie lange selbständig bleiben. Damit keiner am Ende bei uns in der Klinik landet.“