Was wird bei einer Konisation gemacht?
Was ist eine Konisation?
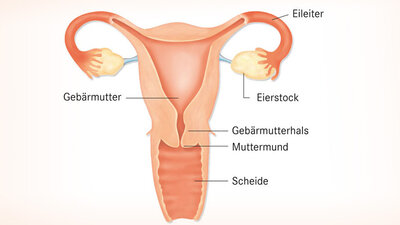
Bei einer Konisation wird ein kegelförmiger Anteil vom Gebärmutterhals herausgeschnitten, um Gewebeveränderungen in diesem Bereich zu untersuchen oder um Krebs oder Krebsvorstufen zu entfernen.
Wann ist eine Konisation nötig?
Eine Konisation kann notwendig sein zur Entfernung von veränderten Gewebe am Gebärmutterhals, zum Beispiel beim Verdacht auf ein Zervixkarzinom. Dieses Gewebe kann dann im Labor untersucht werden. Sie kann auch zur Entfernung von Gebärmutterhalskrebs im Frühstadium dienen.
Wie läuft eine Konisation ab?
Mögliche Operationsinstrumente sind Elektroschlinge, Laser oder Skalpell. Am häufigsten setzen Ärzte aktuell die Schlinge ein. Damit können sie leichter gesundes Gewebe erhalten. Die Schlingenkonisation ist in geübter Hand ein kleiner Eingriff, der meist ambulant und entweder in örtlicher Betäubung, unter Vollnarkose oder Rückenmarknarkose (Spinalanästhesie) erfolgen kann.
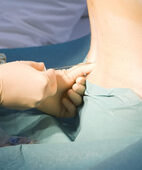
Bei der Spinalanästhesie spritzt der Narkosearzt das Betäubungsmittel direkt in das Nervenwasser
© Getty Images/BSIP/Universal Images Group
Zuerst desinfiziert und spreizt der Arzt die Scheide und bringt ein Kolposkop in Stellung. Daüber kann er den Gebärmuttermund vergrößert betrachten. Dann entfernt er unter kolposkopischer Sicht ein kegelförmiges Stück (Konus) aus dem Gebärmutterhals. Dabei entnimmt er vor allem bei Frauen, die ihre Familienplanung noch nicht abgeschlossen haben, möglichst wenig Gewebe. Deshalb wählt er in solchen Fällen einen flachen Kegel. Denn je weniger Gewebe er abträgt, desto geringer ist das Risiko einer Frühgeburt in einer späteren Schwangerschaft. Andererseits ist es aber wichtig, dass der Arzt das veränderte Gewebe vollständig erfasst.
Bei Frauen nach den Wechseljahren entstehen die Veränderungen oft verstärkt innerhalb des Gebärmutterhalses. Deshalb führen die Ärzte im Normalfall statt einer eher flachen Konisation eine spitze, tiefere Konisation durch.
Häufig wird der Eingriff mit einer Ausschabung der Schleimhaut im Gebärmutterhals kombiniert.
Was sind mögliche Komplikationen einer Konisation?
Komplikationen bei der Operation sind selten. Gelegentlich kommen beispielsweise vor:
- Blutungen
- Verletzungen von Scheide und Gebärmutter durch die Operationsinstrumente
- Wundinfektionen
- Entzündungen von Gebärmutter, Eileiter oder Harnblase
- Verklebungen des Muttermundes
Die meisten Komplikationen lassen sich gut in den Griff bekommen. Infektionen werden in aller Regel durch Antibiotika behandelt. Nur in Einzelfällen sind nach einer Konisation Bauchoperationen zur Blutstillung notwendig. Falls der Muttermund nach der Konisation verklebt, können sich Blut oder Flüssigkeit in der Gebärmutter ansammeln und Schmerzen verursachen. Diese Verklebungen muss der Frauenarzt dann gegebenenfalls durch einen weiteren Eingriff lösen.
Nachsorge: Wie geht es nach der Konisation weiter?
Nach einer Konisation raten Frauenärzte für etwa drei bis vier Wochen von Vollbädern und Schwimmbadbesuchen ab. Nicht zu empfehlen ist auch die Benutzung von Tampons sowie Geschlechtsverkehr in diesem Zeitraum.
Bei einem komplikationslosen Verlauf haben die Patientinnen normalerweise wenig Schmerzen. Im Rahmen der Heilung der Operationswunde können leichte Blutungen oder hellroter Ausfluss auftreten. Bei stärkeren Blutungen suchen Sie bitte Ihren Frauenarzt auf. Nachblutungen treten am häufigsten etwa eine Woche nach der Konisation auf, weil sich dann der Wundschorf abstößt.
Auch wenn alles nach Plan läuft, sollte nach etwa vier Wochen eine Kontrolle beim Frauenarzt erfolgen. Bis dahin ist auch die histologische (feingewebliche) Untersuchung des Operationsmaterials abgeschlossen und Sie erfahren, welche Nachuntersuchungen nötig sind.
Kontrollen nach der Konisation
Im Idealfall konnte der Arzt das veränderte Gewebe vollständig (medizinisch: "im Gesunden") entfernen. Dann sind drei Kontrollabstriche plus HPV-Test nötig: Nach sechs, zwölf und 24 Monaten. Denn auch wenn das veränderte Gewebe vollständig entfernt wurde, kann die Dysplasie neu auftreten. Waren die Kontrollen alle in Ordnung, können Sie wieder zu der üblichen Kontrolle im Rahmen der Früherkennung übergehen.
Bei bis zu 15 Prozent der Konisationen reichen die Gewebeveränderungen bis an den Rand des entnommenen Gewebekegels hin. Ärzte nennen das einen "positiven Absetzungsrand". In diesem Fall besteht ein gewisses Risiko, dass es weiterhin verändertes Gewebe am Gebärmutterhals gibt. Deshalb sind hier häufigere und intensivere Nachuntersuchungen wichtig: Nach sechs Monaten sollte dies mittels Pap-Abstrich und HPV-Test sowie Kolposkopie erfolgen. Gegebenenfalls werden Gewebeproben entnommen. Zeigen sich dabei immer noch stärkere Gewebeveränderungen, wird erneut konisiert. Sind die Nachuntersuchungen dagegen unauffällig, ist die regelmäßige Früherkennungs-Untersuchung ausreichend.
Generell gilt, dass das Risiko für erneute Gewebeveränderungen (Dysplasien) höher ist, wenn eine Infektion mit Hochrisikotypen des HPV-Virus (insbesondere Typ 16 und 18) nachgewiesen ist. Diese Frage lässt sich mit dem HPV-Test klären.
Schwangerschaft nach Konisation?
Einer Schwangerschaft steht nach einer Konisation nichts im Wege. Allerdings verändert dieser Eingriff Form und Weite des Muttermundes. Daraus können sich unterschiedliche Folgen für eine Schwangerschaft ergeben. Zum einen sind zum Beispiel Frühgeburten häufiger. Andererseits ist durch Narben am Muttermund aber auch ein verzögerter Geburtsverlauf möglich. Betroffene Schwangere wird der Frauenarzt engmaschig betreuen.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.