Hepatitis C: Übertragung, Diagnose, Therapie
Was ist Hepatitis C?
Bei einer Hepatitis C handelt es sich um eine Entzündung der Leber (Hepatitis), die durch das Hepatitis C-Virus, kurz HCV, verursacht wird. Das Virus wurde 1989 entdeckt und gehört zu den RNA-Viren, deren Erbgut aus Ribonukleinsäure besteht. Laut dem Globalen Hepatitis Report 2017 der Weltgesundheitsorganisation WHO sind bis zu 71 Millionen Menschen weltweit chronisch mit HCV infiziert.
Das HCV wurde bis Ende der 1980er Jahre vor allem durch Blut und Blutprodukte übertragen. Seit Anfang der 1990er Jahre kann das Virus mit Labortests nachgewiesen werden. Seit damals werden alle Blutprodukte routinemäßig auf Antikörper gegen das Hepatitis C-Virus getestet und seit dem Jahr 2000 zusätzlich auf Hepatitis-C-Erbgut (HCV-RNA), so dass eine Übertragung auf diesem Weg sehr unwahrscheinlich ist. Die wichtigsten Infektionswege sind heutzutage der gemeinsame Gebrauch von Nadeln und Spritzen bei Drogenabhängigen sowie Piercing oder Tätowierungen unter mangelhaften Hygienebedingungen (weitere Übertragungswege siehe Abschnitt "Ursachen").
Die Symptome der Hepatitis C sind sehr uncharakteristisch, oft bemerken die Patienten die Infektion gar nicht (siehe Abschnitt Symptome). Bei etwa 20 Prozent der Betroffenen heilt die Hepatitis C spontan aus, ohne chronisch zu werden. In der Mehrheit der Fälle nehmen die Infektionen jedoch einen chronischen Verlauf, das heißt, dass die Hepatitis C nach sechs Monaten immer noch nicht ausgeheilt ist und das HCV weiterhin im Blut, in den Lymphknoten und vielen Organen nachweisbar bleibt. Die chronische Hepatitis C ist eine der führende Ursachen für eine Leberzirrhose, welche sich innerhalb von 20 Jahren bei etwa 20 Prozent der chronischen Hepatitis C-Patienten entwickelt. Auf dem Boden dieser Leberzirrhose kann sich dann mit einer Wahrscheinlichkeit von etwa vier Prozent pro Jahr ein Leberzellkarzinom entwickeln.
Zur Therapie der Hepatitis C werden sogenannte Virostatika eingesetzt, Medikamente, welche die Virusvermehrung hemmen (siehe Abschnitt Therapie) und bei den meisten Menschen eine dauerhafte Heilung erreichen können. Eine Schutzimpfung gegen Hepatitis C existiert leider bis zum heutigen Tag nicht. Anders als Hepatitis A und B hinterlässt weder eine spontan noch eine durch Therapie ausgeheilte Hepatitis C eine bleibende Immunität, das heißt man kann sich auch nach einer ausgeheilten Hepatitis C-Infektion erneut mit dem Virus anstecken.
Hepatitis C ist laut Infektionsschutzgesetz eine meldepflichtige Erkrankung. Die namentliche Meldung durch den behandelnden Arzt muss bei Verdacht auf eine akute Hepatitis C, bei Vorliegen der Erkrankung und im Todesfall an das zuständige Gesundheitsamt erfolgen. Oft erfolgt jedoch die Meldung der HCV Infektion bereits über das diagnostizierende Labor. Auch wenn der Erreger von Hepatitis C nachgewiesen wurde, ohne dass der Betroffene Krankheitszeichen zeigt, besteht Meldepflicht.
Blutkonserven werden auf Hepatitis C getestet
© Panthermedia/Vaximilian
Ursachen
Das Hepatitis C-Virus (HCV) wird in erster Linie über direkten oder indirekten Blutkontakt übertragen. HCV ist teilweise aber auch in anderen Körperflüssigkeiten wie Sperma oder Muttermilch nachweisbar, eine Ansteckung darüber gilt jedoch als unwahrscheinlich.
Bis Ende der 1980er Jahre wurde Hepatitis C vor allem durch Blut und Blutprodukte übertragen. Seit Anfang der 1990er Jahre kann das Virus mit Labortests nachgewiesen werden. Seit damals werden alle Blutprodukte routinemäßig auf Antikörper gegen das Hepatitis C-Virus getestet, so dass eine Übertragung auf diesem Weg sehr unwahrscheinlich ist, da HCV-Träger zu über 99 Prozent zu identifizieren sind. Die wichtigsten Übertragungswege sind heutzutage der gemeinsame Gebrauch von Nadeln und Spritzen bei Drogenabhängigen sowie Piercing oder Tätowierungen unter mangelhaften Hygienebedingungen.
Das Übertragungsrisiko bei ungeschütztem Geschlechtsverkehr liegt bei stabilen Partnerschaften auch nach Jahrzehnten im einstelligen Prozentbereich. Eine Übertragung durch Speichel oder Ausscheidungssekrete ist fast unmöglich. Eine Übertragung über offene Wunden, Rasierklingen oder Zahnbürsten ist möglich, jedoch sehr unwahrscheinlich.
Nach der Ansteckung vermehrt sich das Virus in der Leber und wird anschließend von den Leberzellen in das Blut freigesetzt. Das Hepatitis C Virus überdauert aber auch außerhalb der Leber in Lymphknoten. Dies ist die Ursache dafür, dass bei mit Hepatitis C infizierten Patienten nach einer erfolgten Lebertransplantation auch das neue Organ wieder von dem Virus befallen wird: Die Hepatitis C-Viren aus den Lymphknoten vermehren sich. Bei einer chronischen Infektion werden durch HCV ständig neue Leberzellen infiziert.
Schwangerschaft und Hepatitis C
Das Risiko einer Virusübertragung von der Mutter auf das Kind liegt während der Schwangerschaft als auch bei der Entbindung unter fünf Prozent. Es ist damit deutlich geringer als bei der Hepatitis B. Einen Grund chronisch infizierten Müttern vom Stillen abzuraten gibt es – nach bisherigen Untersuchungen – nicht. Es ist jedoch darauf zu achten, dass weder die Brustwarzen der stillenden Mutter noch der Mund des Säuglings offene, blutige Risse aufweisen, um eine Blut-Blut Übertragung zu vermeiden. Die neuen antiviralen Substanzen sind in der Schwangerschaft nicht zugelassen. Die früheren Therapeutika, Interferon und Ribavirin waren kontraindiziert wegen ihrer fruchtschädigenden Wirkung. Damit sollte eine antivirale Therapie auf die Zeit nach der Entbindung verschoben werden, was klinisch in aller Regel vertretbar ist.
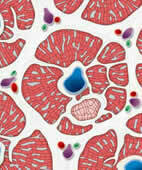
Leberzirrhose: Als Folge der chronischen Entzündung vermehrt sich das Bindegewebe (weiß) zwischen den Leberläppchen (rot). Diese birgt wiederum ein Risiko für die Entwicklung von Leberkrebs (hellrot stilisiert)
© W&B/ Jörg Neisel
Symptome
Die Zeit zwischen der Infektion mit dem Hepatitis C-Virus (HCV) und dem Ausbruch der Erkrankung, die so genannte Inkubationszeit, kann zwischen zwei Wochen und mehreren Monaten liegen.
Akute Hepatitis C:
Nur bei einem Viertel der Infizierten zeigen sich akute Symptome. Sie verspüren eine verstärkte Müdigkeit, fühlen sich abgeschlagen, in ihrer Leistungsfähigkeit gemindert und haben Druckschmerzen im Bereich der Leber (rechter Oberbauch). Einige Patienten leiden zudem unter Muskel- und Gelenkbeschwerden, Übelkeit und Kopfschmerzen sowie Appetitlosigkeit. Eine Gelbsucht mit Dunkelfärbung des Urins, Gelbfärbung von Haut, Schleimhäuten und Augen sowie einer Entfärbung des Stuhls, tritt bei Patienten mit einer Hepatitis C nur selten auf. Die akute Phase der Hepatitis C dauert in der Regel vier bis acht Wochen.
Chronische Hepatitis C:
Rund achtzig Prozent der Infektionen werden chronisch, das heißt das Hepatitis C-Virus ist länger als sechs Monate im Blut nachweisbar. Eine Spontanheilung ist dann unwahrscheinlich. Meist verläuft die chronische Hepatitis C über viele Jahre unbemerkt. Unspezifische Symptome wie Müdigkeit, Oberbauchbeschwerden und verminderte Leistungsfähigkeit können vorhanden sein. Ein kleiner Teil der Patienten klagt über Juckreiz, trockene Haut und Gelenkbeschwerden.
Folgekrankheiten:
Bei etwa zwanzig Prozent der Patienten mit chronischer Hepatitis C entwickelt sich im Laufe von 20 bis 30 Jahren eine Leberzirrhose, die zu Leberversagen führen kann und ein Risiko für die Entwicklung eines Leberkrebses birgt. In Verbindung mit der chronischen Hepatitis C können außerdem gelegentlich Entzündungen der Schilddrüse, des Nierengewebes, der Speichel- und Tränendrüsen oder der Gefäße auftreten.
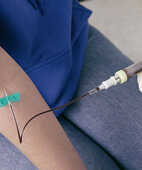
Blutentnahme: Oft geben erhöhte Leberwerte den ersten Hinweis auf eine Hepatitis
© W&B/Ronald Frommann
Diagnose
Blutuntersuchung:
Da bei den Patienten häufig keine typischen Symptome auftreten, ist es oft so, dass eine Erhöhung der Leberwerte (insbesondere der ALT) bei einer Routineuntersuchung des Blutes den ersten Hinweis auf die Leberentzündung gibt. Zur Abklärung dieses Befundes wird der Arzt dann weitere Blutuntersuchungen durchführen. Zunächst ermittelt er beim Verdacht auf eine Hepatitis C, ob im Blut spezielle Antikörper gegen das Virus vorhanden sind, die sogenannten anti-HCV Antikörper.
Liegen Hepatitis C-Antikörper vor, ist es sinnvoll zu klären, ob auch noch Erbgut des Hepatitis C-Virus (HCV-RNA) im Blut vorhanden ist. Dies wäre ein Hinweis auf eine aktuelle Hepatitis C, wohingegen Antikörper gegen das Virus auch dann noch vorliegen, wenn der Körper den Krankheitserreger schon erfolgreich bekämpft hat.
Insbesondere bei einer chronischen Hepatitis C ist es sinnvoll, zusätzlich abzuklären, ob außerdem noch andere Leberkrankheiten oder weitere Infektionen wie eine Hepatitis B oder eine HIV-Infektion vorliegen.
Entscheidend für die Behandlung ist neben der Menge des Virus im Blut (Viruslast) der sogenannte Genotyp der Hepatitis C. Aktuell werden die Genotypen 1 bis 7 unterschieden. In Deutschland ist der Genotyp 1 am häufigsten und stellt zusammen mit Genotyp 2 und 3 fast den gesamten Pool an HCV-Infektionen dar. Durch die Einführung interferonfreier Tablettentherapien von acht bis zwölf Wochen Dauer können seit 2014 Infektionen mit den meisten Genotypen in über 95 Prozent der Fälle geheilt werden.
Ultraschalluntersuchung:
Eine Ultraschalluntersuchung ermöglicht es, den Zustand der Leber grob zu beurteilen. Eine Zirrhose, aber auch die Veränderungen der Leberstruktur durch eine Hepatitis ebenso wie Folgeerscheinungen wie eine Milzvergrößerung oder Bauchwasser (Aszites) lassen sich so erkennen. Gleichzeitig können mit dem Ultraschall auch bösartige Raumforderungen innerhalb der Leber ausgeschlossen werden.
Elastographie und ARFI:
Die sogenannte transiente Elastographie ist eine Methode zur Bestimmung der Lebersteifigkeit und damit des Grades der Leberfibrose. Es handelt sich dabei um ein Ultraschallverfahren, ebenso wie bei dem sogenannten Acoustic Radiation Force Impuls (ARFI), das demselben Zweck dient. Die beiden Verfahren sind eine Alternative zur Leberbiopsie und können in regelmäßigen Abständen ohne größeren Aufwand wiederholt werden, um so den Verlauf der Erkrankung zu kontrollieren.
Leberbiopsie
Um die Entzündungsaktivität und den Grad des bindegewebigen Umbaus der in der Leber (Fibrose oder Zirrhose) genauer zu bestimmen, kann eine Biopsie, also eine Gewebeentnahme aus der Leber notwendig sein. Dazu wird unter örtlicher Betäubung ein kleines Gewebestück entfernt und vom Pathologen unter dem Mikroskop untersucht. In der Regel ist eine Biopsie heutzutage nur noch selten erforderlich.
Überwachung bezüglich der Entstehung von Leberkrebs:
Da bei Patienten mit einer chronischen Hepatitis C und einer Leberzirrhose das Risiko für Leberkrebs erhöht ist, sollte bei diesen Personen in regelmäßigen Abständen von sechs Monaten die Leber mit Ultraschall untersucht werden.
Therapie
Eien akute Hepatitis C muss meist nicht behandelt werden. Zur Therapie der chronischen Hepatitis C setzten die Ärzte bis 2014 vor allem Interferon und Ribavirin ein, die mit erheblichen Nebenwirkungen verbunden waren und nur bei 40 bis 70 Prozent der behandelbaren Patienten eine dauerhafte Entfernung des Virus erreichen konnten. Seit dem Jahr 2014 erfolgte die Zulassung von verschiedenen direkt am Virus angreifenden Substanzen (DAA) aus mehreren Klassen wie NS5A-Hemmer (Ledipasvir, Veltapasvir, Pibrentasvir, Daclatasvir, Ombitasvir, Elbasvir), NS5B-Hemmer (Sofosbuvir), NS3A/NS4A-Hemmer (Glecaprevir, Paritaprevir, Grazopevir, Voxilaprevir). Die heuigen Therapien bestehen in der Regel aus einer Kombination zweier Substanzen aus verschiedenen Klassen. Dabei gibt es Kombinationstherapien, die gegen alle HCV-Genotypen aktiv sind. Für die Auswahl des individuell am besten passenden Therapieregimes sind der Genotyp, das Stadium der Lebererkrankung (Zirrhose oder nicht), eventuell erfolglose Vorbehandlungen sowie Begleiterkarnkungen (insbesondere Niereninsuffizienz) oder Begleitmedikamente von Bedeutung.
Die üblicherweise acht bis zwölf Wochen umfassenden Therapien weisen nur eine geringe Rate an Nebenwirkungen und je nach Vorbehandlung und Grad der Fibrose/Zirrhose Heilungsraten von bis zu 99 Prozent auf. Nachteil dieser sehr gut verträglichen Therapien sind die extrem hohen Therapiekosten von derzeit 40.000 € bis 100.000 € .
Grundsätzlich sollte bei jedem Hepatitis C-infizierten Patienten eine Indikation zur Therapie geprüft werden. Welche Therapie jedoch für den einzelnen Patienten am besten geeignet ist, muß ein in der Hepatitis C-Therapie erfahrener Hepatologe festlegen.
Im Falle von Nebenwirkungen sollten Patienten Medikamente auf keinen Fall eigenmächtig absetzen. Stattdessen sollten sie mit dem Arzt besprechen, welches die beste Vorgehensweise ist.
Mit Handschuhen schützen sich Ärzte und Pfleger vor Blutkontakt
© Jupiter Images GmbH/Comstock Images
Vorbeugen
Blutkonserven werden in Deutschland inzwischen routinemäßig auf Hepatitis C-Antikörper und Virus-Erbgut kontrolliert, wodurch das Risiko einer Übertragung unter 1:1000000 liegt. Personen, die aus beruflichen Gründen (wie Pflegepersonal, Ärzte, Schwestern, Sanitäter ...) mit Blut oder Blutprodukten in Berührung kommen, sollten sich sorgfältig vor einem direkten Kontakt schützen (zum Beispiel durch das Tragen von Handschuhen). Bei der Pflege von Hepatitis C-Infizierten sind Schutzhandschuhe ebenfalls empfehlenswert. Gegenstände, die mit Blut oder anderen Körperflüssigkeiten des Erkrankten in Berührung gekommen sind, sollten gründlich desinfiziert und Kanülen in bruchsicheren Behältern entsorgt werden. Zudem sollten bei häufig wechselnden Sexualpartnern konsequent Kondome verwendet werden. In stabilen Partnerschaften wird dies nicht grundsätzlich empfohlen, die Beteiligten sollten sich, aber, wenn bei einem Partner eine Hepatitis C vorliegt, über das damit verbundene Risiko von einem Arzt aufklären lassen.

Unser Experte: Professror Dr. med. Helmut M. Diepolder
© W&B/Privat
Beratender Experte
Professor Dr. med. Helmut M. Diepolder ist Internist und Gastroenterologe. Von 1995 bis 2003 war er als Wissenschaftlicher Assistent an der Medizinischen Klinik II der Ludwig-Maximilians-Universität München tätig. In dieser Zeit absolvierte er unter anderem die Weiterbildung zum Internisten. Im Jahr 2000 habilitierte er sich an der Ludwig-Maximilians-Universität München, 2003 wurde er zum Oberarzt und 2006 zum außerplanmäßigen Professor ernannt. Seit 2010 ist Professor Diepolder Chefarzt der Medizinischen Klinik I des Klinikums Kaufbeuren.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.