Laktoseintoleranz (Milchzucker-Unverträglichkeit)
Hintergrundinformation: Was ist Laktose?
Laktose ist Milchzucker. Er kommt nur in der Milch von Säugetieren vor. Die Laktose hat viele wichtige Funktionen in unseren Körper. Sie unterstützt zum Beispiel die Aufnahme des Mineralstoffs Calcium und dient uns als Energielieferant.
Laktose besteht aus zwei miteinander verbundenen Zuckerbausteinen: Glukose und Galaktose. Der Dünndarm kann den verzehrten Milchzucker nur aufnehmen, wenn er zuvor in seine Einzelbestandteile gespalten wurde. Das erfolgt durch ein in der Schleimhaut des Dünndarms sitzendes Enzym, die sogenannte Laktase.
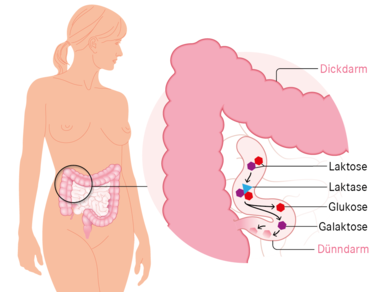
Das Enzym Laktase (blau) spaltet den Doppelzucker Laktose in Glukose und Galaktose.
© W&B/Michelle Günther
Definition: Was ist eine Laktoseintoleranz?
Laktoseintoleranz kann auch mit Milchzuckerunverträglichkeit übersetzt werden. Der Verzehr von Milchzucker führt zu Beschwerden im Magen-Darm-Trakt. Grund für die Unverträglichkeit ist ein Mangel an Laktase. Dieser Enzymmangel führt dazu, dass der Milchzucker auf seinem Weg durch den Dünndarm nicht ausreichend gespalten und aufgenommen werden kann. Als Folge dessen, wandert der Milchzucker weiter in den Dickdarm. Dort dient er den Darmbakterien als Futter. Bei der Zersetzung des Milchzuckers durch die Darmbakterien (Vergärung) kommt es zu klassischen Unverträglichkeitssymptomen wie zum Beispiel Blähungen, Völlegefühl, Bauchschmerzen und Durchfällen.
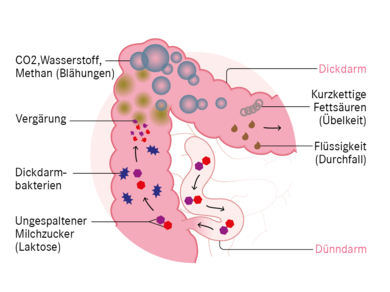
Bakterielle Zersetzung der Laktose führt zu vielerlei Darmbeschwerden.
© W&B/Michelle Günther
Eine Laktoseintoleranz sollte nicht mit einer Kuhmilcheiweißallergie verwechselt werden. Bei einer Kuhmilcheiweißallergie reagiert der Körper allergisch auf das darin enthaltene Eiweiß. Bei einer Laktoseintoleranz hingegen besteht lediglich ein Enzymmangel, der dazu führt, dass der in der Milch enthaltene Milchzucker nicht ausreichend aufgespalten werden kann.
Meistens beginnt der Verlust des Enzyms ab dem zweiten Lebensjahr. Symptome treten typischerweise erst ab dem Vorschulalter auf, teilweise auch erst im Laufe des Jugend- und Erwachsenenalters. Geringe Mengen Milchzucker in Nahrungsmitteln bereiten jedoch meist keine Schwierigkeiten. Daher sind zum Beispiel laktosehaltige Arzneimittel in der Regel auch für Menschen geeignet, die Milchzucker schlecht vertragen.
In sehr seltenen Fällen liegt auch von Geburt an ein Laktasemangel vor.
Die Häufigkeit des Laktasedefizits in der Bevölkerung nimmt von Nord- nach Südeuropa deutlich zu: von etwa zwei Prozent in Skandinavien auf bis über 70 Prozent in Süditalien. In Afrika und Asien können es sogar bis zu 100 % sein. In Deutschland beträgt sie etwa 15-20 Prozent.
Ursachen: Wie kommt es zu einer Laktoseintoleranz?
Fast alle Säuglinge verfügen über eine ausreichende Menge des Enzyms, da ihre natürliche Nahrung Muttermilch ist. Wird im Laufe der Entwicklung die Kost umgestellt, nimmt bei jedem Menschen die Produktion des Enzyms ab. Bei manchen Menschen wird sie so weit zurück gedrosselt, dass dann die produzierte Menge nicht mehr ausreicht, um Milchzucker ausreichend spalten zu können. Diese Form der Laktoseintoleranz ist anlagebedingt (vererbt) und wird auch als primäre Laktoseintoleranz bezeichnet. Eine verbleibende Laktaseaktivität von etwa 50 Prozent gilt noch als ausreichend.
Eine angeborene absolute Laktoseintoleranz (kongenitaler Laktasemangel) bei Säuglingen ist sehr selten. Nur ganz wenige Kinder kommen mit einem absoluten Laktasemangel (Alaktasie) auf die Welt. Die betroffenen Babys vertragen keine Muttermilch und erkranken bereits in den ersten Lebenswochen schwer, wenn nicht rechtzeitig eingegriffen wird.
Von einer sekundären Laktoseintoleranz ist die Rede, wenn andere Krankheiten ursächlich für den Laktasemangel sind. Aufgrund von Erkrankungen des Dünndarms kann es als Folge dieser zu einem Laktasemangel oder eine unzureichende Verarbeitung kommen, wie beispielsweise bei:
- Chronisch entzündliche Darmerkrankungen wie Morbus Crohn
- Zöliakie (Glutenunverträglichkeit)
- Operationen mit Teilentfernungen von Dünndarmabschnitten können einen Lactasemangel auslösen.
Manchmal beeinflussen auch Medikamente, zum Beispiel eine längere Behandlung mit Antibiotika, die normale Darmfunktion, sodass Milchzucker vorübergehend schlechter vertragen wird. Auch akute Durchfallerkrankungen, wie beispielsweise eine Rotavirus-Infektionoder ein Dünndarmbefall mit Parasiten wie zum Beispiel Giardia lamblia können vorrübergehend zu einer Milchzuckerunverträglichkeit führen. Bei Ausheilung der Grunderkrankung ist der Milchzucker wieder gut zu vertragen.
Symptome: Welche Beschwerden bereitet eine Laktoseintoleranz?
Aufgrund der mangelnden Verwertbarkeit des Milchzuckers gelangt dieser ungespalten in den Dickdarm (siehe auch Bild weiter oben). Nun wird der Milchzucker im Dickdarm durch Darmbakterien vergärt. Hierbei entstehen unter anderem Wasserstoff (H2), Kohlendioxid (CO2) und kurzkettige Fettsäuren, was zu den typischen Symptomen führt:
- Blähungen
- Völlegefühl
- Bauchschmerzen
- Durchfall
Der Grad der Beschwerden ist individuell sehr unterschiedlich. Während einige Menschen bereits bei Aufnahme sehr kleiner Mengen Milchzucker Beschwerden bekommen, vertragen andere laktosehaltige Nahrung in begrenztem Umfang ganz gut.
Bei Säuglingen, welche unter der sehr selten auftretenden kongenitalen Alaktasie leiden, treten nachdem mit dem Stillen beziehungsweise der Ernährung mit Säuglingsmilch begonnen wurde, Symptome wie starke, wässrige Durchfälle und Erbrechen auf. Werden die Kinder nicht konsequent laktosefrei ernährt, können sie schwerwiegende Gedeih- und Entwicklungsstörungen erleiden.
Diagnose: Wie wird eine Laktoseintoleranz festgestellt?
Meist sind schon die Anamnese (Erhebung der Krankengeschichte) sowie die typischen Beschwerden wegweisend. Helfen kann Betroffenen auch das Führen eines Tagebuches, in welchem dokumentiert wird, was gegessen und getrunken wird und wann welche Beschwerden mit welcher Intensität auftreten. Bei einer Laktoseintoleranz treten die Symptome meist 1,5 bis 2 Stunden nach dem Verzehr von Milchprodukten auf. Hinweisend kann auch das Verschwinden der Symptome beim Weglassen laktosehaltiger Produkte (Laktosekarenz) sein.
Wichtig ist auch, durch ein Gespräch mit der Ärztin oder dem Arzt andere Erkankungen, welche sich mit ähnlichen Symptomen äußern können, zu erkennen (Differenzialdiagnosen). Hierzu zählen beispielsweise die Zöliakie (Glutenunverträglichkeit), chronische Darmerkrankungen, das Reizdarmsyndrom, eine Nahrungsmittelallergie oder eine Fruchtzucker-Unverträglichkeit .
Um eine Laktoseintoleranz zu diagnostizieren, sind verschiedene Testverfahren möglich:
- H2-Atemtest (Wasserstoffexhalationstest): nach zwölfstündiger Nahrungspause wird eine bestimmte Menge in Wasser aufgelösten Milchzuckers getrunken und die Ausatemluft in einem speziellen Gerät gemessen. Bei Laktasemangel führt die bakterielle Zersetzung des Milchzuckers im Dickdarm zur Bildung von Wasserstoff, welcher sich meist in der Atemluft der Betroffenen nachweisen lässt.
- Laktose-Toleranztest: nach zwölfstündiger Nahrungspause wird eine Milchzuckerhaltige Lösung getrunken und anschließend mehrmals der Blutzuckeranstieg im Blut gemessen. Bleibt dieser aus, spricht dies für eine unzureichende Spaltung. Allerdings ist dieser Test weniger genau als der Atemtest.
- Gentest: durch eine Genanalyse lässt sich herausfinden, ob man eine bestimmte Genkonstellation hat (Mutation auf einem bestimmten Chromosom), welche zu einer Laktoseunverträglichkeit führt.
Therapie: Wie wird eine Laktoseintoleranz behandelt?
Erst nach einer ärztlichen Diagnose sollte mit einer Therapie begonnen werden. Auch hier ist es wichtig, zwischen einer primären und sekundären Laktoseintoleranz zu unterscheiden.
Bei der primären Laktoseunverträglichkeit wird empfohlen, den Verzehr von Lebensmitteln, die viel Milchzucker enthalten, je nach Verträglichkeit individuell einzuschränken. Die meisten Personen mit einer Laktoseintoleranz vertragen jedoch 15 Gramm Laktose pro Tag ohne Probleme.
Um eine Beschwerdefreiheit zu erzielen, sollte man Laktose bzw. laktosehaltige Lebensmittel für 1 bis 2 Wochen meiden. Anschließend testet man verschiedene Lebensmittel mit geringen Laktosegehalt auf ihre Verträglichkeit. Bei guter Verträglichkeit kann die Menge dann gesteigert werden. Zu bedenken ist, dass die tolerable Menge an Laktose dabei immer individuell unterschiedlich ist. Laktosehaltige Lebensmittel sollten am besten nicht isoliert aufgenommen werden, sondern immer in Kombination mit anderen Nahrungsmitteln oder im Rahmen einer Mahlzeit. Dies kann die Verträglichkeit verbessern. Flüssige Milchprodukte (z.B. Cappuccino, Milchshakes, Kakao, Buttermilch) sind oft schlechter verträglich, da sie schneller den Darm passieren.
Ein vollständiger Verzicht auf Milchprodukte ist nicht sinnvoll, da zahlreiche Milchprodukte wie zum Beispiel Sauermilchprodukte, Hart-/ Schnitt- und Weichkäse trotz der darin enthaltenen Laktose gut verträglich sind. Insbesondere Sauermilchprodukte (zum Beispiel stichfester Naturjoghurt und Quark) beeinflussen unseren Darm und dessen Darmflora positiv.
Zudem sind sie eine gute Quelle für Calcium und hochwertigem Eiweiß. Calcium ist für viele Funktionen des Körpers wichtig, insbesondere auch für den Knochenaufbau. Damit es nicht zu einer Osteoporose (Knochenschwund) kommt, ist die Zufuhr elementar. Pflanzliche Alternativen (zum Beispiel Haferdrink, Kokosjoghurt) sind zwar laktosefrei, enthalten jedoch, sofern zugesetzt, schlechter verfügbares Calcium und deutlich weniger Eiweiß (Ausnahme Sojaprodukte).
Bei der sekundären Laktoseintoleranz steckt eine andere Darmerkrankung als Ursache hinter dem Laktosemangel. Daher ist die Therapie der Grunderkrankung notwendig. Hierüber informiert Sie ihre Ärztin oder ihr Arzt. Ist diese ausgeheilt oder am Abklingen, ist auch wieder genug Laktase (Enzym) vorhanden.
Ernährungsempfehlung bei primärer Laktoseintoleranz
Als laktosefrei gelten Nahrungsmittel, die höchstens ein Gehalt von zehn Milligramm (10 mg) Laktose pro 100 Gramm aufweisen.
Anfangs empfiehlt es sich routinemäßig auf die Zutatenliste von Lebensmitteln zu schauen. Seit Oktober 2021 gibt es eine Kennzeichnungspflicht, wenn das Produkt Milch oder daraus gewonnene Erzeugnisse (inklusive Laktose) in einem Nahrungsmittel enthalten sind. Ein expliziter Hinweis auf „enthält Laktose“ findet sich jedoch meist leider nicht. Achten Sie deshalb auch auf Bezeichnungen wie: Magermilchpulver, Molkepulver, Sahnepulver oder Süßmolke(-Pulver).
Nicht immer ist eine primäre Laktosetoleranz jedoch auf den übermäßigen Verzehr von Milch- und Milchprodukten zurückzuführen, sondern auf den mittlerweile stark gestiegenen Konsum von hochverarbeiteten Lebensmitteln. Diese enthalten sogenannte Milchderivate, die auf Grund von guten technologischen Eigenschaften Lebensmitteln zugesetzt werden. Umso mehr von diesen hoch verarbeiteten Produkten in unserer täglichen Ernährung stecken, umso mehr versteckte Laktosequellen muss der Darm bewältigen. Von einer strikt laktosefreien Diät ist abzuraten, dennoch sollten die Laktosemenge je nach Verträglichkeit niedrig gehalten werden. Dies erreicht man am besten, in dem man auf hochverarbeitete Lebensmittel verzichtet und möglichst naturbelassene Lebensmittel bevorzugt.
Von Natur aus besonders laktosereich sind Milch und Frischmilchprodukte. Bei Käse verändert sich der Laktosegehalt mit der Reifung. Gereifte Käsesorten wie Hart-/ Schnitt- und Weichkäse weisen im Vergleich zu Frischkäse einen deutlich geringeren Laktosegehalt auf und werden deswegen meist gut vertragen. Auch Sauermilchprodukte (wie zum Beispiel Naturjoghurt, Quark) werden von den meisten Personen mit einer Laktoseintoleranz toleriert. Der Grund sind die darin enthaltenen Milchsäurebakterien. Ein regelmäßiger Einsatz von Sauermilchprodukten trägt zudem zu einer gesunden Darmflora bei. Sollte ein unverändertes Beschwerdebild bestehen, können auch als „laktosefrei“ deklarierte Milchprodukte verzehrt werden.
Schlussfolgernd ist es bei einer Laktoseintoleranz nicht nötig, auf Milchprodukte zu verzichten. Eine Linderung der Symptome kann meist schon durch eine Reduzierung der verzehrten Menge an Laktose erreicht werden. Testen Sie ihre eigene Toleranzschwelle.
Nach einer gewissen Zeit können Betroffene selbst sehr gut einschätzen, welche Lebensmittel für sie gut sind und welche weniger gut vertragen werden.
Ist man sich unsicher, kann auch eine professionelle Ernährungsberatung helfen. Fragen Sie bei Ihrer Krankenkasse nach, ob sie die Beratung finanziell unterstützt. Empfehlungen hierzu wird Ihnen auch Ihre Hausärztin oder Ihr Hausarzt geben.
Nahrungsergänzung mit Laktasepräparaten
Bei einer Laktoseintoleranz ist es bislang nicht möglich, die Darmzellen zur Laktaseproduktion anzuregen, beispielsweise mit Medikamenten. Doch lässt sich das Enzym heute biotechnologisch durch Mikroorganismen herstellen. Die so gewonnene Laktase ist zum Beispiel in Form von Pulvern, Kautabletten oder Kapseln erhältlich. Das Enzym spaltet den aufgenommenen Milchzucker und macht Milchprodukte und andere laktosehaltige Speisen verdaulich(er). Insgesamt gibt es eine große Zahl von rezeptfreien, jedoch nicht von der Krankenkasse erstatteten Präparaten. Lassen Sie sich von Ihrer Ärztin oder Ihrem Arzt, bei der Ernährungsberatung oder in Ihrer Apotheke beraten. Erkundigen Sie sich auch, nach den jeweils enthaltenen Zusatzstoffen. Es empfehlen sich beispielsweise Varianten ohne Süßstoff- und Zuckeraustauschstoffe.
Das Präparat nimmt man in ausreichend hoher Dosierung immer zusammen mit der (laktosehaltigen) Mahlzeit ein, oder man verteilt das Pulver über die Speise. Als Faustregel für die Anwendung gilt, dass die Menge der Laktase dem Laktosegehalt der verzehrten Speise angepasst werden sollte. Da dieser bei außer Haus zubereiteten Mahlzeiten aber selten nachvollziehbar ist, richtet man sich am besten nach der Gebrauchsanweisung. Ein zu wenig an Enzym hilft wenig, jedoch kann ein zu viel auch keinen Schaden verursachen. Vollständige Beschwerdefreiheit kann nicht vorausgesetzt werden.
Dennoch: Bei der außerhäuslichen Ernährung können Laktasepräparate hilfreich sein. Sie sind aber kein Ersatz für die grundsätzlich empfehlenswerte Umstellung auf eine individuell angepasste Ernährung mit wenig oder sehr wenig Laktose bei gesicherter Intoleranz.
Unsere beratende Expertin

© Photogenika München
Frau Holzheuer arbeitet am Klinikum rechts der Isar der Technischen Universität München. Als gelernte Diätassistentin ist sie dort als stellvertretende Teamleitung des Ernährungsteams tätig. Somit ist Sie klinikumsweite Ansprechpartnerin in Ernährungsfragen. Dabei ist eine enge interprofessionelle Zusammenarbeit mit Schnittstellen wie Ärzt*innen, Pflege, Küche, Logopädie, Pflegedirektion und Apotheke erforderlich. Zu ihren Aufgaben gehören Ernährungsberatungen überwiegend in den Bereichen Onkologie, Nephrologie und Gastroenterologie von ambulanten, stationären und teilstationären Patient*innen aber auch die Konzeptionierung und Durchführung von Schulungen und Vorträgen für Mitarbeiter*innen. Zusammen mit Ihrem Team erarbeitet Sie zudem regelmäßig Ernährungsinformationen und Standards für Patient*innen und Mitarbeiter*innen nach den aktuellen wissenschaftlichen Leitlinien.
Quellen:
- Deutsche Gesellschaft für Ernährung e.V.: Essen und Trinken bei Lactoseintoleranz. Online: https://www.dge.de/... (Abgerufen am 27.11.2023)
-
Innere Medizin, Gerd Herold und Mitarbeiter, 2017, S. 471






