Prostatakrebs: Welche Früherkennung macht Sinn?

Die Früherkennung von Prostatakrebs ist für jeden Mann wichtig. Nur, welche Methode ist die richtige?
© Getty Images/Stone/Oliver Rossi
Über die Entdeckung von PSA
Vor 40 Jahren machte eine japanische Forschergruppe eine Entdeckung, die Männer noch heute vor eine schwierige Entscheidung stellt. Die Wissenschaftler zeigten: Das sogenannte prostataspezifische Antigen (PSA), ein nur von der Prostata gebildetes Eiweiß, lässt sich im Blut nachweisen. Je mehr davon dort schwimmt, desto höher ist die Wahrscheinlichkeit eines Prostatatumors. Dies für einen Krebstest zu nutzen lag nahe. Der liefert zwar keine endgültige Diagnose. Aber er ist wichtig für die Entscheidung, ob Gewebeproben der Prostata auf Krebsanzeichen hin analysiert werden.
PSA-Messung als Früherkennung
Die PSA-Messung ist keine Kassenleistung. Die etwa 17 bis 50 Euro müssen Männer selbst aufbringen. Außer der Test dient der Verlaufskontrolle einer Tumortherapie oder zur Abklärung eines auffälligen Befundes beim Abtasten. Bei dieser Regelung wird es auch bleiben. Das hat Ende 2020 das dafür zuständige Gremium (G-BA) entschieden. Es berief sich dabei auf eine Analyse des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Deren Fazit: Die Nachteile des PSA-Tests überwiegen seinen Nutzen. Urologen widersprechen zwar vehement. Zugleich ist die Bewertung ein weiterer Anstoß dafür, andere Methoden zu entwickeln, die die Früherkennung zumindest ergänzen.
Was sind die Nachteile des PSA-Tests
Da ist zum einen der umstrittene Grenzwert. In Deutschland gilt, dass Werte über vier Nanogramm pro Liter Blut weiter untersucht werden sollten. In anderen Ländern liegt die Grenze weiter unten. Das Problem: Je niedriger die Grenze, desto mehr oft auch harmlose Tumoren werden erkannt. Und umso häufiger müssen sich Männer einer Gewebeentnahme unterziehen, bei denen etwa eine Entzündung oder eine gutartige Prostatavergrößerung hinter dem erhöhten Wert steckt. Dieser Fehlalarm gilt für rund drei Viertel aller Biopsien, so das IQWiG.
Zudem wachsen die meisten Tumoren in der Prostata langsam und machen sich zeitlebens nicht bemerkbar. „Fast jeder Mann trägt Krebszellen in der Prostata mit sich, wenn er nur alt genug wird“, sagt Professor Markus Graefen, leitender Arzt an der Martini-Klinik in Hamburg. Ein dadurch erhöhter PSA-Wert kann dann zur Folge haben, dass Männer behandelt werden, bei denen es gar nicht nötig wäre. Aber sie wollen den Tumor unbedingt beseitigen. Oder der Arzt will auf Nummer sicher gehen.
Diese „übertherapierten“ Patienten, wie Experten sagen, gehen all die Risiken ein, die eine Behandlung mit sich bringt. Am meisten gefürchtet sind die langfristigen. Zwar werden nur noch wenige Betroffene durch die Behandlung inkontinent, ein Großteil aber impotent. Wobei die ermittelten Raten dazu stark schwanken.
PSA-Messung verhindert Todesfälle
All diesen Nachteilen steht jedoch ein erheblicher Nutzen gegenüber. Eine Studie mit 160 000 Teilnehmern ergab: Unter 10 000 Männern zwischen 55 und 69 Jahren, die über 16 Jahre hinweg regelmäßig den PSA-Wert messen ließen, starben 12 weniger an Prostatakrebs als in einer nicht getesteten Vergleichsgruppe. Konkret: 49 statt 61 Männer. Viele der in Deutschland 14 000 jährlichen Todesfälle könnten so verhindert werden.
Welcher Tumor gefährlich wird
„Es geht nicht darum, möglichst viele Tumoren zu finden, sondern die bedeutsamen rauszufischen“, sagt Experte Graefen. Also solche, die bedrohlich sind oder es werden könnten. Doch wie erkennt man das?
Professor Michael Stöckle, Direktor der urologischen Uniklinik des Saarlandes, nennt einige Kriterien: „Das Wichtigste ist das Alter. Wenn die statistische Lebenserwartung weniger als 10 bis 15 Jahre beträgt, wird der Nutzen der Messung zweifelhaft.“ So lange dauere es meist, bis der Tumor zum Tod führe. Ein weiterer Faktor ist die Geschwindigkeit, mit der der Wert bei wiederholten Messungen steigt. Außerdem Fälle in der engsten Verwandtschaft sowie das Volumen des Organs.
All diese Faktoren können zur Entscheidung beitragen, ob auf den PSA-Test überhaupt eine Gewebeprobe folgen muss. Erst durch sie lässt sich erkennen, wie aggressiv ein Tumor ist.
Überwachung statt einer sofortigen Behandlung
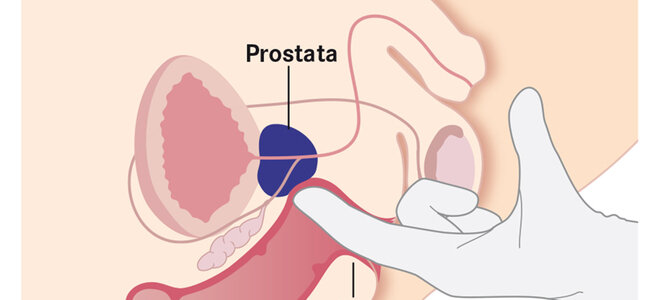
Urologen entnehmen dabei mit Hohlnadeln zehn bis zwölf Gewebeproben aus verschiedenen Bereichen der Prostata. Diese untersuchen anschließend Pathologen unter dem Mikroskop. Den Grad der Entartung beziffern sie mit dem sogenannten Gleason-Wert von 6 bis 10. Gleason 6 oder darunter bedeutet: Es liegt ein Niedrigrisiko-Tumor vor. Der muss nicht sofort behandelt, sondern kann aktiv überwacht werden. Dabei messen Ärzte anfangs alle drei Monate, später in längeren Abständen den PSA-Wert und entnehmen Gewebeproben. Erst wenn sich dabei eine Fortentwicklung zeigt, wird dem Patienten eine Behandlung empfohlen.
Das Risiko, dass ein solcher Tumor unerkannt aggressiv wird und dann nicht mehr geheilt werden kann? „Unter ein Prozent“, sagt Professor Peter Albers, Direktor der urologischen Uniklinik Düsseldorf. Vorausgesetzt, die Patienten nehmen die Kontrolltermine wahr. In den deutschen Prostata- Zentren beträgt der Anteil der auf diese Weise überwachten Tumoren inzwischen rund 25 Prozent. Viele Patienten gewinnen damit vor allem Zeit. In einer großen Studie, die aktive Überwachung mit Operation und Bestrahlung verglich, entschieden sich innerhalb von zehn Jahren rund die Hälfte der Betroffenen doch für eine Therapie – meist weil der Tumor fortzuschreiten begann.

„Die innovative MRT-Methode schützt vor unnötigen Biopsien“: Professor Peter Albers ist Direktor der Klinik für Urologie an der Universitätsklinik Düsseldorf
© W & B/Henning Ross
MRT: Eine weitere Möglichkeit zur Überwachung
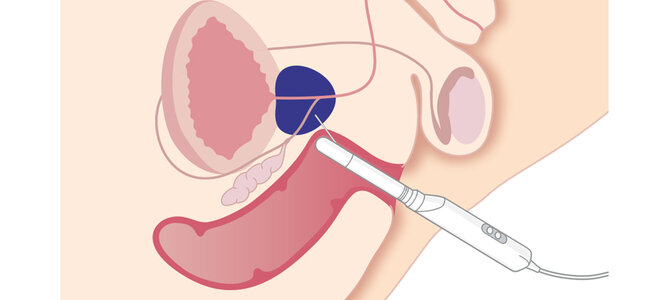
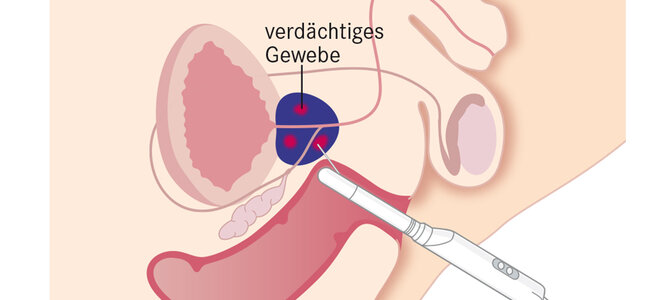
Eine weitere Methode gewinnt bei der Überwachung wie bei der Früherkennung an Bedeutung: die multiparametrische Magnetresonanztomografie (MRT). Dabei wird die Prostata mit verschiedenen Abbildungsmethoden untersucht. Verdächtige Stellen lassen sich so besser erkennen und gezielt mit den Biopsie-Nadeln ansteuern.
Den Nutzen zeigte eine Studie, die bei 500 Männern die Standard-Biopsie mit der MRT-gesteuerten verglich. Ergebnis: Letztere erkannte gut zehn Prozent mehr der bedeutsamen Tumoren. Zugleich konnte man bei mehr als jedem vierten Patienten auf eine Gewebeentnahme verzichten. Dennoch raten Fachärzte zusätzlich zur Standard-Biopsie. Denn auch der MRT-gesteuerten entgehen 10 bis 20 Prozent der bedeutsamen Tumoren.
Die MRT-Variante müssen Patienten in der Regel selbst bezahlen. Sie schlägt mit etwa 500 bis 1500 Euro zu Buche. Das IQWiG will erst noch eine endgültige Bewertung weiterer Studien abwarten, ehe die Untersuchung als Kassenleistung empfohlen wird. „Hier kann ich das IQWiG nicht verstehen“, sagt Albers. Denn die MRT helfe Schaden von den Patienten abzuwenden. Sie hilft unter anderem zu entscheiden, bei wem eine aktive Überwachung infrage kommt. Und wer später doch eine Behandlung benötigt.
Individuell entscheiden
„Die Methode muss man jedoch lernen“, betont Albers. Der Erfolg in der Praxis wird davon abhängen, ob es genügend entsprechend trainierte Uro-Radiologen gibt.
Es gibt also über den PSA-Test hinaus bereits eine Reihe von Möglichkeiten, sein Risiko für Prostatakrebs zu ermitteln. Wie Mann damit umgeht, muss aber jeder für sich selbst entscheiden. Allein gelassen wird dabei niemand. Ein Gespräch mit dem Urologen hilft, die richtigen Maßnahmen zu ergreifen.
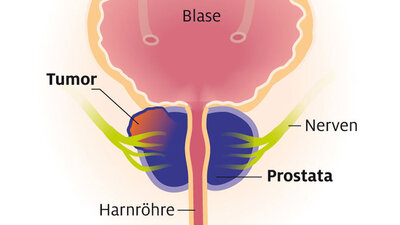
Mit diesen drei Methoden lässt sich Prostatakrebs erkennen
Mit verschiedenen Methoden lässt sich Prostatakrebs erkennen – ob in einer vorsorglichen Untersuchung oder bei konkretem Verdacht.
Der PSA-Wert wird im Blut gemessen. Ist er auffällig, können Ärzte Gewebe aus der Prostata entnehmen. Bei der Fusionsbiopsie werden die Ergebnisse eines zuvor aufgenommenen Magnetresonanzbildes genutzt.
Nähere Infos zu Prostatakrebs und Früherkennung finden Sie hier: Patientenleitlinien