Was lindert die Schmerzen bei der Geburt?
Die optimale Geburt sähe für Maja Köppl so aus: Die Hebamme sitzt neben der Gebärenden in einem Schaukelstuhl – und strickt. "Sie ist da, hat ein Auge auf die Frau und vermittelt Sicherheit. Ansonsten lässt sie die Schwangere aber in Ruhe." Die Münchner Beleghebamme meint damit ein Vorgehen, das Hebammen seit Jahren propagieren und das mehr und mehr Einzug in die moderne Geburtsmedizin gehalten hat: so wenig Interventionen wie möglich, so viele wie nötig. Mehr Natürlichkeit, weniger Eingriffe und wenn doch, dann solche mit wissenschaftlicher Grundlage.
Erst kürzlich hat die Deutsche Gesellschaft für Gynäkologie und Geburtshilfe mit der Gesellschaft für Hebammenwissenschaft eine neue Leitlinie herausgegeben: die "Vaginale Geburt am Termin". Sie gibt dem Kreißsaalteam Handlungsempfehlungen, damit Frauen unter der Geburt optimal betreut werden – nach aktuellem Stand der Wissenschaft.
Und trotzdem bleiben manche Entscheidungen ganz persönliche der Frau. Will ich den Wehenschmerz aushalten? Oder die modernen Möglichkeiten der Schmerzbehandlung nutzen? "Diese Frage muss jede Schwangere selbstbestimmt für sich beantworten", sagt Maja Köppl. Das Schmerzempfinden sei höchst individuell, die Erwartungen, Wünsche und Erfahrungen unterschiedlich.

Maja Köppl ist selbstständige Beleghebamme in München
© Studio Simon Köppl
Alternative Schmerzlinderung
Ein bewährtes Mittel, um den Wehenschmerz zu lindern, ist warmes Wasser. Fast jede Klinik verfügt mittlerweile über eine Geburtswanne. "Das warme Wasser entspannt die Muskeln und macht den Muttermund weicher", erklärt Hebamme Maja Köppl. Gerade während der Eröffnungsphase, am Anfang der Geburt, sei ein Bad eine hervorragende Möglichkeit, noch einmal Kraft zu tanken. "Viele Frauen finden die Wehen erträglicher, manche bleiben sogar bis zur Geburt in der Wanne", sagt Köppl. Egal ob im Wasser oder im Trockenen: "Ich rate dazu, verschiedene Positionen auszuprobieren", sagt die Hebamme. Manche Frauen spüren enorme Erleichterung, wenn sie sich bewegen, in die Hocke gehen oder mit dem Becken kreisen. Auch die richtige Atemtechnik sei wichtig, betont Köppl. "Am besten atmet die Hebamme mit der Frau im Kreißsaal gemeinsam."
Bei Wehenschmerzen im Rücken kann eine Massage mit dem Igelball wohltuend sein. Manche Kliniken und Geburtshäuser bieten auch Akupunktur, Akupressur, Aromatherapie, Hypnose oder Yoga an. Die Studienlage zur Wirkung dieser Methoden ist uneindeutig, "sie haben aber auch keinen nachteiligen Effekt für Mutter oder Kind", sagt Maja Köppl.
Medikamentöse Schmerzerleichterung
Klassische Schmerzmittel wie Paracetamol oder entkrampfende Medikamente können bei Wehenschmerzen nichts bis wenig ausrichten. "Sie kommen, wenn überhaupt, nur ganz am Anfang der Eröffnungsphase zum Einsatz", sagt Maja Köppl. Stärkere Schmerzmittel wie bestimmte Opioide sind dagegen nicht ganz unumstritten, denn sie wirken auch auf das Baby, vor allem wenn sie nicht zum richtigen Zeitpunkt verabreicht werden. "Gerade wenn ein Kind doch ein bisschen schneller kommt als gedacht, kann das problematisch sein", sagt Dr. Mandy Mangler, Chefärztin der Klinik für Geburtsmedizin und Gynäkologie am Vivantes Auguste-Viktoria-Klinikum in Berlin. Manche Kinder haben dann etwa Probleme mit der Atmung und sind schlapp, wenn sie auf die Welt kommen.
Im skandinavischen Raum und in Großbritannien verbreitet, aber auch in deutschen Kreißsälen seit ein paar Jahren auf dem Vormarsch: Lachgas-Sauerstoff-Gemische. "Sie werden über eine Maske eingeatmet und sollen die Schmerzspitzen der Wehen abfangen", erklärt Maja Köppl. Vorteil: Sie sind sehr kurz wirksam und lassen sich nach Bedarf dosieren. "Die Frauen können selbst entscheiden, wie oft und lange sie das Gas einatmen wollen", erklärt Gynäkologin Mangler. Somit sei die Methode eine sehr selbstbestimmte Form der Schmerzerleichterung. Manche Frauen reagieren allerdings mit Übelkeit und Schwindel. Abgeraten wird von Lachgas-Sauerstoff-Gemischen bei Schwangeren mit Verdacht auf eine oder einer bestätigten Covid-19-Infektion, da die Methode die Virusausbreitung erhöhen kann.
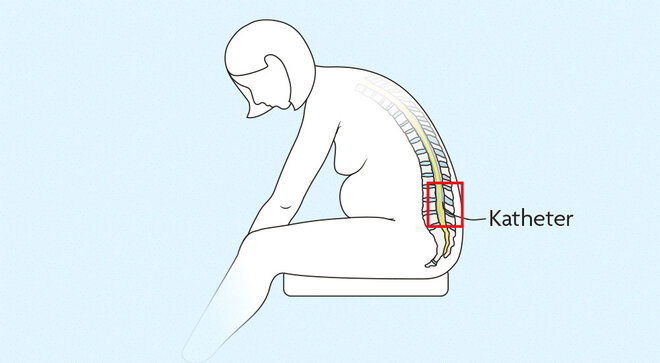
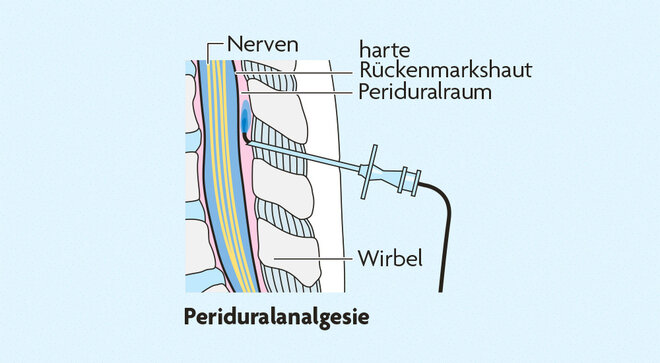
Die Periduralanalgesie (PDA)
Besonders effektiv wirkt die Periduralanalgesie (siehe Grafik) bei Geburtsschmerzen. "Sie sollte so dosiert sein, dass die Schmerzen unter Kontrolle sind, die Frau die Wehen aber noch leicht spüren kann und die Muskelkraft nicht beeinträchtigt wird", sagt Prof. Dr. Peter Kranke, Leiter der geburtshilflichen Anästhesie am Universitätsklinikum Würzburg. Das sei vor allem in der Austreibungsphase wichtig, in der die Frau aktiv mitpressen soll. Die sogenannte Walking PDA schränkt die Bewegung weniger ein. Grundsätzlich sei die PDA eine der sichersten Methoden der Schmerzbehandlung, sagt Kranke. Sie habe keine negativen Auswirkungen auf das Neugeborene, und auch die Wahrscheinlichkeit für schwere Komplikationen wie Lähmungen oder Nervenschädigungen bei der Mutter sei extremst gering. "Neue Studien zeigen außerdem, dass die PDA nicht mit einer erhöhten Kaiserschnittrate einhergeht und sie auch die Geburtsdauer nicht wesentlich verlängert." Einen zu frühen Zeitpunkt für die PDA unter der Geburt gebe es entgegen früheren Annahmen übrigens nicht. "Sobald Geburtswehen da sind, kann sie gelegt werden", sagt Kranke.
PDA: Rückenmarksnahe Schmerzausschaltung
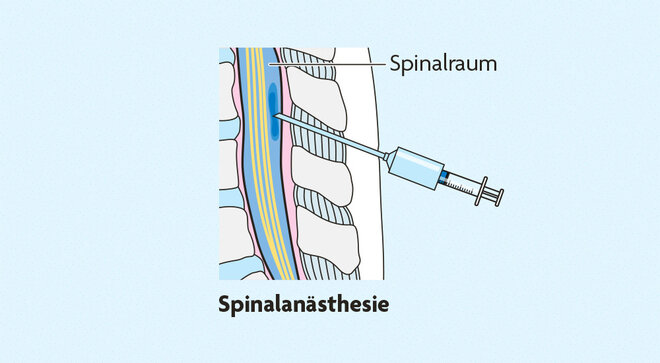
So funktionieren Periduralanalgesie und Spinalanästhesie
Die Kommunikation im Kreißsaal
Was will ich eigentlich? In der Ausnahmesituation Geburt ist das für viele Frauen kaum zu beantworten. Die Gynäkologin Mandy Mangler rät: "Treten Sie in den Dialog, direkt in der Situation. Dabei müssen Sie nicht herunterrattern, was Sie möchten, oder selbst eine Entscheidung treffen. Es reicht, dem Team zu sagen: Ich brauche mehr Betreuung. Oder: Ich habe Schmerzen, helfen Sie mir." Erfahrene Hebammen und Geburtshelfer:innen spüren dann häufig schnell, was nötig ist. Sie verlassen den Kreißsaal auch mal für einige Zeit, wenn die werdenden Eltern Ruhe möchten. "Gerade während der Pandemie, in der viele Mütter verunsichert sind, ist dieser offene Dialog wichtig", betont Mangler. Sie rät, Begleitpersonen stärker einzubinden, sie sind das Sprachrohr, wenn die werdende Mutter sich gerade nicht äußern kann. "Wir bestärken Begleitpersonen, aktiv zu werden und zu helfen, mit einer Massage, lieben Gesten", so Mangler. Diese Unterstützung kann wichtiger sein als jedes Schmerzmittel.
Schmerztherapie nach Kaiserschnitt
Etwa 30 Prozent der Kinder in Deutschland kommen per Kaiserschnitt (Sectio) zur Welt. Die Ursachen dafür sind vielfältig. Risikofaktoren wie etwa eine Plazenta praevia (die Plazenta liegt vor dem Muttermund), ein Nabelschnurvorfall oder das HELLP-Syndrom (schwere Schwangerschaftserkrankung) machen eine Schnittentbindung unmgänglich.
Der Kaiserschnitt ist eine größere Operation, daher ist die Schmerzlinderung danach umso wichtiger. Die Nachwirkungen der Narkose sind noch zu spüren, Schmerzen im Bereich der Narbe halten meist über mehrere Tage an, können in manchen Fällen auch chronisch werden. Um dies zu verhindern, ist eine angepasste Schmerztherapie nach der Operation sinnvoll.
Je nach Stärke der postoperativen Schmerzen kommen hier Wirkstoffe wie Paracetamol, Diclofenac und Ibuprofen am häufigsten zum Einsatz. Bewährt haben sich aber auch – zum Beispiel bei sehr starken Beschwerden – bestimmte Opioide. Manche lassen sich auch mit dem Stillen vereinbaren.