Analfissur (Afterriss)
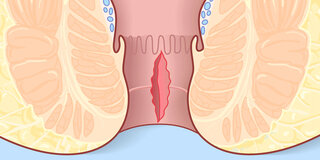
Bei einer Analfissur reißt die sensible Innenhaut im Analkanal ein
© W&B/Jörg Neisel
Was ist eine Analfissur (Afterriss)?
Mediziner sprechen von einer Analfissur, wenn die sehr empfindliche Haut im Analkanal (Anoderm) einreißt und sich ein längliches Geschwür ausbildet.
Von Analfissuren können Menschen jeden Alters betroffen sein, Männer genauso wie Frauen. Besonders häufig treten Afterrisse zwischen dem 30. und 40. Lebensjahr auf. Mediziner unterscheiden zwischen einer akuten und chronischen Analfissur. Einige Autoren empfehlen die Analfissur nach Ihrem Entstehungsmechanismus in eine spastische (=akute) und in eine entzündliche (=chronische) Form einzuteilen.
Während die akute Analfissur meist ausheilt, können sich bei einer chronischen Analfissur weitere Veränderungen am After zeigen. So kann sich eine Vorpostenfalte (=Mariske) bilden. Diese Hautverdickung ist zwar weitgehend ungefährlich, stört jedoch bei der Hygiene. Ebenso kann sich ein Analfibrom (ein gutartiges Bindegewebsknötchen) entwickeln sowie narbige, wulstige Randwälle um das Geschwür herum oder Fistelgänge (Gangbildung).
Was sind Ursachen und Risikofaktoren einer Analfissur?
Was genau zu einem Afterriss führt, wissen Forscher noch nicht. Die Beschaffenheit des Stuhls scheint aber eine große Rolle dabei zu spielen, ob es zu einer Analfissur kommt. Wer beispielsweise an Verstopfung leidet, also einen harten Stuhlgang hat, kann eher die schmerzenden Afterrisse bekommen. Auch starkes Pressen beim Stuhlgang erhöht die Gefahr, dass die sensible Innenhaut im Analkanal (Anoderm) verletzt wird. Umgekehrt kann zudem Durchfall oder breiiger Stuhl die Afterrisse fördern.
Ein weiterer Risikofaktor: Hämorriden. Denn dabei ist das Anoderm bereits vorgeschädigt und kann leichter einreißen. Auch Infektionen – zum Beispiel eine Kryptitis (eine Entzündung im Bereich des Enddarms) – eine verminderte Durchblutung der Analhaut oder eine verkrampfte Schließmuskulatur im Anus können zu einem Afterriss führen.Manchmal tritt eine Analfissur in Folge einer Grunderkrankung auf (sekundäre Analfissur), zum Beispiel bei Morbus Crohn.

Bereitet die "Sitzung" Schmerzen, mündet dies oft in eine Verstopfung
© W&B/Simon Katzer
Symptome: Welche Beschwerden finden sich bei einer Analfissur?
Ein Afterriss ruft typischerweise stechende oder brennende Schmerzen bei der Stuhlentleerung hervor. Die Schmerzen können gleich nach dem Stuhlgang wieder verschwinden, aber auch nach kurzem schmerzfreien Intervall wieder auftreten und stundenlang anhalten.
Die Einrisse der spezielle Haut im Analkanal (Anoderm) machen sich oft durch hellrote Blutflecken auf dem Toilettenpapier oder dem Stuhl bemerkbar. Zusätzlich kann der After jucken, brennen oder nässen.
Ein Teufelskreis beginnt, da ein Afterriss teils starke Schmerzen bereitet, kommt es häufig zu verhaltenem Stuhlgang (Verstopfung). Durch den verhärteten Stuhl wird die Wunde jedoch zusätzlich gereizt, die Analfissur kann sich vertiefen. Das wiederum verstärkt die Schmerzen. In Folge verspannt sich auch die Schließmuskulatur, was die Probleme beim Stuhlgang erhöht. Außerdem wird das Anoderm durch die verkrampften Muskeln schlechter durchblutet, der Heilungsprozess verlangsamt sich. Daher ist es wichtig, diesen Mechanismus zu durchbrechen.
Bei Beschwerden im Analbereich sollten Sie ihren Hausarzt kontaktieren. Dieser kann Sie dann zum Facharzt für Erkrankungen des Enddarms (Proktologe) überweisen, da sich neben einer möglichen Analfissur viele verschiedene Ursachen für Probleme im Enddarmbereich finden können (zum Beispiel Hämorrhoiden, Geschwulste oder Geschwüre). Daher ist eine Abklärung von Beschwerden im Analbereich dringend zu empfehlen!

Oft klärt sich bereits im Gespräch zwischen Arzt und Patient, ob ein Afterriss vorliegen kann
© Jupiter Images GmbH/Creatas, Panthermedia/Juri Arcurs
Diagnose: Wie stellt der Arzt eine Analfissur fest?
Neben der Anamneseerhebung erfolgt eine Untersuchung des äußeren Analbereichs, wobei der schmerzende Einriss teils schon entdeckt wird. Die meisten Analfissuren verlaufen in Längsrichtung und treten zum Steißbein hin auf.
Reicht die äußere Inspektion nicht aus erfolgt die weitere Untersuchung des Analkanals unter lokaler Betäubung, da die Untersuchung sonst ziemliche Schmerzen bereiten kann.

Lokal betäubende Mittel lindern die Schmerzen im After
© iStock/danielle
Therapie: Wie lässt sich eine Analfissur behandeln?
Die Therapie der akuten (spastischen) Fissur zielt auf eine Drucksenkung des Schließmuskels ab. Sogenannte Quellmittel helfen, den Stuhlgang weich zu halten. Dabei bitte auf ausreichend Flüssigkeit achten, denn die benötigen Quellmittel, um richtig zu wirken. Desweiteren kommen Salben mit Nitroglycerin oder Kalziumantagonisten zur örtlichen Therapie zum Einsatz. Beide Salben sind drei bis vier mal täglich über etwa sechs bis acht Wochen anzuwenden. Ebenfalls kann eine Dehnungsbehandlung Abhilfe schaffen.
Eine weitere Maßnahme den Druck des Schließmuskels zu senken ist die Therapie mit Botulinumtoxin A. Dieses wird in den Schließmuskel eingespritzt und bewirkt seine Lähmung, wodurch der erhöhte Druck reduziert wird. Allerdings ist die Analfissur aktuell nicht in der Liste der notwendigen Indikation durch die Zulassungsbehören geführt, so dass eine Patientenaufklärung notwendig ist und die Kosten vom Patienten getragen werden müssen. Ebenso ist auf eine vorübergehende Inkontinenz hinzuweisen.
Mit den oben genannten konservativen Therapieoptionen kommt es in über 90 Prozent der Fälle zu einer Ausheilung der Analfissur. Bei Therapieversagen kann eine operative Therapie notwendig werden, sollte aber als letzte Möglichkeit gesehen werden.
Eine chronische (entzündliche) Fissur muss operativ versorgt werden. Hierfür stehen verschiedene Operationstechniken zur Verfügung, welche je nach Lage, Ursache und weiteren Befunden festgelegt wird. Entsteht vernarbtes Gewebe oder eine Vorpostenfalte, trägt der behandelnde Arzt die Haut- oder Anodermveränderungen so flach wie möglich ab (Fissurektomie). Eine Durchtrennung des Schließmuskels (Sphinkterotomie), die früher oft zum Einsatz kam und im englischspachigen Raum heute noch weit verbreitet ist, empfehlen Experten aufgrund der Inkontinenzgefahr heute nicht mehr.

Ballaststoffe stecken unter anderem in Vollkornbrot, Obst und Gemüse
© W&B/ Winfried Fischer
Wie kann man einer Analfissur vorbeugen?
Risse am After entstehen oft durch harten Stuhl und Verstopfung oder wenn die Patienten beim Stuhlgang zu sehr pressen. Auf Abführmittel sollten sie jedoch nur im Ausnahmefall zurückgreifen. Die stören – bei häufiger Anwendung – die natürliche Regulation der Verdauung und entziehen dem Körper wichtige Mineralien.
Besser: Genügend Ballaststoffe essen. Ballaststoffe vergrößern das Volumen des Darminhalts und regen so die Verdauung an. Dadurch beugen Personen einer Verstopfung vor. Zudem machen Ballaststoffe länger satt und helfen daher, das Gewicht zu halten. Die gesunden Inhaltsstoffe stecken in Obst, Gemüse und Vollkornprodukten.
Ebenfalls wichtig sind genügend Flüssigkeit trinken (Wasser, ungesüßter Tee) und Bewegung. Auf eine Flüssigkeitszufuhr von 1,5 Liter sollte man kommen - sofern keine Grunderkrankung wie z.B. eine eingeschränkte Nierenfunktion dagegen sprechen. Mehr Bewegung lässt sich oft schon einfach in den Alltag eingebauen: Regelmäßig einen Spaziergang machen, mit dem Rad zum Bäcker fahren oder eine Runde walken.

Dr. Bernhard Strittmatter
© W&B/Privat
Unser beratender Experte
Dr. Bernhard Strittmatter arbeitet seit 1992 als Chirurg und Proktologe in einer Praxisklinik in Freiburg. Sein Schwerpunkt stellt die Koloproktologie dar.
Seit 2004 ist er zudem Vorsitzender des Berufsverbandes der Coloproktologen Deutschlands (BCD) und unter anderem Mitglied in der Deutschen Gesellschaft für Koloproktologie (DGK).
Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.




