Bluttransfusion erklärt: Gründe, Ablauf und Risiken
Alles verschlüsselt: jede Blutkonserve kann zurück verfolgt werden
© W&B/Fotolia
Wann ist eine Bluttransfusion nötig?
Kleinere Blutverluste ersetzt ein gesunder Körper durch die vermehrte Neubildung von Blut. Aber bei größeren Blutverlusten reichen diese Kompensationsmöglichkeiten des Körpers irgendwann nicht mehr aus. Das kann zum Beispiel bei einer Verletzung oder einer Operation der Fall sein. Auch ein länger andauernder (chronischer) Blutverlust kann eine Bluttransfusion nötig machen. Das ist der Fall bei manchen Tumorerkrankungen, oder bei Blutbildungsstörungen, zum Beispiel Leukämie. Ab wann eine Bluttransfusion nötig ist, hängt neben der Menge des verlorenen Blutes auch vom individuellen Gesundheitszustand der Betroffenen ab. So haben Menschen mit Herzerkrankungen meist schneller Probleme nach Blutverlusten.
Wie läuft die Bluttransfusion ab?
Bluttransfusionen sind ärztliche Tätigkeiten. Das heißt, nur ärztliches Personal darf über die Gabe entscheiden und führt diese dann auch selbst durch. Vor einer Bluttransfusion muss eine Aufklärung erfolgen. Hierbei werden auch alle Risiken erwähnt. Am Ende bestätigt man mit einer Unterschrift, dass man mit einer Transfusion einverstanden ist. Es kann durch Notfälle vorkommen, dass man vor der Bluttransfusion nicht aktiv einwilligen konnte. Auch in diesen Fällen findet im Nachhinein eine sogenannte Sicherungsaufklärung statt, damit die Betroffenen wissen, auf was zu achten ist, wenn sich ein Problem ergibt.
Dann wird bei jeder Fremdblutspende sichergestellt, dass die Blutgruppen des Spenders mit denen des Empfängers zusammen passen. Es darf nur Blut gegeben werden, welches auch vertragen wird, da sonst lebensbedrohliche Abwehrreaktionen gegen das Spenderblut auftreten können. Vor der Transfusion findet außerdem die sogenannte Kreuzprobe statt. Dabei wird Blut aus der Blutkonserve mit einer Blutprobe des Empfängers vermischt. Kommt es zu Verklumpungen in der Probe, bedeutet dies eine Unverträglichkeit und die Blutkonserve darf nicht gegeben werden. Um eine Verwechslung von Blutkonserven zu vermeiden, gibt es unmittelbar vor der Transfusion zusätzlich den sogenannten Bedside-Test. Hierbei wird direkt an der Patientin oder dem Patient („neben dem Bett“) die Verträglichkeit ein letztes Mal getestet. Auch wird die richtige Identität ein letztes Mal überprüft, man sollte sich also nicht verunsichern lassen, wenn man kurz vor der Gabe nach seinem Namen und Geburtsdatum gefragt wird. Bevor die Bluttransfusion begonnen wird, ist ein Venenzugang nötig. Dieser kleine Plastikschlauch kann direkt davor gelegt werden. Die Bluttransfusion erfolgt wie eine normale Infusion – das Blut tropft aus einem Beutel in die Vene. Während der Transfusion und mindestens eine halbe Stunde ist eine Überwachung nötig.
Eine fertige Blutkonserve mit allen wichtigen Daten
© Panthermedia/Vaximilian
Was ist eine Blutkonserve?
In der Regel enthält die Blutkonserve kein Vollblut, also nicht das komplette Blut, sondern nur die Anteile, die benötigt werden.
Das können folgende Bestandteile des Blutes sein:
- rote Blutzellen (Erythrozyten)
- weiße Blutzellen (Granulozyten)
- Blutplättchen (Thrombozyten)
- Blutflüssigkeit (Plasma oder Plasmabestandteile)
Die Transfusionen heißen entsprechend Erythrozytenkonzentrat, Granulozytenkonzentrat, Thrombozytenkonzentrat oder gefrorenes Frischplasma, englisch "fresh frozen plasma". Je nach Größe und Menge der enthaltenen Zellen enthalten die Konzentrate 200 bis 300 Milliliter.
Alle Menschen, die Blut spenden, erhalten vor der Blutspende eine Untersuchung auf ihre Spendetauglichkeit. Die gespendeten Blutpräparate testet das Labor nochmals auf mögliche Krankheitserreger.

Thrombozytenkonzentrate warten auf ihren Einsatz
© W&B/Valerie Till
Wann kommt eine Eigenblutspende in Frage?
Es gibt die Fremdblutspende und die Eigenblutspende. Bei der Fremdblutspende stammt das Blut von jemand Fremden, bei der Eigenblutspende wird es den Behandelten selbst im Vorfeld entnommen. Die Eigenblutspende erfolgt vor geplanten Operationen, bei denen die Wahrscheinlichkeit über zehn Prozent liegt, dass eine Bluttransfusion nötigt wird. Das kann zum Beispiel bei Herz- und Gefäßoperationen oder größeren allgemeinchirurgischen Operationen der Fall sein. Allerdings wird für die Aufbereitung des Spenderbluts, bis es als Konserve eingelagert werden kann, etwas Zeit benötigt. Drei bis sechs Wochen vor der Operation muss das Blut abgenommen werden. Dieses wird dann als Blutkonserve gelagert und kann bei größeren Blutverlusten während der Operation genutzt werden. Durch die Eigenblutspende lassen sich das Risiko von Unverträglichkeiten und die Infektionsgefahr verringern.
Risiken, Nebenwirkungen und Komplikationen bei der Bluttransfusion
Jede Bluttransfusion geht mit Risiken einher. Die Notwendigkeit einer Transfusion muss daher immer sorgfältig gegen die vorhandenen Risiken abgewogen werden. Einige der häufigsten Komplikationen sind hier erklärt:
Kleinere Komplikationen
Dazu können Blutergüsse oder Infektionen an der Einstichstelle gehören. Auch Blutgerinnsel (Thrombosen) können sich bilden. Gelegentlich reagieren Menschen auf Zell- und Eiweißbestandteile aus dem Spenderblut mit
- Fieber
- Unwohlsein
- Schüttelfrost
Transfusionsreaktion
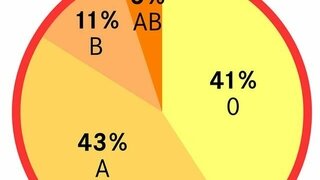
Eine gefürchtete Komplikation bei Bluttransfusionen ist der Transfusionszwischenfall, wenn blutgruppenunverträgliches Blut verabreicht wird. Beispielsweise erhält ein Mensch mit der Blutgruppe A Blut mit der Blutgruppe B. Es kann dann zur Abwehrreaktion des Immunsystems gegen das Spenderblut mit Zerstörung zahlreicher roter Blutkörperchen kommen, einer sogenannten Hämolyse. Dabei drohen Kreislaufschock, Nierenversagen und Störungen der Blutgerinnung. Eine Transfusionsreaktion kann sofort oder verzögert bis zu zwei Wochen nach der Transfusion auftreten.
Infektionsgefahr
Trotz strenger gesetzlicher Vorschriften im Transfusionsgesetz und sorgfältiger Untersuchung der gespendeten Blutpräparate lässt sich nicht mit absoluter Sicherheit ausschließen, dass bei der Blutübertragung auch Krankheitserreger weitergegeben werden. Dazu zählen beispielsweise Hepatitis-Viren, die eine Leberentzündung verursachen können und HI-Viren, die zu AIDS führen können. Durch den hohen Sicherheitsstandard ist die Infektionsgefahr bei Bluttransfusionen in Deutschland äußerst gering geworden. Zum Beispiel liegt sie für die Übertragung von Hepatitis C oder HIV bei deutlich weniger als 1 zu 1 Million, ist also sehr unwahrscheinlich.
Allergische Reaktionen
Allergische Reaktionen auf eine Bluttransfusion können von einem juckenden Hautausschlag bis hin zu einem allergischen Schock mit Kreislauf- und Atemversagen reichen.
Immunisierung
Durch die Bildung von Antikörpern gegen übertragene Blutbestandteile kann es bei erneuten Transfusionen in seltenen Fällen zu Unverträglichkeitsreaktionen oder einem Wirksamkeitsverlust kommen.
Eisenablagerungen
Bei Menschen, die viele Transfusionen roter Blutkörperchen (Erythrozytenkonzentrate) erhalten, kann sich Eisen in der Leber, der Bauchspeicheldrüse und im Herzen ablagern, auch Hämosiderose genannt. Sie bewirkt eine Beeinträchtigung der betroffenen Organe.

Dr. Christof Weinstock
© W&B/Privat
Beratender Experte: Dr. med. Christof Weinstock, Leiter der Abteilung Blutgruppenserologie und Immunhämatologie im Institut für Klinische Transfusionsmedizin und Immungenetik Ulm.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.