Parkinson: Bloß nicht aufgeben

Kerstin K. leidet an Parkinson
© W & B/Andreas Müller
Anfangs gewöhnte sie sich Tricks an. Wenn ihre Hände zu sehr zitterten, schob Kerstin K. sie im Sitzen unter ihre Oberschenkel. Niemand sollte sehen, dass sie krank war. Doch der Alltag wurde zunehmend beschwerlicher, ihre Arbeit als Angestellte in einer Arztpraxis konnte sie kaum noch bewältigen. Bis sie schließlich zusammenbrach. 15 Jahre ist das her. Kerstin war Anfang 40, hatte drei Kinder und war bis dahin nie ernsthaft krank gewesen.
Die Berlinerin wohnt im vierten Stock eines Hochhauses. Es ist ein heißer Sommertag, sie hat den Ventilator an der Decke des Wohnzimmers eingeschaltet. „Hitze und Kälte sind Gift bei Parkinson“, sagt sie und muss sich hinsetzen. Stehen sei auf Dauer zu anstrengend.
Lange Ungewissheit
Nach ihrem Zusammenbruch damals diagnostizierten die Ärzte in der Klinik einen Burn-out. Kerstin hatte Probleme bei der Arbeit, wurde gemobbt.
„Als ich das erzählte, war für die Ärzte klar, dass der Stress zu dem Zusammenbruch geführt hatte.“ Sie bekam Medikamente. Trotzdem ging es ihr immer schlechter – das Essen fiel von der Gabel, der Geruchssinn ließ nach, die Rückenschmerzen quälten.
Kerstin ist ausgebildete Kinderkrankenpflegerin. Letztlich kam der Verdacht, es könnte Parkinson sein, ihr selbst. Also zum Neurologen: Nein, für Parkinson sei sie zu jung, beschwichtigte er. Sie habe eine Angststörung. Fünf Jahre lang wurden die Symptome stärker, bis sie schließlich den Neurologen wechselte. Ihr neuer Arzt diagnostizierte Parkinson. „Ich war sogar erleichtert, weil ich endlich die Ursache kannte“, erzählt Kerstin. Sie erhielt Medikamente, Physio-, Logo- und Ergotherapien, die ihr im Alltag halfen.
Jüngere sind selten betroffen
Bis zu 400.000 Menschen sind in Deutschland an Parkinson ekrankt, schätzt die Deutsche Gesellschaft für Parkinson und Bewegungsstörungen (DPG). Das durchschnittliche Alter, in dem die Erkrankung des zentralen Nervensystems beginnt, liegt bei 60 Jahren. Bei fünf bis zehn Prozent der Patienten macht sich die Krankheit aber bereits vor dem 40. Lebensjahr bemerkbar.
Bei ihnen stellen sich schon bei der Diagnose andere Fragen. „Je jünger ein Patient ist, desto häufiger liegen andere Ursachen vor“, sagt Professor Günter Höglinger. Er ist Vorsitzender der DPG und Direktor der Klinik für Neurologie an der Medizinischen Hochschule Hannover.
Während für das Leiden im fortgeschrittenen Alter meist kein klarer Auslöser erkennbar sei, könnten bei jüngeren Patienten genetische Ursachen, Stoffwechselerkrankungen oder bestimmte Medikamente als Nebenwirkung parkinsonähnliche Symptome hervorrufen. „Im Verdachtsfall sollte möglichst ein erfahrener Parkinson-Spezialist hinzugezogen werden“, sagt Professor Thomas Müller, Chefarzt der Klinik für Neurologie im Alexianer St. Joseph-Krankenhaus in Berlin.
Auf Kerstins Sofa steht eine weiße Kiste, in der sie ihr Strickzeug aufbewahrt. Wenn sie ein Wollknäuel verstrickt hat, löst sie alles wieder auf. Es geht ihr nur darum, ihre Finger zu trainieren. Sie versucht, auch im Haushalt noch möglichst viel selbst zu machen. „Wenn ich Kartoffeln schäle oder Äpfel schneide, dauert das halt länger.“ Es fühle sich an, als seien all ihre Muskeln immer angespannt, erklärt Kerstin. Deswegen sei es so wichtig, in Bewegung zu bleiben.
Auf Nebenwirkungen achten

Kerstin versucht das Leben positiv zu sehen
© W & B/Andreas Müller
Einmal am Tag geht sie um den Häuserblock, oft ruht sie sich unterwegs auf einer Bank aus, und manchmal schafft sie es nicht weiter. Dann muss sie ihren Mann anrufen, damit er sie die 100 Meter bis nach Hause fährt.
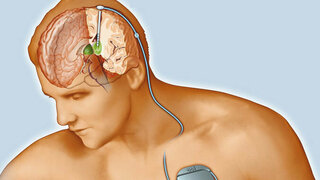
Parkinson ist bisher nicht heilbar. Doch Wissenschaftler erforschen verschiedene Ansätze, die das Fortschreiten der Erkrankung aufhalten sollen. Im Wesentlichen zielt die Behandlung darauf ab, den Mangel des Botenstoffs Dopamin auszugleichen. Dafür werden vier Arten von Arzneien eingesetzt: Dopaminagonisten, L-Dopa-Präparate, COMT-Hemmer und MAOB-Hemmer (siehe Kasten unten). „Bei jüngeren Patienten werden Dopamin agonisten bevorzugt“, sagt Neurologe Höglinger. Diese können jedoch zu Wesensveränderungen führen.
Im Einzelfall kann es sogar zu Spielsucht, Kaufrausch oder Essstörungen kommen. „Darüber müssen wir die Patienten aufklären, wenn möglich auch ihr soziales Umfeld“, sagt Höglinger. Außerdem gibt es eventuell die Möglichkeit, die Arznei zu wechseln oder die Dosis anzupassen. Höglinger warnt davor, Panik zu schüren. Der Nutzen sei viel höher als die Risiken der Nebenwirkungen, die meist weder als besonders schwer noch lebensbedrohlich einzuschätzen sind.
Mit anderen sprechen
Egal, welches Medikament verschrieben wird, sie alle haben Nebenwirkungen. Bei Kerstin lösen die Präparate Schwindel, Schweißausbrüche, Gewichtszunahme und Sehstörungen aus. „Es ist immer eine Gratwanderung, abzuwägen, ob ich die Nebenwirkungen oder die Parkinson Symptome besser ertragen kann“, sagt sie.
Deswegen sei es wichtig, den Arzt auf Nebenwirkungen anzusprechen, sobald sie auftreten. Dann lässt sich die Therapie anpassen. „Es kommt immer auf die richtige Dosierung und Kombination der Medikamenten an, die individuell unterschiedlich in verschiedenen Stadien der Erkrankung vertragen werden“, sagt Neurologe Thomas Müller.

Malen hilft Kerstin ihre Finger fit zu halten
© W & B/Andreas Müller
Kerstin hat Pflegegrad 2. Alle drei Stunden muss sie Medikamente einnehmen. Es gibt Tage, an denen fragt sie sich, warum es ausgerechnet sie erwischt hat. An besseren Tagen lacht sie viel, versucht, das Beste aus ihrer Situation zu machen.
„Ich finde es bewundernswert, wie du damit umgehst und deinen Humor behältst“, sagt ihr Mann zu ihr. „Es bringt ja nichts, wenn ich mir jetzt den Kopf darüber zerbreche, dass ich später als Pflegefall enden könnte“, sagt sie. Es helfe, offen mit der Krankheit umzugehen. Um anderen Betroffenen Mut zu machen, engagiert sie sich in einer Selbsthilfegruppe. „Es ist wichtig, sich nicht aufzugeben.“