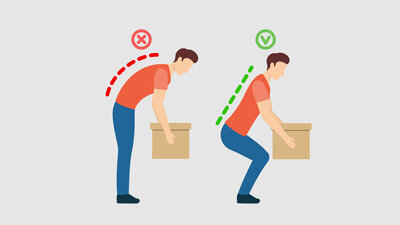
Bandscheibenvorfall: Was beachten?
Was ist ein Bandscheibenvorfall?
Die Bandscheiben sind kleine Polster aus Bindegewebe. Sie liegen zwischen den einzelnen Knochen, den sogenannten Wirbelkörpern der Wirbelsäule. Ohne Bandscheiben würden die Wirbelknochen direkt aufeinander reiben.
Die Bandscheiben haben innen einen weicheren Gallertkern, um den sich ein festerer Faserring schließt.
Im Laufe des Lebens verändern sich die Bandscheiben wie vieles im Körper. Sie nutzen sich sozusagen langsam ab: Ihr Wassergehalt sinkt, sie werden flacher und das Bindegewebe weniger elastisch, spröder und brüchiger. Das hat mit normalen Alterungsprozessen zu tun, kann natürlich aber durch hohe Belastung noch verstärkt werden. Diesen Prozess nennt man Degeneration.
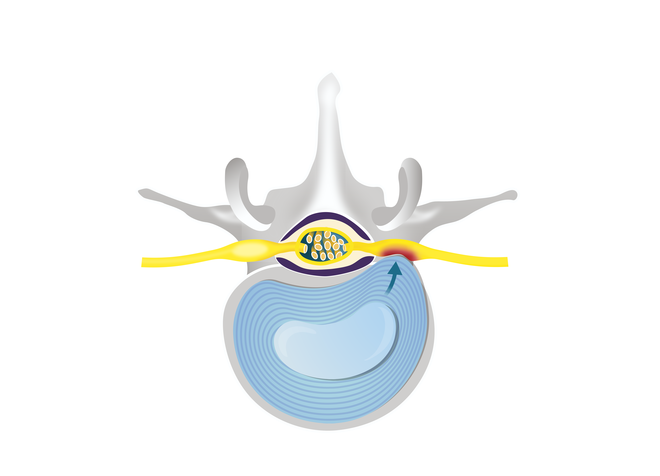
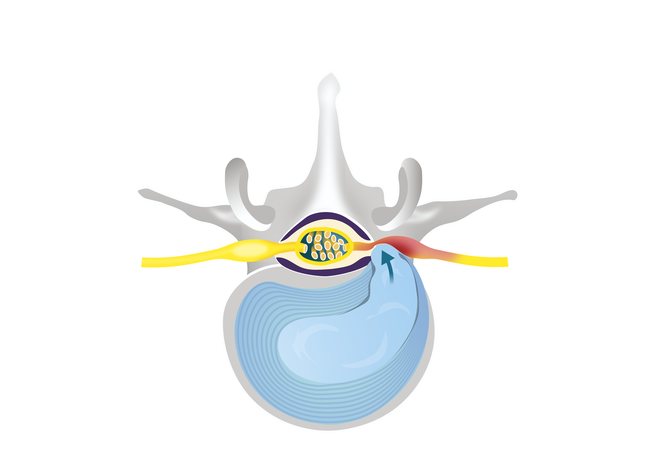
Begünstigt durch die Degeneration der Bandscheiben kann es dazukommen, dass der weniger elastische, spröde Faserring nachgibt und der Gallertkern diesen nach vorn drücken kann. Der medizinische Fachbegriff dafür lautet Protrusion.
Reißt der Faserring, sodass der Gallertkern ihn durchbricht und nach außen quillt, spricht man von einem Bandscheibenvorfall, Discusprolaps oder kurz Prolaps.
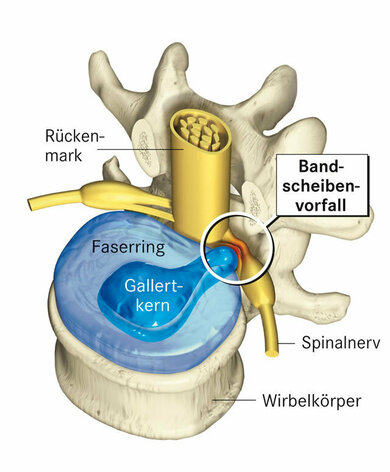
Bandscheibenvorfall: Der Bandscheibenkern durchbricht den eingerissenen Faserring.
© W&B/Szczesny/bearb. Neisel
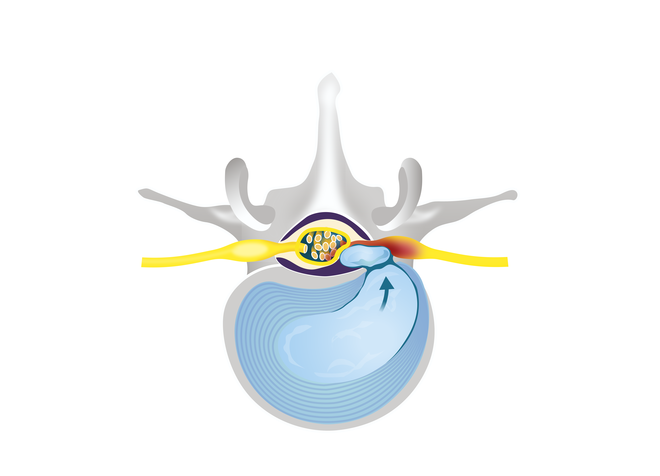
Manchmal ist ein Bandscheibenvorfall so groß oder wird so stark herausgepresst, dass ein Stück des Gallertkerns den Kontakt zur Bandscheibe ganz verliert. Dieses Stück bezeichnet man dann als Sequester (abgesprengtes Bandscheibenstück).
Woher kommen die Schmerzen?
Die Wirbelsäule schützt durch ihre Knochen das Rückenmark, welches im Wirbelkanal vom Gehirn nach unten zieht. Immer zwischen zwei Wirbelkörpern gibt das Rückenmark auf jeder Seite der Wirbelkörper (rechts und links) je eine Nervenwurzel ab, welche Teile des Armes, des Beins oder des Rumpfes versorgt.
Begriffsklärung: Vorwölbung, Vorfall, Sequester
Je nachdem, an welcher Stelle ein Bandscheibenvorfall auftritt, kann es dazu kommen, dass Druck auf die Nervenwurzeln entsteht. Der Druck führt zu einer Reizung der Schmerzbahnen und damit zu Schmerzen.
Neben Schmerz vermitteln die Nervenwurzeln aber auch noch Empfindungen und steuern die Bewegung. Werden die Nervenwurzeln durch den Druck eines Bandscheibenvorfalls in ihrer Funktion beeinträchtigt, können somit neben Schmerzen auch Empfindungsstörungen, Reflexausfälle und Lähmungserscheinungen die Folge sein.
Am häufigsten tritt ein Bandscheibenvorfall im Bereich der Lendenwirbelsäule – abgekürzt LWS – auf (lumbaler Bandscheibenvorfall, Bandscheibenvorfall der LWS). Etwa 90 Prozent der Bandscheibenvorfälle finden in diesem Bereich statt. Denn dort ist die Belastung durch das Körpergewicht am höchsten. Betroffen sind vor allem die Bandscheiben zwischen dem
- dritten und vierten Lendenwirbelkörper (LWK 3/4),
- dem vierten und fünften Lendenwirbel (LWK4/5) und
- dem fünften Lendenwirbelkörper und dem Kreuzbein (Sakrum) (LWK5/SWK1, lumbosakraler Bandscheibenvorfall).
Manchmal kommt es auch am Übergang von der Brust- zur Lendenwirbelsäule (thorakolumbal) zu Bandscheibenvorfällen. Mit ungefähr zehn Prozent der Bandscheibenvorfälle sind Bandscheibenvorfälle der Halswirbelsäule (HWS) (zervikaler Bandscheibenvorfall, Bandscheibenvorfall der HWS) deutlich seltener als lumbale. Bandscheibenvorfälle im Bereich der Brustwirbelsäule sind sehr selten.
Symptome: Wie äußert sich ein Bandscheibenvorfall?
Die Beschwerden, die ein Bandscheibenvorfall auslöst, hängen davon ab, wo er auftritt, wie groß er ist und ob beziehungsweise welche Nervenwurzeln betroffen sind. Häufig löst ein Bandscheibenvorfall plötzlich auftretende Rückenschmerzen, die in das Bein oder den Arm ausstrahlen, aus. Diese können unter Belastung oder auch im zeitlichen Verlauf zunehmen. Manche Menschen erleiden auch einen Bandscheibenvorfall ohne Symptome und Beschwerden, das heißt sie spüren überhaupt nichts davon, dass sie einen Bandscheibenvorfall hatten.
Typische Symptome bei einem Bandscheibenvorfall der Lendenwirbelsäule (LWS):
- Rückenschmerzen, die ins Gesäß oder das Bein ausstrahlen
- Kribbeln, Taubheitsgefühl im Bein
- Lähmungen in Bein oder im Fuß
Typische Symptome bei einem Bandscheibenvorfall der Halswirbelsäule (HWS):
- Schmerzen im Halswirbelsäulenbereich (Nackenschmerzen), die in den Arm, die Hand oder den Hinterkopf ausstrahlen
- Kribbeln, Taubheits- oder Kältegefühl in Arm oder Hand
- Lähmungen im Arm oder in der Hand
Großer Bandscheibenvorfall: Querschnittslähmung möglich
Bei besonders großen Bandscheibenvorfällen kann der Spinalkanal, durch den das Rückenmark und die Nervenstränge nach unten ziehen, stark eingeengt werden. Dabei kann der Bandscheibenvorfall entweder das Rückenmark im Bereich der Halswirbel-, Brustwirbel- oder oberen Lendenwirbelsäule bedrängen oder die Nervenstränge, die aus dem Rückenmark im unteren Bereich der Lendenwirbelsäule nach unten ziehen. Letztere erinnern optisch etwas an einen Pferdeschwanz und heißen daher mit lateinischem Fachbegriff „Cauda equina“.
Ein Teil dieser Nervenwurzeln versorgt den Genitalbereich, die Blase und den Enddarm. Werden Rückenmark oder Nervenwurzeln sehr stark eingeklemmt, kann es in der Folge zu einem Funktionsverlust kommen. Dieser kann inkomplett oder komplett (Schmerz, Empfinden und Bewegung) sein.
Es kommt dann zu einem sogenannten Querschnittssyndrom. Dieses äußert sich unter anderem durch Lähmungen, kann aber auch zu einem Verlust der Empfindung in den betroffenen Körperregionen führen. Das heißt, der Betroffene verspürt beispielsweise weder Schmerz noch Berührungen auf der Haut oder ein Taubheitsgefühl. Manchmal treten auch eine Harn- und Stuhlinkontinenz, Störungen der Sexualfunktion oder ein Taubheitsgefühl im Genitalbereich (sogenannte Reithosenanästhesie) auf. In diesem Fall sprechen Mediziner und Medizinerinnen von einem sogenannten „Cauda-Syndrom“.
Was ist der Unterschied zwischen Hexenschuss und Bandscheibenvorfall?
Bei einem "Hexenschuss" handelt es sich um akute, starke Rückenschmerzen im Bereich der Lendenwirbelsäule. Hinter einem Hexenschuss steckt manchmal ein Bandscheibenvorfall. Er kann aber auch andere, harmlosere Ursachen haben.
Kündigt sich ein Bandscheibenvorfall an?
Ein Bandscheibenvorfall kündigt sich nicht an. Er tritt spontan auf. Wer jedoch länger als drei bis fünf Tage Schmerzen im Rücken hat, sollte den Hausarzt oder die Hausärztin aufsuchen.
Wie wird ein Bandscheibenvorfall behandelt?
Nicht jeder Bandscheibenvorfall muss operiert werden. In manchen Fällen rutscht ein Teil oder der gesamte vorgefallene Gallertkern wieder in das Bandscheibenfach. In anderen Fällen wird er durch Flüssigkeitsverlust kleiner, schrumpft und die körpereigene Abwehr kann Teile abbauen.

Die sogenannte Stufenbettlagerung kann bei akuten Rückenschmerzen entlastend sein.
© W&B/Astrid Zacharias
Der Druck auf die Nervenwurzel sinkt und die Beschwerden lassen nach einiger Zeit nach. Häufig genügt deswegen eine sogenannte „konservative Behandlung“ mit Schmerzlinderung, einer kurzfristigen Entlastung, zum Beispiel durch Stufenbettlagerung, und Bewegungstherapie.
Plötzliche Lähmungen in den Beinen und Füßen, Stuhlinkontinenz, Harninkontinenz oder Potenzprobleme sowie Sensibilitätsstörungen oder Missempfindungen im Genitalbereich können Zeichen eines Cauda-Syndroms sein und benötigen eine sofortige ärztliche Abklärung. Bei Nachweis eines großen Bandscheibenvorfalls muss dann sofort operiert werden. Eine Operation kann auch dann notwendig sein, wenn die Schmerzen sehr stark sind oder sich mit einer konservativen Behandlung nicht bessern. Ebenso sollten Bandscheibenvorfälle mit stärkeren Lähmungserscheinungen operativ behandelt werden. Bei leichtgradigen Beschwerden kann und sollte eine konservative Therapie von sechs bis acht Wochen durchgeführt werden, bevor über eine Operation entschieden wird.
Wann sollte man unbedingt zum Arzt oder der Ärztin?
Unbedingt schnellstmöglich einen Arzt oder eine Ärztin kontaktieren sollten Sie, wenn die Schmerzen sehr stark sind oder wenn zusätzlich zu den in die Arme oder Beine ausstrahlenden Rückenschmerzen eines der folgenden Symptome auftritt:
- Lähmungserscheinungen
- Problemen beim Wasserlassen, Stuhlgang oder mit der Potenz
- Störungen im Berührungsempfinden, Verlust der Schmerzwahrnehmung oder Missempfindungen, insbesondere im Genitalbereich
Ebenso sollte man zum Arzt oder der Ärztin, wenn
- die Schmerzen länger als drei Tage anhalten,
- Fieber oder andere Symptome zusätzlich auftreten oder
- wenn den Beschwerden ein Unfall, eine Verletzung oder eine chronische Erkrankung wie Osteoporose vorausging.
In diesen Fällen ist es wichtig, dass geklärt wird, ob tatsächlich ein Bandscheibenvorfall oder aber eine andere Ursache, die dringend einer Behandlung bedarf, hinter den Beschwerden steckt.
Wann bildet sich ein Bandscheibenvorfall nicht zurück?
Prinzipiell ist es so, dass sich jeder Bandscheibenvorfall von selbst zurückbilden kann. Das bedeutet: Das vorgefallene Bandscheibengewebe, das auf den Nerv drückt, trocknet aus und wird von der körpereigenen Abwehr abgebaut. Der Nerv wird so wieder entlastet und die Beschwerden verschwinden. Dieser Prozess kann einige Wochen in Anspruch nehmen.
Dauert es zu lange oder schrumpft das Gewebe insgesamt zu wenig, kann es dazu kommen, dass die Beschwerden fortbestehen oder der Nerv sogar bleibende Schäden davon trägt. Bei großen Bandscheibenvorfällen, die etwa die Ausscheidung von Urin oder Stuhl beeinträchtigen oder zu Lähmungen führen, wartet man daher nicht ab, sondern entfernt die vorgefallenen Bandscheibenteile operativ. Das kann zum Beispiel auch dann sinnvoll sein, wenn die Beschwerden sich nach sechs bis acht Wochen nicht wesentlich verbessert haben.
Unsere Expertin:

© Agaplesion Bethesda Krankenhauses Wuppertal
Privatdozentin Dr. med. Carla Jung ist Fachärztin für Neurochirurgie. Nach einem zweijährigen Forschungsaufenthalt am Surgical Neurology Branch der National Institutes of Health, Bethesda, MD, USA, arbeitete sie von 2007 bis April 2018 als Fachärztin, Oberärztin und Geschäftsführende Oberärztin in der Abteilung für Neurochirurgie des Universitätsklinikums Heidelberg. Seit Mai 2018 ist sie Chefärztin der Klinik für Neurochirurgie des Agaplesion Bethesda Krankenhauses Wuppertal (Akademisches Lehrkrankenhaus der Uniklinik RWTH Aachen).