Was hilft gegen Schlafstörungen?

Wer schlaflos ist, ist nicht allein: Rund zehn Prozent aller Erwachsenen kämpfen mit anhaltenden Schlafstörungen.
© iStockphoto/Viacheslav Peretiatko
Was sind Schlafstörungen?
Fast jeder schläft ab und zu mal schlecht. Das ist noch kein Grund zur Sorge.
Bei einer Schlafstörung kämpfen Menschen über längere Zeit mit Schlafproblemen. Sie bekommen nicht die nötige Erholung, um sich untertags ausgeruht und fit zu fühlen.
Was sind mögliche Gründe für Schlafprobleme?
Schlafprobleme können viele Ursachen haben – sie reichen von ungünstigen Schlafbedingungen über die Einnahme bestimmter Medikamente bis hin zu körperlichen oder psychischen Krankheiten. Schlafstörungen werden manchmal auch selbst zur Krankheit.
- Äußere Faktoren: Vieles kann den Schlaf beeinträchtigen, zum Beispiel ein zu warmes Schlafzimmer, lästige Geräusche wie Schnarchen, eine unbequeme Matratze, Kaffee am Abend, Alkohol, Stress oder Sorgen.
- Medikamente können den Schlaf stören, darunter manche Blutdruckmittel, Antibiotika, Asthmamedikamente, Antidepressiva, wassertreibende Arzneimittel oder Hormonpräparate wie Schilddrüsenmedikamente. Wer den Verdacht hat, dass Schlafstörungen mit der Einnahme eines Arzneimittels in Verbindung stehen, sollte dieses nicht in Eigenregie absetzen oder die Dosis verändern. Ratsam ist ein Gespräch mit der behandelnden Ärztin oder dem behandelnden Arzt.
- Gestörter Schlaf-Wach-Rhythmus: Schlafprobleme entstehen auch durch Veränderungen im Schlaf-Wach-Rhythmus, zum Beispiel bei Schichtarbeit oder Flugreisen über Zeitzonen hinweg – bekannt als Jetlag. Die innere Uhr ist dabei noch auf die Tag- und Nachtzeiten am Abflugort eingestellt. Sie braucht einige Tage, um sich an die neue Tageszeit anzupassen.
- Wechseljahre: Frauen in den Wechseljahren schlafen manchmal schlecht, weil sie nachts Hitzewallungen haben und deshalb nassgeschwitzt aufwachen.
- Krankheiten: Schlafstörungen können mit psychischen oder körperlichen Krankheiten zusammenhängen. Häufig sind Depressionen oder Angststörungen mit Schlafproblemen verbunden. Zu den körperlichen Ursachen zählen beispielsweise Sodbrennen, eine Schilddrüsenüberfunktion, Atemwegserkrankungen wie COPD, Kopfschmerzen oder Gelenkerkrankungen mit Schmerzen und vieles mehr.
Schlafstörungen: Wann zur Ärztin oder zum Arzt?
Wer schlecht schläft und sich tagsüber müde fühlt, sollte sich ärztlich untersuchen lassen. Hinter Schlafproblemen können unter anderem Krankheiten stecken, die eine Therapie erforderlich machen.
Es gibt bewährte Selbsthilfetipps für einen guten Schlaf. Wer sie ausprobiert und trotzdem seit etwa einem Monat schlecht schläft, sich tagsüber erschöpft und kraftlos oder nervös und gereizt fühlt, sollte mit seiner Hausärztin oder seinem Hausarzt sprechen. Die Praxis überweist bei Bedarf an eine passende Fachärztin oder einen Facharzt.
Auch wer unter Tagesmüdigkeit leidet, obwohl er eigentlich lang genug schläft, holt sich besser ärztlichen Rat.
Wie stellen Ärztinnen und Ärzte die Diagnose?
Das Gespräch mit der Ärztin oder dem Arzt – unterstützt durch Fragebögen, die körperliche Untersuchung, Blutuntersuchungen oder das Führen eines Schlaftagebuchs – kann helfen, die Ursache der Schlafprobleme zu finden.
Eventuell kommt die Aktometrie zum Einsatz: Dabei registriert ein Bewegungsmesser am Handgelenk über längere Zeit die Körperbewegungen. So lässt sich ein Eindruck über die Schlafenszeiten gewinnen.
Moderne Schlaftracker, Apps und Wearables, liefern nur teilweise nützliche Daten.
Manchmal bringt erst der Aufenthalt in einem Schlaflabor Klarheit. Hier lesen Sie mehr über die Untersuchung im Schlaflabor.
Welche Schlafstörungen gibt es?
Es gibt viele Arten von Schlafstörungen, die Fachleute teils unterschiedlich einteilen. Manche Schlafstörungen beeinträchtigen vor allem die Schlafqualität, andere eher den Schlafzeitpunkt oder die Schlafdauer. Die Symptome können sich überschneiden. Hinter den genannten Beschwerden können andere Ursachen stecken.
Folgende Liste stellt nur eine Auswahl von Schlafstörungen dar:
- Insomnie: An dieser häufigen Form von Schlaflosigkeit leiden vergleichsweise viele Menschen. Sie haben mindestens dreimal pro Woche Probleme, ein- oder durchzuschlafen. Sie liegen abends lange wach, bis sie endlich einschlafen. Oder sie wachen nachts häufig auf und schlafen nur schwer wieder ein. Oder sie erwachen morgens viel zu früh. Untertags fühlen sie sich erschöpft und unkonzentriert. Mehr zur häufigen Schlafstörung Insomnie lesen Sie hier.
- Schlafbezogene Atmungsstörungen, zum Beispiel Schlafapnoe: Betroffene haben immer wieder längere Atemaussetzer im Schlaf. Meist bemerken sie das selbst nicht. Oft schnarchen sie. Sie schlafen zwar ausreichend lange. Der Schlaf ist aber nicht erholsam. Deshalb fühlen sie sich tagsüber müde und erschöpft. Hier lesen Sie mehr zur Schlafapnoe.
- Schlafbezogene Bewegungsstörungen, wie unruhige Beine (Restless-Legs-Syndrom, RLS): Menschen mit dieser Krankheit spüren ein unangenehmes Kribbeln und einen Bewegungsdrang in den Beinen, sobald sie sich ins Bett legen. Deshalb können sie nur schwer einschlafen. Hier lesen Sie mehr zum Restless-Legs-Syndrom.
- Parasomnien: Zu dieser Gruppe von Schlafstörungen zählen zum Beispiel Schlafwandeln, Albträume, der Nachtschreck (Pavor nocturnus) oder die Schlaflähmung (Schlafparalyse).
- Hypersomnien, zum Beispiel Narkolepsie: Diese Schlafstörung wird in der Umgangssprache oft unpräzise „Schlafkrankheit“ genannt. Menschen mit Narkolepsie haben ein extremes Schlafbedürfnis am Tag. Häufig schlafen sie immer wieder ungewollt ein.
Therapie, Selbsthilfe, Hausmittel: Was kann man gegen Schlafstörungen tun?
- Selbsthilfe: Wer schlecht schläft, kann mit einfachen Mitteln selbst dazu beitragen, dass sein Schlaf wieder erholsamer wird. Hier finden Sie bewährte Tipps für einen guten Schlaf.
- Gezielte Therapie bei Krankheiten: Wer längere Zeit Schlafprobleme hat, oder sehr darunter leidet, sollte sich ärztlich untersuchen und beraten lassen. Manchmal ist eine Krankheit die Ursache – zum Beispiel Rheuma mit Gelenkschmerzen, die den Schlaf stören, oder eine Prostataerkrankung, die nachts zu Harndrang führt, oder eine Depression. Eine passende Therapie bessert oft gleichzeitig die Schlafprobleme.
- Verhaltenstherapie: Vor allem bei der häufigen Schlafstörung Insomnie hat sich die Verhaltenstherapie bewährt. Teil der Behandlung sind Entspannungsmethoden, schlaffördernde Tipps, die teils unter dem Begriff Schlafhygiene zusammengefasst werden. Außerdem erfahren Patientinnen oder Patienten Wissenswertes zum normalen Schlaf und zu möglichen Störfaktoren. Die Behandlung findet als Einzel- oder Gruppentherapie statt. Digitale Gesundheitsanwendungen (DiGA) kommen eventuell überbrückend infrage.
Medikamente: Mittel gegen Schlafstörungen
In der Apotheke gibt es verschiedene Schlafmittel und Schlaftabletten. Erhältlich sind auch pflanzliche Schlafmittel, zum Beispiel mit Wirkstoffen aus Baldrianwurzel. Ihr Nutzen ist wissenschaftlich allerdings nicht immer eindeutig belegt. Die Ärztin oder der Arzt kann bei Bedarf auch stärkere Schlafmittel verschreiben.
Fachleute empfehlen, sich immer erst ärztlich oder in der Apotheke beraten zu lassen, bevor man bei Schlafproblemen zu Medikamenten greift. In bestimmten Situationen können Schlafmittel unterstützend wirken. Als Einzellösung sind sie meistens nicht geeignet. Denn die Ursache der Schlafstörung beheben sie in der Regel nicht.
Auch nicht verschreibungspflichtige oder pflanzliche Arzneien können unerwünschte Nebenwirkungen haben oder problematische Wechselwirkungen mit anderen Medikamenten hervorrufen.
Bei manchen Präparaten tritt ein Gewöhnungseffekt ein. Oder es droht sogar eine Abhängigkeit. Medikamente gegen Schlafprobleme kommen deshalb meist nur sehr gezielt und oft nur zeitlich begrenzt zum Einsatz.
Mehr zum Thema Schlafmittel:
Hier finden Sie einen Überblick über wichtige Schlafmittel und ihre möglichen Vor- und Nachteile:
- Z-Substanzen, Antihistaminika, pflanzliche Mittel, Melatonin: Was bringen Schlafmittel?
- Schlafstörungen: Ist die Einnahme von Melatonin sinnvoll?
Hintergrund: Warum ist Schlaf wichtig?
Warum Menschen schlafen, wissen Forschende noch nicht genau. In der frühen Kindheit scheint das Gehirn im Schlaf vor allem Eindrücke des Tages zu verarbeiten, zu verknüpfen und zu organisieren. Im späteren Leben stehen beim Schlafen wohl Reparaturen und Regeneration im Vordergrund.
Was passiert bei Schlafmangel?
Auf Schlafentzug reagieren viele Menschen mit nachlassender Konzentration und verminderter geistiger Leistungsfähigkeit. Sie werden gereizter, haben bei schwerem Schlafmangel möglicherweise sogar Trugwahrnehmungen.
Es gibt Hinweise, dass sich anhaltender Schlafmangel ungünstig auf die Gesundheit auswirken kann. Er steht zum Beispiel in Verdacht, Bluthochdruck und Diabetes zu fördern.
Wer übermüdet ist, gefährdet sich und andere außerdem durch ein erhöhtes Unfallrisiko.
Wie viele Stunden Schlaf braucht man?
- Erwachsene brauchen meistens etwa sieben bis neun Stunden Schlaf pro Nacht, um tagsüber fit zu sein.
- Die nötige Schlafmenge ist allerdings individuell sehr verschieden. Manche Menschen kommen mit weniger Schlaf aus, manche brauchen mehr.
- Die genaue Zahl der Stunden ist also nicht so entscheidend. Wichtiger ist, dass man sich tagsüber erholt fühlt.
Welche Schlafphasen gibt es?
Unser Schlaf orientiert sich am Wechsel von Tag und Nacht. Wird es dunkel, produziert unser Körper mehr vom "Schlafhormon" Melatonin. Wir schalten sozusagen in den Schlafmodus. Körpertemperatur und Blutdruck sinken.
Im Schlaf durchlaufen wir verschiedene Phasen. Fachleute unterscheiden vor allem:
- REM-Schlaf: Hier bewegen sich die Augen unter den geschlossenen Lidern schnell hin und her, englisch „rapid eye movement“, abgekürzt REM. Träume sind besonders lebhaft. Erwachsene verbringen etwa 20 Prozent ihrer Schlafenszeit im REM-Schlaf.
- Non-REM-Schlaf: „Non“ steht für „nicht“. Es kommt also beim Non-REM-Schlaf nicht zu schnellen Augenbewegungen. Er gliedert sich weiter auf in drei Unterphasen: N1, N2 und N3. Die Phasen N1 und N2 werden oft als Leichtschlaf bezeichnet, N3 als Tiefschlaf.
Meistens gelangen Erwachsene vom Wachzustand, über den Leicht- und Tiefschlaf in den REM-Schlaf. Ein solcher Zyklus dauert insgesamt ungefähr eineinhalb bis zwei Stunden.
Pro Nacht durchlaufen wir etwa vier bis fünf solcher Zyklen.
Hier ein Beispiel, wie die Schlafphasen im Verlauf einer Nacht aufeinander folgen können:
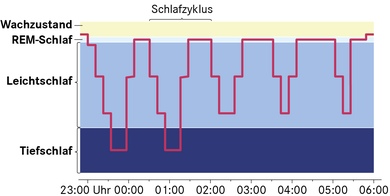
© W&B/Astrid Zacharias
Im Lauf der Nacht nimmt der Anteil der REM-Schlafphasen zu.
Der Anteil der Tiefschlafphase nimmt eher ab. Der meiste Tiefschlaf findet sich in der ersten Schlafhälfte.
Manche Schlafstörungen, wie eine Schlafapnoe, können den normalen Schlafrhythmus stören – also die Abfolge und Dauer der Schlafphasen verändern. Das fällt eventuell bei der Untersuchung im Schlaflabor auf.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten.
Quellen:
- Deutsche Gesellschaft für Schlafforschung und Schlafmedizin e.V. (DGSM): S3-Leitlinie Nicht erholsamer Schlaf/Schlafstörungen - Insomnie bei Erwachsenen. Leitlinie: 2016. https://register.awmf.org/... (Abgerufen am 10.08.2023)
- Ärztliches Zentrum für Qualität in der Medizin (ÄZQ): Patientenleitlinie "Insomnie: Schlaflose Nächte – Warum? Was hilft?". Im Auftrag von: Kassenärztliche Bundesvereinigung (KBV) und Bundesärztekammer (BÄK) : https://register.awmf.org/... (Abgerufen am 10.08.2023)
- Deutsche Gesellschaft für Schlafforschung und Schlafmedizin (DGSM): Ratgeber Schlafstörungen. https://www.dgsm.de/... (Abgerufen am 16.08.2023)
- Deutsche Gesellschaft für Neurologie e.V. (DGN): S2k-Leitlinie Insomnie bei neurologischen Erkrankungen. Leitlinie: 2002. https://register.awmf.org/... (Abgerufen am 10.08.2023)
- H Bonnet M H, PhD, Arand D L, PhD: Patient education: Insomnia (Beyond the Basics). Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com : https://www.uptodate.com/... (Abgerufen am 10.08.2023)
- Martin J L, PhD, Neubauer D N, MD: Patient education: Insomnia treatments (Beyond the Basics). Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com : https://www.uptodate.com/... (Abgerufen am 10.08.2023)
- Judd B G, MD, Sateia M J, MD: Classification of sleep disorders. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com : https://www.uptodate.com/... (Abgerufen am 10.08.2023)
- H Bonnet M H, PhD, Arand D L, PhD: Risk factors, comorbidities, and consequences of insomnia in adults. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com : https://www.uptodate.com/... (Abgerufen am 10.08.2023)
- H Bonnet M H, PhD, Arand D L, PhD: Evaluation and diagnosis of insomnia in adults. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com : https://www.uptodate.com/... (Abgerufen am 10.08.2023)
- Winkelman J W, MD, PhD: Overview of the treatment of insomnia in adults. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com : https://www.uptodate.com/... (Abgerufen am 10.08.2023)
- Kirsch D, MD, FAASM: Stages and architecture of normal sleep. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com : https://www.uptodate.com/... (Abgerufen am 10.08.2023)
- Cirelli C, MD, PhD: Insufficient sleep: Definition, epidemiology, and adverse outcomes. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com : https://www.uptodate.com/... (Abgerufen am 17.08.2023)
- Chaput J-P, Dutil C, Featherstone R et al.: Sleep duration and health in adults: an overview of systematic reviews.. 2020. Applied Physiology, Nutrition, and Metabolism. 45(10 (Suppl. 2)): S218-S231. : https://cdnsciencepub.com/... (Abgerufen am 23.08.2023)













