Parkinson-Krankheit

Ruhezittern der Hände ist eines von mehreren Hauptsymptomen bei Parkinson. Durch Bewegung nimmt das Zittern ab.
© Shutterstock / LightField Studio
Was ist Parkinson?
Parkinson zählt zu den häufigsten neurodegenerativen Erkrankungen. Neurodegenerativ bedeutet, dass es zu einem fortschreitenden Verlust von bestimmten Nervenzellen kommt.
Bei Parkinson werden vermehrt Nervenzellen zerstört, die Bewegungsreize vom Gehirn an die Muskeln weiterleiten. Das äußert sich vor allem durch Symptome wie verlangsamte Bewegung, Zittern in Ruhe und Muskelsteifigkeit.
Ist Parkinson heilbar?
Es gibt bisher keine Möglichkeiten, Parkinson zu heilen. Mithilfe von Medikamenten und nicht medikamentösen Behandlungen lässt sich die Erkrankung aber gut in den Griff bekommen. Die Therapien helfen zudem, die Selbstständigkeit und Lebensqualität so lange wie möglich aufrechtzuerhalten.
Wie häufig ist Parkinson?
In Deutschland leben circa 400.000 Menschen mit Parkinson. Die meisten sind zum Zeitpunkt der Diagnose über 60 Jahre alt. Männer erkranken etwa doppelt so häufig wie Frauen. Die Erkrankung betrifft zum Teil auch Menschen, die jünger sind.
Welche Symptome treten bei Parkinson auf?
Die ersten Anzeichen von Parkinson machen sich meist Jahre vor den typischen Bewegungs-Beschwerden (Hauptsymptomen) bemerkbar. Diese Frühsymptome werden oft nicht als Krankheitszeichen angesehen, sondern dem Altern zugeschrieben.
Neben den vier Hauptsymptomen gibt es eine Vielzahl möglicher Begleit-Symptome.
Hauptsymptome bei Parkinson
- Bewegungsarmut (Bradykinese): Menschen mit Parkinson bewegen sich langsamer und können Bewegungen schlechter steuern. Leichte Alltagsdinge wie ein Hemd zuknöpfen, eine Geldmünze aufnehmen, aus dem Stuhl aufstehen oder auf dem Computer tippen fallen ihnen schwer. Mit der Zeit werden ihre Schritte immer schneller und kürzer; der Gang schlurfend. Mitunter entsteht eine Bewegungsblockade: Der Körper „friert ein“ (Freezing).
- Zittern (Tremor) ist typischerweise in Ruhe stark ausgeprägt und bessert sich durch gezielte Bewegung. Der Ruhetremor tritt zuerst einseitig an den Händen auf, später beidseitig. Zudem können Lippen, Kiefer und Beine betroffen sein. Das Händezittern wird auch als „Pillendrehen“ bezeichnet, da der Daumen und die Finger aneinander reiben, als würden sie eine Kugel bewegen. Aufregung, Angst oder Stress können den Tremor verschlimmern.
- Muskelsteifigkeit (Rigor): Muskeln unterliegen einem Wechselspiel zwischen Anspannen und Entspannen. Bei Menschen mit Parkinson entspannen sich die Muskeln nicht mehr wie gewohnt und werden steif. Bemerkbar macht sich das zum Beispiel, indem die Arme beim Gehen nicht mehr mitschwingen oder durch eine gebückte Körperhaltung.
- Körperliche (posturale) Instabilität kommt meist im späteren Verlauf als Kennzeichen hinzu: Darunter versteht man eine Störung der aufrechten Körperhaltung durch fehlende Halte- und Stellreflexe. Dem Körper gelingt es nicht mehr gut, die Balance zu halten: Der Gang wird unsicher, plötzliche Bewegungen lassen sich nicht abfangen, die Gefahr für Stürze steigt. Damit erhöht sich auch das Risiko für körperliche Behinderungen.
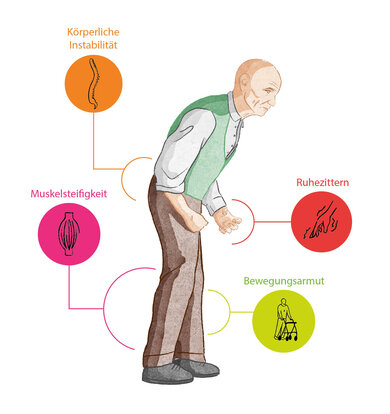
Ruhezittern der Hände, Bewegungsarmut und Muskelsteifigkeit sind Hauptsymptome bei Parkinson. Später kommt die körperliche Instabilität als viertes Kennzeichen hinzu.
© W&B/Christina Angele
Begleit-Symptome bei Parkinson
Weitere Beschwerden bei Parkinson können den ganzen Körper betreffen – beispielsweise die Haut, das Skelett, die Sinnesorgane und die Psyche. Ob und wie stark sie auftreten, ist von Person zu Person verschieden. Zudem können einige Beschwerden auch andere Ursachen haben.
Mögliche Begleit-Symptome sind unter anderem:
- reduzierte Mimik: das Gesicht wirkt wie eine Maske
- veränderte Handschrift: sie wird häufig zum Zeilenende hin kleiner
- gestörte Augen- und Augenlidbewegungen, vermindertes Blinzeln
- verschwommene Sicht, Probleme Kontraste wahrzunehmen
- Probleme mit dem Sprechen: die Stimme ist leise, die Sprache undeutlich
- Schluckstörung, unkontrollierter Speichelfluss
- gebückte Körperhaltung; der Rumpf ist im Stehen und Gehen nach vorn geneigt; mitunter auch zur Seite
- geistige (kognitive) Einschränkungen wie Konzentrationsschwäche
- Depression und Angststörungen
- Schlafprobleme; starke Müdigkeit und Erschöpfung (Fatigue)
- Probleme mit dem Kreislauf, der Verdauung und der Blasenentleerung
- Riechstörungen
- Missempfindungen oder Schmerzen im Nacken, Rücken oder in den Gliedmaßen
- Hautveränderungen: Bereiche des Gesichts sehen fettig oder ölig aus („Salbengesicht“)
Was sind die Ursachen von Parkinson?
Bei Parkinson sterben fortschreitend Nervenzellen (Neuronen) in der schwarzen Substanz (Substantia nigra) ab – einem Gehirnareal, das dazu dient, Bewegungen zu steuern.
Diese Nervenzellen produzieren den Botenstoff Dopamin, um Reizsignale vom Gehirn an die Muskeln weiterzuleiten. Durch ihren vermehrten Verlust kommt es zu einem Dopamin-Mangel, der unter anderem zu verlangsamter Bewegung, Zittern und Muskelsteifigkeit führt.
Warum genau die Nervenzellen absterben, ist bislang nicht vollständig erforscht. Man weiß jedoch, dass Alter, andere Erkrankungen, Genetik und Umwelteinflüsse eine Rolle spielen.
Wie wird Parkinson diagnostiziert?
Bei Parkinson ist ein Facharzt oder eine Fachärztin für Neurologie die beste Anlaufstelle.
Charakteristisch für die Erkrankung sind Symptome wie Bewegungsarmut, Muskelsteifigkeit, Ruhezittern und körperliche Instabilität. Diese Beschwerden gründlich zu untersuchen, ist wesentlich für die Diagnosestellung.
Eine Untersuchung mit bildgebenden Verfahren erlaubt es, andere Erkrankungen mit ähnlichen Symptomen auszuschließen. Mitunter kommt zusätzlich ein Gentest infrage.
Des Weiteren können Ärztinnen und Ärzte einen L-Dopa-Test durchführen, um die Diagnose zu sichern. L-Dopa ist ein gängiges Parkinson-Medikament. Nimmt man es testweise ein und verbessern sich dadurch die Beschwerden deutlich, bestätigt das den Verdacht.
Körperliche Untersuchung
Hierbei prüft die Ärztin oder der Arzt vor allem das Gangverhalten und die Beweglichkeit:
- Das Maß der Bewegungsarmut lässt sich ermitteln, indem man zum Beispiel schaut, wie schnell, häufig und in welchem Rhythmus die betreffende Person mit den Fingern klopft oder die Hand nach innen und außen dreht. Aufschluss gibt auch die Art, wie die Arme beim Gehen mitschwingen.
- Wie steif die Muskeln sind, kann man durch passive Bewegung der Gliedmaßen herausfinden. Dafür lässt man die betreffende Person zum Beispiel Bewegungen mit der gegenüberliegenden Gliedmaße ausführen wie das Öffnen und Schließen einer Faust oder das Werfen eines Balls.
- Das Zittern lässt sich beurteilen, indem die Patientin oder der Patient die Hände ruhig in den Schoss legt. Ablenkung wie Bewegungen mit der gegenüberliegenden Gliedmaße oder Kopfrechnen bringt ein mildes Zittern häufig zum Vorschein. Manchmal lässt sich ein Ruhetremor auch nur durch die Beobachtung der Hände beim Gehen prüfen.
- Wie instabil der Körper ist, lässt sich mithilfe eines „Zug-Tests“ prüfen. Dabei zieht der Arzt oder die Ärztin die jeweilige Person kräftig an den Schultern nach hinten. Dabei wird beobachtet, wie viele Schritte die Person benötigt, um die Balance zu halten oder ob sie dazu neigt, zu stürzen.
Bildgebende Diagnostik
Um andere Erkrankungen auszuschließen, die sich ähnlich äußern wie Parkinson, nutzen Ärztinnen und Ärzte die kraniale Magnetresonanztomografie (cMRT). Damit „durchleuchtet“ man Schritt für Schritt das Gehirn und erstellt Bilder der jeweiligen Gehirnschicht.
Unter bestimmten Umständen kann die Ärztin oder der Arzt den Einsatz weiterer Verfahren erwägen, zum Beispiel eine Ultraschall-Untersuchung von Nervenzellgewebe oder bestimmte nuklearmedizinische Untersuchungen wie Positronen-Emissions-Tomografie (PET ) oder SPECT.
Genetische Untersuchung
Parkinson kann vererbt sein. Kommt die Erkrankung in der Familie gehäuft vor oder erkrankt die Person recht früh im Leben, liegt der Verdacht sehr nahe.
Ärztinnen und Ärzte können auf Wunsch einen Gen-Test anbieten, wenn:
- entweder zwei Verwandte ersten Grades oder ein Verwandter ersten und ein Verwandter zweiten Grades an Parkinson erkrankt sind
- sich die typischen Parkinson-Symptome vor dem 50. Lebensjahr zeigen
Lässt sich Parkinson frühzeitig erkennen?
Forscherinnen und Forscher arbeiten daran, Tests zu entwickeln, mit denen man Parkinson noch vor dem Auftreten von Symptomen erkennen kann. Bisher gibt es aber keinen Test, der sich für den routinemäßigen Einsatz eignet.
Daher bleibt es vorerst wichtig, frühe Parkinson-Symptome zu kennen und wahrzunehmen. Oft treten diese schon viele Jahre vor den typischen Bewegungs-Symptomen auf.
Was sind die ersten Anzeichen von Parkinson?
Als die wichtigsten Frühsymptome gelten:
- REM-Schlaf-Verhaltensstörung: Statt zu erschlaffen, spannt sich die Muskulatur während des Traumschlafs (REM-Phase) an. Dadurch kommt es zu unwillkürlichen Bewegungen wie Treten oder Schlagen. Auch nächtliches Sprechen, Schreien oder Lachen sind typisch.
- Verstopfung
- gestörter Geruchssinn
Weitere Beschwerden, die früh auf Parkinson hindeuten können, sind:
- vermehrter Harndrang
- Störungen der Sexualfunktion wie verminderte sexuelle Lust, Probleme mit der Erektion oder dem Samenerguss, Schmerzen beim Geschlechtsverkehr
- Depressivität und Ängstlichkeit
- gestörtes Farbensehen
- kognitive (geistige) Beeinträchtigungen
Welche Behandlungsmöglichkeiten gibt es bei Parkinson?
Die Therapie bei Parkinson setzt sich zusammen aus einer Behandlung mit Medikamenten und nicht medikamentösen Maßnahmen wie Bewegungstherapie.
Die Erkrankung lässt sich durch einen individuell angepassten Behandlungsplan oft über Jahre gut kontrollieren. Heilbar ist sie bislang nicht.
Behandlungsziele
Ziel der Parkinson-Therapie ist es:
- die Parkinson-Beschwerden bestmöglich zu lindern
- die Lebensqualität und Selbstständigkeit im Alltag sowie in Beruf und Familie so lange wie möglich aufrechtzuerhalten
- bestehende Begleit-Erkrankungen angemessen zu behandeln
- Komplikationen und Folge-Erkrankungen zu vermeiden
- eine Pflegebedürftigkeit so gut es geht zu verhindern
Medikamentöse Behandlung
In der Behandlung von Parkinson kommen verschiedene Medikamente zum Einsatz. Zu den häufig eingesetzten Wirkstoffen zählen Levodopa (L-Dopa), nicht ergoline Dopamin-Agonisten (Non-Ergot-Dopamin-Agonisten) und Monoaminoxidase-Inhibitoren (MAO-B-Hemmer).
Die Parkinson-Medikamente dienen dazu, die Botenstoffe im Gehirn ins Gleichgewicht zu bringen und so die Bewegung zu verbessern. Das lässt sich erreichen, indem man:
- den Mangel am Botenstoff Dopamin ausgleicht oder
- die Wirkung des vorhandenen Dopamins verstärkt
Zunächst verschreiben Ärztinnen und Ärzte ein einzelnes Medikament. Genügt solch eine Monotherapie nicht, um die Symptome ausreichend zu lindern oder lässt sich die Dosis aufgrund von Nebenwirkungen nicht weiter erhöhen, kommt eine Kombinationstherapie mit anderen Wirkstoffen infrage.
Um eine gleichmäßige Wirkung der Medikamente zu erzielen, ist der Einsatz eines Pumpensystems möglich. Dieses gibt den Wirkstoff in den Dünndarm ab, von wo er direkt in das Blut aufgenommen wird.
Nicht medikamentöse Behandlungen
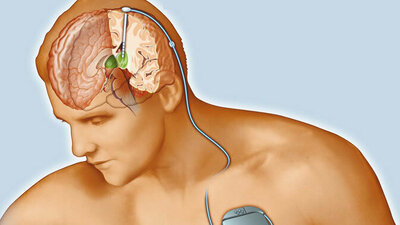
- Tiefe Hirnstimulation (THS): Sie kommt infrage, wenn Medikamente gar nicht mehr helfen. Hierfür setzt man bei einem Eingriff am Gehirn dauerhaft kleine Elektroden ein. Diese geben elektrische Impulse an Nervenzellen ab, die bestimmte Bewegungen steuern. Vorab sind Nutzen und Risiken eines solchen Hirnschrittmachers zusammen mit der Ärztin oder dem Arzt abzuwägen.
- Pallidotomie: Bei diesem Eingriff wird die Hirnregion zerstört, die die Bewegungen kontrolliert. Ärzte und Ärztinnen können ihn als Alternative zu Medikamenten erwägen, wenn die THS nicht möglich ist.
- Bewegungstherapie: Physiotherapie, Kraftübungen und sportliches Training tragen dazu bei, die Beweglichkeit, die Balance und den Gang zu verbessern. Als Sportarten geeignet sind zum Beispiel Tai-Chi, Tanz, Radfahren, Schwimmen und Nordic Walking. Wichtig ist, das Training so auszuwählen und auszurichten, dass es zu den persönlichen Bedürfnissen passt.
- Ergotherapie unterstützt dabei, möglichst lange selbstständig den Alltag bewältigen und dem Beruf nachgehen zu können. Zudem lassen sich durch gezielte Übungen die geistigen (kognitiven) Fähigkeiten verbessern. Bei Bedarf kann man in der Ergotherapie den richtigen Umgang mit Hilfsmitteln trainieren.
- Logopädische Maßnahmen: Sie helfen, ein beeinträchtigtes Sprech- und Schluckvermögen zu verbessern. Die Kommunikation über Gesten und Mimik lässt sich ebenfalls fördern.
- Psychotherapeutische Betreuung: Wenn die Erkrankung emotional stark belastet, kann eine Psychotherapie sinnvoll sein. Sie zeigt etwa Wege auf, wie man lernt, besser mit der Erkrankung umzugehen. Davon profitieren Menschen mit Parkinson und deren Angehörige gleichermaßen.
Was hilft Menschen mit Parkinson im Alltag?
Parkinson ist eine Erkrankung, die für immer bleibt. Um bestmöglich mit der Erkrankung zu leben, ist eine enge ärztliche Betreuung und der Austausch mit anderen Menschen wichtig.
Neben Gesprächen mit Menschen, die einem nahestehen, hilft es, mit Menschen zu reden, die in einer ähnlichen Situation stecken. Eine gute Anlaufstelle dafür sind Selbsthilfegruppen.
Kommt man mit bestimmten Dingen allein nicht zurecht, sollte man sich nicht scheuen, andere Menschen um Hilfe zu bitten.
Selbstständigkeit durch Hilfsmittel
Es gibt verschiedene Hilfsmittel, die es ermöglichen, den Alltag selbstständig zu bestreiten. Dazu zählen etwa:
- Gehhilfen: Ein Rollator ermöglicht es, sicherer zu gehen und sich dabei abzustützen. Ein Anti-Freezing-Stock unterstützt bei Bewegungsblockaden.
- Anziehhilfen: Mit Reißverschluss-Verlängerungen und Knöpfhilfen lässt sich Kleidung einfacher anziehen.
- Kommunikationshilfen: Spezielle Kugelschreiber oder eine Tremor-Maus unterstützen beim Schreiben oder Arbeiten am Computer.
- Spezielles Geschirr: Trinkhalme und robustes Besteck wie ein „Tremor-Löffel“ entlasten beim Essen.
- Anti-Sturz-Hilfen: Handläufe, Haltegriffe und rutschfeste Fußböden im häuslichen Umfeld helfen, Stürze zu vermeiden.
- Möbel fürs Bad: Eine erhöhte Toilette und Sitzmöbel wie ein Duschhocker unterstützen bei der Körperpflege.
- Nacht- und Bettwäsche aus Satin: Das glatte Material erleichtert das Umdrehen im Bett.
Was sollte ich zu Parkinson und Pflegebedürftigkeit wissen?
Parkinson schreitet in der Regel langsam voran und ermöglicht lange Zeit ein selbstständiges Leben. Im fortgeschrittenen Stadium der Erkrankung sind allerdings viele Menschen auf Hilfe anderer Personen angewiesen: Sie werden zu unterschiedlichem Grad pflegebedürftig.
Maßnahmen zur Vorsorge
Es ist ratsam, sich frühzeitig Gedanken darüber zu machen, wie man sich die Pflege – sollte sie notwendig werden – vorstellt, welche Betreuungsmöglichkeiten es gibt, was häusliche Pflege bedeutet und welche Pflegeleistungen man in Anspruch nehmen kann.
Es ist zudem sinnvoll, eine Vorsorgevollmacht oder Betreuungsverfügung zu erstellen. Damit lässt sich festlegen, wer die Versorgung übernehmen und Entscheidungen treffen soll, wenn man selbst nicht mehr dazu in der Lage ist.
Wichtiger Hinweis
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten.
Quellen:
- Chou KL: Clinical manifestation of Parkinson disease. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc: https://www.uptodate.com/... (Abgerufen am 20.12.2023)
- Chou KL: Diagnosis and differential diagnosis of Parkinson disease. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc: https://www.uptodate.com/... (Abgerufen am 20.12.2023)
- Deutsche Hirnstiftung e. V.: Parkinson. https://hirnstiftung.org/... (Abgerufen am 20.12.2023)
- Fleisher J: Nonpharmacologic management of Parkinson disease. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc: https://www.uptodate.com/... (Abgerufen am 20.12.2023)
- S2k-Leitlinie der Deutschen Gesellschaft für Neurologie e. V. (DGN): Parkinson-Krankheit. Leitlinie: 2023. https://register.awmf.org/... (Abgerufen am 08.01.2024)
- Spindler MA: Initial pharmacologic treatment of Parkinson disease. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc: https://www.uptodate.com/... (Abgerufen am 08.01.2024)