Nasenbluten (Epistaxis): Selbsthilfe, Ursachen, Therapie
Nasenbluten: Meist harmlos, selten schwerwiegend
Trockene Nasenschleimhäute, ein bohrender Fingernagel, heftiges Schnäuzen oder Niesen, ein Stoß beim Herumtoben mit den Kindern – oft genügen schon solche Kleinigkeiten, um sich sozusagen eine blutige Nase zu holen, Schreck und Panik inbegriffen. Dabei ist Nasenbluten häufig harmlos.
Meistens liegt die Blutungsquelle vorne in der Nasenscheidewand. Hier ist die Schleimhaut besonders gut durchblutet, aber auch dünn und verletzlich.
Normalerweise hört der Spuk nach ein paar Minuten wieder auf. Bei Verletzungen oder speziellen Krankheitsursachen können Blutungen – häufiger stammen sie dann aus dem hinteren Nasengewölbe – jedoch wiederholt oder ernsthaft Probleme bereiten, manchmal auch lebensbedrohlich sein.
Beruhigen Sie Ihr Kind: Nasenbluten ist meistens harmlos und vergeht wieder
© Thinkstock/Stockbyte
So helfen Sie Ihrem Kind bei Nasenbluten
• In Panik verfällt nicht nur der eine oder andere Erwachsene, der Blut sieht. Besonders Kinder geraten leicht außer sich, wenn sie zum ersten Mal mit Nasenbluten zu tun haben. Bleiben Sie ruhig, dann beruhigt sich auch Ihr Kind. Nehmen Sie es in den Arm, trösten Sie es liebevoll und erklären sie ihm, warum sie ihm für etwa fünf Minuten die Nasenlöcher zusammendrücken müssen.
• Bei Kindern entsteht Nasenbluten fast immer vorne in der Nase. Meist kommt es nach fünf Minuten (oder insgesamt zehn Minuten, das heißt nochmals fünf Minuten Zusammendrücken der Nasenflügel) zum Stillstand.
• Beim Sitzen darf das Kind sich nach vorne abstützen. Vor allem ist wichtig, dass es den Kopf nach vorne beugt und das Blut ausspuckt. Versuchen Sie, das Kind dabei etwas abzulenken, erzählen Sie ihm eine kleine Geschichte.
• Nach Abklingen des Nasenblutens sollte das Kind nicht gleich herumtoben, Bettruhe ist aber auch nicht erforderlich.
Wann zum Arzt bei Nasenbluten?
Ist die Blutung nach etwa einer halben Stunde zum Stillstand gekommen und der Betroffene auch nach weiterer Beobachtung kreislaufstabil, wird der Notarzt zunächst keine besondere Behandlung veranlassen. Unterdessen hat er Angaben zur Krankengeschichte aufgenommen.
So kann zum Beispiel der Hinweis des Patienten, dass bei ihm schon kleinste Verletzungen relativ lange bluten, auf eine vermehrte Blutungsneigung hinweisen. Deshalb wird auch besprochen, ob der Betroffene ein "blutverdünnendes" Medikament einnimmt.
In beiden Fällen wird der Notarzt den Patienten zur weiteren Abklärung an den Hausarzt verweisen, um weitere Untersuchungen zu veranlassen oder die derzeitige Medikamentenbehandlung zu überprüfen.
Tritt erneut eine Blutung auf, ist umgehend eine Untersuchung bei einem HNO-Arzt notwendig, bei stärkerem Ausmaß auch in einer HNO-Fachklinik. Mehr dazu nachfolgend.
Hinweis: Es geht in diesem Beitrag schwerpunktmäßig um Nasenbluten bei Erwachsenen.
Nasenbluten: Diagnose und Therapie beim HNO-Arzt
Schnelle Blutstillung ist bei jeder Blutung wichtig – nicht zuletzt, weil sich gerade auch im Wiederholungsfall die meist sehr verunsicherten oder aufgeregten Betroffenen danach alsbald wieder beruhigen. Einem eventuell erhöhten Blutdruck kommt das ebenfalls zugute.
HNO-Ärzte wiederholen bei erneuter Blutung zunächst den Nasenflügeldruck (siehe oben, Abschnitt "Wenn die Nase blutet: Was Sie selbst tun können"). Zudem setzen sie meist ein Nasenspray ein, das die Gefäße in der Nasenschleimhaut zusammenzieht, die Blutstillung unterstützt und abschwellend wirkt.
Bei erfolgreicher Blutstillung verodnet der HNO-Arzt eine geeignete (antiseptische) Wundsalbe zur Pflege der Nasenschleimhaut und bestellt den Patienten zur Kontrolle ein.
Die Stelle, aus der es erkennbar geblutet hat (siehe nächster Abschnitt: "Blutungsquelle orten"), kann der HNO-Arzt elektrisch (Elektrokoagulation) oder chemisch mit Silbernitrat veröden. Nach diesem auch Kauterisation genannten Verfahren legt er bei Bedarf noch eine blutstillende Wundauflage (Gaze) ein.
Blutungsquelle orten: Blick in die Nase (Nasenspiegelung, Rhinoskopie)
Zur Untersuchung der Nase weitet er beim sitzenden Patienten zunächst mit einem Spreizinstrument (Nasenspekulum) vorsichtig das Nasenloch und leuchtet mit einer Lichtquelle (Kopfleuchte) die Nasenhöhle aus. Die Sicht noch behinderndes Blut oder andere Sekrete kann er vorsichtig absaugen.
Ins Blickfeld rücken bei dieser vorderen Rhinoskopie die untere Scheidewand – die dünne, gleichwohl tragende Trennwand zwischen den beiden Nasenhöhlen –, und die Nasenhöhle mit den vorderen Nasengängen. Die Scheidewand besteht teilweise aus Knorpel und ist vorne mit gefäßreicher Schleimhaut, einer Art Schwellkörpergewebe, überzogen (sogenannter Locus Kiesselbach(ii)). Hier liegt sehr häufig die Blutungsquelle.
Tiefere Einblicke in die Nase: Hintere Rhinoskopie, Endoskopie
Mittels Mundspatel, Nasenrachenspiegel und Lichtquelle untersucht der HNO-Arzt bei Bedarf auch den Nasenrachenraum (hinteren Rhinoskopie). Dabei atmet der Patient durch die Nase. Es zeigen sich Details wie die hinteren Nasengänge mit ihren Öffnungen zum Rachenraum hin, die Mündungen der inneren Gehörgänge (diese heißen auch Tuben) und bei Kindern auch die häufig vergrößerte Rachenmandel (Adenoide).
Hinzu kommt gegebenenfalls eine Nasen-Endoskopie. Nasenendoskope sind dünne, starre oder schlauchförmige optische Geräte mit Lichtquelle und Linsensystem (Okular) beziehungsweise digitaler Videokamera. Sie werden in die Nase eingeführt. Vorher betäubt der Arzt die Nasenschleimhaut örtlich.
Die flexiblen Geräte ermöglichen neben Untersuchungen der Nase, dabei insbesondere der Zugänge zu den Nasennebenhöhlen, auch eine Diagnostik des Kehlkopfs (Rhino-Laryngoskopie). Unter anderem geht es dabei um Stimmbandprüfungen.
Bei starkem Nasenbluten und Vorliegen einer Geschwulst, etwa eines Polypen, in der Nase oder Nasennebenhöhle kann die Nasenendoskopie auch zur Therapie dienen (siehe unten). Der Patient erhält bei bestimmten Untersuchungen ein Beruhigungsmittel oder sogar eine Vollnarkose.
Nasenbluten: Tamponade oder Eingriff?
Blutungen aus größeren Gefäßen der Nase passieren seltener. In das hintere Nasengewölbe treten zwei Schlagadern ein, deren Äste vorne das feine Gefäßgeflecht des Locus Kiesselbach bilden und versorgen. Bei sehr starkem, anhaltenden Nasenbluten kann der Ausgangspunkt manchmal eins dieser Gefäße weiter hinten sein (siehe auch nächster Abschnitt).
Stärkeres Nasenbluten muss meist in einer HNO-Fachklinik behandelt werden. Der aufnehmende Arzt überprüft unverzüglich den Gesundheitszustand des Patienten, vor allem lebenswichtige Funktionen wie Atmung, Kreislauf (Blutdruck, Puls) und Bewusstein. Denn der Blutverlust kann Betroffenen sehr zusetzen.
Bei Kreislaufschwäche erhält der Patient Infusionen über die Blutbahn, wofür gegebenenfalls auch schon der Notarzt oder einweisende HNO-Arzt gesorgt hat. Einen sehr hohen Blutdruck (über 180/120 mmHg) senkt der Arzt eventuell vorsichtig mit einem geeigneten Medikament. Diese Maßnahme bewerten HNO-Ärzte bei Nasenbluten derzeit allerdings uneinheitlich.
Entscheidend ist natürlich die Behandlung des Nasenblutens selbst. Lässt sich eine Blutung mit den zuvor genannten Maßnahmen nicht unterbinden oder die Blutungsquelle nicht erkennen – sie könnte dann eventuell im hinteren Nasengewölbe sein – kann eine Tamponade helfen. Das Wirkprinzip ist Blutstillung durch anhaltenden Druck auf die Gefäße.
Es gibt verschiedene Modelle, zum Beispiel Fingerlings- oder Salbenstreifentamponaden, und unterschiedliche Möglichkeiten der Positionierung. Die Tamponade wird nach ein bis zwei Tagen wieder entfernt, um Druckschäden möglichst zu vermeiden.
Hat der Arzt zusätzlich einen Nasen-Rachenballon eingelegt, wird dieser nach einem Tag zumindest teilweise "entblockt", das heißt der Druck vermindert. Kommt es nach Entfernen der Tamponade (Detamponade) erneut zu einer Blutung, ist ein Eingriff meist unvermeidlich.
Spezielle Behandlungsmaßnahmen in der Klinik
Wurde als Ursache anhaltenden Nasenblutens eine blutende Schlagader wie zum Beispiel die Keilbein-Gaumenarterie festgestellt, lässt diese sich endoskopisch über die Nase beziehungsweise von dort aus über die Kieferhöhle mit einem Clip oder Strom (Elektrokoagulation) verschließen. Das häufiger von chirurgisch tätigen HNO-Ärzten angewandte Vorgehen heißt endoskopische Ligatur.
Auch bestimmte Kathetereingriffe von außen, über die Haut, wie eine sogenannte Embolisation sind möglich. Dabei wird eine Substanz in das Gefäß gespritzt und verschließt es. Diese Maßnahme führen (Neuro-)Radiologen durch. Ein größeres blutendes Gefäß muss notfallmäßig chirurgisch abgebunden werden.
Um die Blutungsursache endgültig zu beheben, kann zum Beispiel ein Loch in der Nasenscheidewand (siehe weiter unten, unter "Nasenbluten: Ursachen in der Nase und den Nasennebenhöhlen") operativ verschlossen werden.
Weiterführende Untersuchungen
Muss eine mutmaßlich andere Blutungsursache, beispielsweise eine Geschwulst im Bereich der Nase, genauer abgeklärt werden, führt der HNO-Arzt weitere Untersuchungen durch. Bei Bedarf prüft er, ob die Nase gut luftdurchgängig ist, und untersucht den Gehörgang, das Trommelfell und das Gehör. Auch schließt er meist ein bildgebendes Verfahren wie Ultraschall (Sonografie) an.
Je nach Befund veranlasst er außerdem eine Computertomografie (CT) oder Magnetresonanztomografie (Kernspintomografie, MRT).
Eventuell überprüft er das Riechvermögen des Patienten (Olfaktometrie mit Riechstiften).
Mitunter entnimmt er Abstriche zur Untersuchung auf Erreger (mikrobiologische Tests) und Gewebeproben zur feingeweblichen Untersuchung.
Eine Allergiediagnostik führen entsprechend spezialisierte HNO-Ärzte, Hautärzte (Dermatologen), Kinderärzte (Pädiater) oder Lungenfachärzte (Pneumologen) durch.
Erklärvideo: Wie wendet man ein Nasenspray richtig an?
Blutungsursache außerhalb der Nase?
Falls der HNO-Arzt keine Ursache gefunden hat oder eine Blutungsursache außerhalb von Nase und Nasen-Rachenraum wahrscheinlich ist, sind andere Fachärzte zuständig.
Häufig geht es dann um Krankheiten aus der inneren Medizin. Um ihnen auf die Spur zu kommen, veranlassen Fachärzte für Innere Medizin (Internisten) Bluttests und andere Untersuchungen.
Störungen der Blutgerinnung behandeln Spezialisten (Hämostaseologen) in den entsprechenden Zentren an Medizinischen Universitätskliniken oder Kinderkliniken. Mit Erkrankungen des Blutes befassen sich Fachärzte namens Hämatologen/Onkologen.
Kopf- und Gesichtsverletzungen behandeln Mund-, Kiefer- und Gesichtschirurgen, Unfall- oder Neurochirurgen. Je nach Befund können auch Augenärzte beteiligt sein.
Tritt Nasenbluten wiederholt, aber ohne Anhaltspunkte für eine krankhafte Störung auf, sprechen Ärzte nach genauer Überprüfung von habituellem, also gewohnheitsmäßigem Nasenbluten.
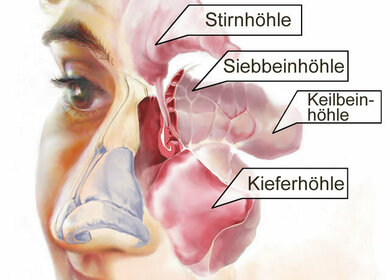
Die Nase und ihre Nebenhöhlen (schematisch)
© W&B/ Jörg Kühn
Nasenbluten: Ursachen in der Nase und den Nasennebenhöhlen
Nasenbluten ist häufig harmlos und tritt ohne ersichtlichen Grund auf. Aber: Plötzliche Druckänderungen in der Nase können die empfindlichen Äderchen im vorderen Nasenraum leicht zum Platzen bringen und so einen kleinen Blutschwall auslösen. Wer sich gerne heftig trompetend die Nase schnäuzt, läuft somit Gefahr, "Rot zu sehen". Ähnlich verhält es sich bei Manipulationen mit bohrenden Fingerspitzen.
Vieles, was der Nasenschleimhaut zusetzt, begünstigt Nasenbluten aus dem vorderen Nasengewölbe. Stichworte hier: Trockene Schleimhäute, Entzündungen, Infektionen.
Die wichtigsten Ursachen im Überblick:
• Chronischer Schnupfen/chronisch verstopfte Nase durch abschwellende Schnupfenmittel (Tropfen, Sprays): Keine Frage: Bei akut verstopfter Nase, etwa durch eine Erkältung oder Grippe, erleichtern abschwellende Schnupfenmittel schlagartig das Atmen. Sobald jedoch der gefäßverengende und damit abschwellende Effekt nachlässt, füllen sich die Blutgefäße der Schleimhaut wieder stärker mit Blut, die Schwellung und mit ihr das unangenehme Gefühl der verstopften Nase kehrt zurück.
Bei anhaltendem Schnupfen greifen Betroffene gerne häufiger zum Spray oder Tropffläschchen und geraten womöglich in einen Teufelskreis der Gewöhnung. Schon nach einwöchiger Anwendung kann die Schleimhaut austrocknen und beginnt, sich feingeweblich zu verändern.
Das verstärkt womöglich den Hang zum Schnupfenmittel. Damit steigt das Risiko, dass die Nase dauerhaft Schaden nimmt (sogenannte Rhinitis medicamentosa). Gelegentlich kann es in der Folge zu Nasenbluten kommen, spontan oder etwa beim unwillkürlichen Reiben der Nasenschleimhaut mit dem Finger, wenn sie juckt, brennt oder spannt.
Diagnose und Therapie: Chronischer Schnupfen kann verschiedene Ursachen haben. Eine anhaltend laufende oder verstopfte Nase ist durchaus ein Grund, zum HNO-Arzt zu gehen. Er stellt die Diagnose unter anderem anhand einer Rhinoskopie (siehe oben).
Eventuell empfiehlt er vorübergehend Spülungen mit Kochsalz- oder Meersalzlösungen (Nasendusche, nicht täglich anwenden, bei Schluckstörungen keinesfalls!), Inhalationen mit Salzlösungen und Pflege mit einer geeigneten Nasensalbe.
! Achtung: Tritt nach einer Nasenspülung Nasenbluten auf, unbedingt Rücksprache mit dem Arzt nehmen. Nochmals: Abschwellende Nasentropfen höchstens eine Woche anwenden.
Was man selbst vorbeugend oder gegen die Beschwerden bei einer trockenen Nase tun kann, steht im Abschnitt "Nasenbluten: Vorbeugung, praktische Tipps" weiter unten in diesem Beitrag).
• Heuschnupfen/Allergischer Schnupfen: Leichte Heuschnupfenbeschwerden mit Fließschnupfen und Niesreiz reagieren meist gut auf örtlich anwendbare antiallergische Mittel, die man der Nase daher nicht vorenthalten sollte. Das sind Arzneistoffe wie Cromoglicinsäure (ein sogenannter Mastzellenstabilisator), Antihistaminika oder Kortison als Nasensprays.
Zu den möglichen unerwünschten Effekten gehören mitunter Reizungen der Nase und Nasenbluten. Dabei können auch Konservierungsstoffe eine Rolle spielen. Lassen Sie das vom behandelnden Arzt abklären.
Spezielle Risiken durch Langzeitanwendung kortisonhaltiger Nasensprays wie zum Beispiel eine Störung der Nebennieren oder Erhöhung des Augeninnendrucks gelten als gering, sind aber nicht völlig auszuschließen. Ab 65 Jahren sollte man den Augendruck alle zwei Jahre vom Augenarzt kontrollieren lassen, manchmal auch schon früher (Früherkennung des grünen Stars (Glaukom)).
! Dagegen ist das Risiko für Nasenbluten unter längerer Anwendung kortisonhaltiger Nasensprays erhöht. Lassen Sie sich von ihrem HNO-Arzt beraten.
Langfristige Linderung verspricht bei Heuschnupfen oder Hausstaubmilbenallergie eine Hyposensibilisierungsbehandlung. Nachhaltige Therapie ist wichtig, um Komplikationen wie Asthma zu vermeiden.
Mehr Wissenswertes zu den verschiedenen Arten von Schnupfen in den Ratgebern "Schnupfen" sowie "Heuschnupfen – allergischer Schnupfen".
• Knöcherne Sporne und Leisten der Nasenscheidewand: Leichte Unebenheiten und Verkrümmungen der Nasenscheidewand sind normal und bereiten meist keine Probleme. In die Nasenhöhle ragende Sporne oder Knochenleisten dagegen können die empfindliche Schleimhaut der anliegenden Nasenmuschel verletzen, sodass sie blutet.
Diagnose: Äußerlich sichtbare Verformungen der Nase sind nicht selten mit inneren Abweichungen verbunden. Der HNO-Arzt registriert also bereits die Form der Nase genau. Besonderheiten im Naseninneren wie Knochensporne oder -leisten auf der Scheidewand und durch sie verursachte Blutungen stellt er fest, indem er die Nasenhöhle mittels Rhinoskop und Endoskop ausleuchtet.
Therapie: Operative Begradigung (sogenannte Septorhinoplastik).
• Loch in der Nasenscheidewand: Prädestiniert dafür ist der knorpelige Anteil der Scheidewand mitsamt der Schleimhaut, die den Knorpel bedeckt. Es gibt jede Menge Risikofaktoren oder Ursachen für die sogenannte Septumperforation. Dazu gehören vorangegangene Nasenoperationen, speziell der Scheidewand, und wiederholte Verödungsmaßnahmen bei Nasenbluten ebenso wie Vereiterung des Knorpels nach einem Bluterguss, einer Verletzung oder ein Tumorleiden.
Eine ständig zu trockene oder bereits geschädigte Nasenschleimhaut, zum Beispiel bei unsachgemäßer Anwendung von abschwellenden Schnupfenmitteln, spielt auch eine Rolle.
Auslösend sind zudem bestimmte chronische Immunkrankheiten der Gefäße wie Granulomatose mit Polyangiitis (siehe weiter unten, "Innere Erkrankungen, Medikamente, Abschnitt Gefäßerkrankungen"), Verätzung durch Chemikalien und Gebrauch von Kokain.
Symptome: Beschwerden müssen nicht sein, manchmal ist das Loch nur ein Zufallsbefund. Aber es sind auch verschiedene Probleme möglich. Kommt es beispielsweise zu häufigem Nasenbluten, behinderter Nasenatmung, ständiger Krustenbildung und seltsamen Atemgeräuschen, so fühlen Betroffene sich nachvollziehbar beeinträchtigt.
Therapie: Je nach Lage und Größe können solche Defekte zunächst belassen und eventuelle Beschwerden mit befeuchtenden Maßnahmen wie Spülungen und Salben angegangen werden. Zugleich gilt es, regelmäßig zu beobachten, ob sich ein Loch in der Nasenscheidewand tendenziell vergrößert. Dann wird der HNO-Arzt rechtzeitig einen operativen Verschluss planen.
Diesen wird der HNO-Arzt auch erwägen, wenn die bisherigen Maßnahmen nicht helfen und keine anderen Ursachen vorliegen, die vorrangig zu behandeln sind. Allerdings gilt der Septumverschluss, für den eine Vielzahl an Verfahren entwickelt wurden, als technisch anspruchsvoll und aufwändig. Es werden nicht immer die vollständige Abdichtung erreicht, und das Risiko, dass der Defekt und damit das Beschwerdebild wieder auftritt, ist nicht gering.
• Tumoren der Nase und Nasennebenhöhlen: Gut- und bösartige Geschwülste (Tumoren) der Nasenhöhle oder Nasennebenhöhle gehören zu den eher seltenen Geschwulsterkrankungen. Gelegentlich sind sie der Grund für wiederholtes Nasenbluten.
Vorab: Absolut gutartig sind die häufig bei Kindern vorkommenden Adenoide. Darunter versteht man eine Vergrößerung der Rachenmandel, fälschlicherweise Polypen genannt.
Dagegen kommen Nasenpolypen, also gutartige Wucherungen im Nasenaum, häufiger bei Kindern mit zystischer Fibrose (Mukoviszidose) vor. Die Krankheit führt unter anderem zu Nasennebenhöhlenentzündungen. Damit verbundene chronische Reize werden für die Entstehung der Polypen mitverantwortlich gemacht.
Auch bei Erwachsenen, die Nasenpolypen haben, spielen Nasennebenhöhlenentzündungen eine Rolle. Eigentlich bildet sich ein Nasenpolyp zuerst in der entzündeten Nasennebenhöhle und taucht später in das Nasengewölbe ein. Nasenpolypen können auch beidseits auftreten.
Für Nasenbluten sind diese Veränderungen nur selten verantwortlich. Stellt der Arzt jedoch einen "ungewöhnlichen Polypen" fest, wird er diesen eingehender untersuchen.
- Gutartige Nasentumoren: Das gefäßreiche juvenile Nasenrachenfibrom (auch juveniles nasopharyngeales Angiofibrom) tritt praktisch ausnahmslos bei Jungen und männlichen Jugendlichen auf. Es entsteht oben und seitlich im Nasenrachenraum.
Obwohl gutartig, kann es stark in die Umgebung hinein wachsen, zum Beispiel in Richtung Schädelbasis.
Ein anderer, eigentlich gutartiger Tumor im Bereich der Nase und Nasennebenhöhlen ist das sogenannte Papillom. Es kann jedoch in den Knochen vordringen und gelegentlich auch bösartig werden. Betroffen sind vorwiegend erwachsene Männer.
Symptome bei beiden Tumorarten: Begleitend kommt es häufig zu einer Entzündung und Schwellung der Schleimhaut auf der erkrankten Seite. In der Folge sind Symptome wie Nasenbluten, besonders beim juvenilen Nasenrachenfibrom (hier auch Kopfschmerzen), außerdem übelriechender Ausfluss aus der Nase, behinderte Nasenatmung, eventuell eine Hörminderung und Störung des Riechvermögens möglich. Von der Ausdehnung in die Umgebung hängt es ab, ob und welche Beschwerden im weiteren Verlauf auftreten.
!Daher sollte die Erkrankung möglichst frühzeitig behandelt werden. Wiederholtes Nasenbluten also nie auf sich beruhen lassen!
Diagnose:Basisuntersuchungen des HNO-Arztes sind die Rhinoskopie und eine Spiegelung der Nase mit dem Endoskop (siehe oben). Bei dringendem Verdacht auf ein juveniles Nasenrachenfibrom entnimmt der Arzt wegen der erhöhten Blutungsgefahr hier keine Gewebeprobe für die Diagnose.
Weiterführende bildgebende Verfahren wie Magnetresonanztomografie (MRT) und Computertomografie (CT) – mit Kontrastmittel bei mutmaßlich gefäßreichem Gewebe – ermöglichen es, die Ausdehnung des Tumors zu erkennen und andere Geschwulstarten abzugrenzen.
Bei einem juvenilen Nasenrachenfibrom wird außerdem eine Gefäßdarstellung durchgeführt. Unter anderem dient sie dazu, Gefäße vor einer Operation zu verschließen (Fachbegriff: Embolisation, siehe oben, Abschnitt: "Spezielle Behandlungsmaßnahmen in der Klinik").
Therapie: Ein juveniles Nasenrachenfibrom wird offen chirurgisch oder endoskopisch in einem spezialisierten Zentrum operiert. Seltener kommt eine Bestrahlung in Betracht.
Ein Papillom entfernen die Operateure ebenfalls endoskopisch und möglichst komplett.
Das hilft zu verhindern, dass der Tumor wiederkehrt. Daher und weil eventuell verbliebenes Gewebe hier manchmal bösartig werden kann, empfehlen Ärzte regelmäßige Nachkontrollen über einen langen Zeitraum.
- Bösartige Geschwülste der (inneren) Nase und Nasennebenhöhlen sind überwiegend sogenannte Plattenepithelkarzinome und Adenokarzinome. Männer erkranken doppelt so häufig wie Frauen. Solange die Tumoren noch klein sind, bereiten sie meist keine Beschwerden. Häufig werden sie erst in einem fortgeschrittenen Stadium bemerkt. Häufig ist auch die Kieferhöhle betroffen.
Symptome: Im Laufe der Zeit kommt es zu einer behinderten Nasenatmung, eitrig-blutigem, möglicherweise übel riechendem Ausfluss aus der Nase, Nasenbluten, Geruchs- und Geschmacksstörungen. In fortgeschrittenen Stadien sind seitenbetonte starke Kopfschmerzen, Doppelbilder, eine Schwellung im Gesicht und Schwerhörigkeit möglich. Auf der erkrankten Seite können sich außerdem Lymphknoten am Hals vergrößern.
Diagnose: Die eingehende Untersuchung der Nase beinhaltet wiederum eine Rhinoskopie des vorderen und hinteren Bereiches sowie eine Endoskopie mit Gewebeentnahme zur feingeweblichen Untersuchung.
Die Biopsie eines Tumors, der tiefer in einer Nasennebenhöhle liegt, erfordert mitunter eine besondere Technik in örtlicher Betäubung, bei der sich der Arzt einen speziellen Zugang verschafft. Bildgebende Verfahren der Nase und ihrer Umgebung wie Magnetresonanztomografie (MRT) und Computertomografie (CT) stützen auch hier die Diagnose und dokumentieren die Ausdehnung der Geschwulst.
Therapie: Bösartige Tumoren werden so weit wie möglich und vielfach endoskopisch entfernt. Im Frühstadium sind die Behandlungsaussichten recht gut. Manchmal kann ein plastisch-chirurgischer Wiederaufbau im Bereich des Gesichts notwendig sein. Teilweise schließt sich nach der Operation eine Nachbestrahlung an, eventuell auch in Kombination mit einer Chemotherapie. Regelmäßige Kontrollen (Nachsorge) sind fester Bestandteil des Therapieplans.
Blutplättchen gehören zu den Blutzellen
© W&B/Fotolia
Nasenbluten: Innere Erkrankungen und Medikamente als Ursachen
Bei manchen inneren Krankheiten kommt es zu spontanen Blutungen (Fachbegriff: hämorrhagische Diathese). Dabei kann die Blutgerinnung verändert sein oder bestimmte Gefäße sind durchlässiger. Nasenbluten ist hier nur eins von mehreren möglichen Blutungsanzeichen. Die mit Abstand größte Rolle bei Nasenbluten durch eine veränderte Gerinnung spielen Medikamente zur "Blutverdünnung".
- Medikamente zur "Blutverdünnung" (Antikoagulation)
Bei Menschen jenseits der Lebensmitte gehört eine "blutverdünnende" (gerinnungshemmende) Therapie zu den führenden Ursachen von Nasenbluten.
Medikamente zur Blutverdünnung sollen die Bildung von Blutgerinnseln, die am falschen Ort zur falschen Zeit im Körper auftreten, verhindern. Der Verschluss eines Gefäßes (Thrombose und Embolie) kann zum Beispiel in Form eines Herzinfarktes, Schlaganfalls oder einer Lungenembolie auftreten und somit bedrohlich sein. Einsatzgebiete der "Blutverdünner" sind folglich bestimmte Herz- und Gefäßerkrankungen.
Gerinnungshemmende Arzneien (Antikoagulanzien) und Medikamente, die das Zusammenballen von Blutplättchen (Thrombozyten) hemmen (Thrombozytenaggregationshemmer), können Blutungen auslösen. Das Risiko steigt, wenn die Dosis zu hoch ist, andere Medikamente die Wirkung verstärken oder der Körper den Arzneistoff nicht ausreichend ausleitet. Nicht steroidale Antirheumatika (NSAR, "Entzündungshemmer") beispielsweise, die unter anderem gegen Gelenkschmerzen eingesetzt werden, können die Blutungsgefahr bei einer gerinnungshemmenden Therapie erhöhen.
Symptome: Zu den Zeichen erhöhter Blutungsneigung gehören Nasenbluten, auch auf beiden Seiten, Zahnfleischbluten, Blut im Urin, ungewöhnliche Blutungen und Blutergüsse unter der Haut. Gehen Sie in diesen Fällen gleich zum Arzt. Das gilt auch, wenn Sie schwarzen Stuhl oder Blutauflagerungen bemerken.
Mehr zur gerinnungshemmenden Therapie im Beitrag "Blutverdünnung (Antikoagulation)".
- Störungen der Blutgerinnung
Die Blutgerinnung ist ein kompliziertes System, das vielfältigen inneren wie äußeren Einflüssen unterliegt. Vermindern sie die Gerinnung oder ist diese defekt, nimmt die Blutungsbereitschaft zu.
Neigung zu blauen Flecken (Blutergüsse, Hämatome) kann ein Hinweis sein, ebenso Schleimhautblutungen wie spontanes Nasenbluten, auch auf beiden Seiten der Nase. Patienten mit Blutgerinnungsstörungen sollten sich einen genauen Überblick darüber verschaffen, welche Medikamente sie im Einzelfall einnehmen dürfen und welche nicht, zumal die Krankheitsbilder unterschiedlich ausgeprägt sein können.
Hier einige Beispiele:
- Bluterkrankheit (Hämophilie): Hämophilie umfasst unterschiedliche erbliche sowie im Laufe des Lebens erworbene Gerinnungsstörungen. Beide Gruppen sind selten. Die erbliche Form betrifft überwiegend Männer. Betroffen ist etwa nur einer von 5.000 Jungen. Frauen können Überträgerinnen sein, erkranken selbst aber nur sehr selten. Die Hämophilie A mit Fehlen des Gerinnungsfaktors VIII ist die schwerste und häufigste erbliche Form. Manchmal ist der Faktor zwar nachweisbar, aber inaktiv. Das kann unterschiedlich ausgeprägte Hämophilie-A-Varianten zur Folge haben.
Bei der insgesamt noch selteneren Hämophilie B fehlt der Faktor IX oder funktioniert nicht. Daneben gibt es noch andere erbliche Hämophilien. Bei den ebenfalls seltenen erworbenen Hämophilie-Formen bildet der Körper aus verschiedenen Gründen Immunstoffe (Antikörper) gegen Gerinnungsfaktoren.
Symptome: Erste Hinweise gibt es bereits bei Babys, meist wenn sie mobiler werden und sich versehentlich irgendwo stoßen. Nasenbluten, Zahnfleischbluten, Blutungen nach einer Zahnextraktion oder verstärkte Regelblutungen sind mitunter Anzeichen einer leichten Hämophilie. Eine Wunde kann nachbluten. Bei schweren Formen treten flächige Blutungen auf, häufig in Gelenken, Muskeln und Haut. Auch ist die Gefahr innerer Blutungen erhöht.
Diagnose: Die Familiengeschichte gibt wichtige Hinweise, ebenso die Art der Blutung. Die Gerinnungszeit des Blutes ist verlängert, ebenso ein Suchtest im Blut für Gerinnungsstörungen namens partielle Thromboplastinzeit (PTT, auch aPTT). Im Blut lässt sich zudem feststellen, ob die Gerinnungsfaktoren VIII und IX fehlen oder inaktiv sind.
Therapie: Die Behandlung läuft in enger Anbindung an ein Hämophiliezentrum. Je nach Ausprägung wird der Gerinnungsfaktor bei Bedarf zur Behandlung einer Blutung oder dauernd ersetzt. So lässt sich ein Mindestmaß an Gerinnung erreichen. Der Arzt spricht hier von einer Substitutionstherapie. Die Betroffenen können sich "ihren" Gerinnungsfaktor heute nach entsprechender Schulung alleine spritzen und dadurch ein weitgehend normales, selbstständiges Leben führen.
- Von-Willebrand-Jürgens-Syndrom (vWS): So heißt die häufigste erbliche Blutgerinnungsstörung. Die für die Blutstillung wichtigen Blutplättchen funktionieren hier nicht richtig, weil bestimmte Gerinnungsstoffe entweder fehlen oder zu wenig aktiv sind. Dabei geht es vor allem um den Von-Willebrand-Faktor.
Das damit verbundene Von-Willebrand-Jürgens-Syndrom betrifft Frauen und Männer gleichermaßen.
Die leichten Formen überwiegen. Das vWS kann auch als erworbene Störung bei verschiedenen anderen Krankheiten, zum Beispiel Autoimmunkrankheiten, chronischen Leukämien oder Herzfehlern wie Aortenstenose auftreten.
Symptome: Wie hoch die Blutungsneigung ist und welche Art von Blutungen auftreten, hängt von der Ausprägung der Erkrankung ab. Anzeichen für vermehrte Blutungstendenz sind häufiges, spontanes Nasenbluten – rechts, links, beidseits –, ohne besondere Anlässe wie zum Beispiel starkes Schnäuzen. Auch wenn jemand zu blauen Flecken an verschiedenen Körperstellen neigt, ohne sich merklich gestoßen zu haben, ist das auf eine Gerinnungsstörung verdächtig. Bei Frauen können verstärkte und /oder verlängerte Regelblutungen und schwer stillbare Blutungen nach einer Entbindung auftreten. Blutungen bei oder nach Zahnbehandlungen und Operationen sind ebenfalls verdächtig. Teilweise sind Muskel- und Gelenkblutungen wie bei Hämophilie möglich.
Diagnose und Therapie: Da die Blutungszeichen häufig nicht sehr ausgeprägt sind, ist eine genaue Beschreibung der persönlichen wie auch der familiären Krankengeschichte hilfreich. Hinzukommen verschiedene Bluttests. So untersucht der Arzt den Von-Willebrand-Faktor und die Von-Willebrand-Faktor-Aktivität und schließt bei positivem Ergebnis weitere Laboruntersuchungen an, um festzustellen, welche Unterform des vWS genau vorliegt. Nur bei bestimmten Fragestellungen ist auch eine Gendiagnostik sinnvoll.
Die Behandlung richtet sich nach der individuell vorliegenden Erkrankungsform und der Blutungsstärke. Leichte Blutungen lassen sich meist durch das Medikament Desmopressin, das auch als Nasenspray vorliegt, stillen (bei bestimmten Varianten des vWS ist das Medikament jedoch kontraindiziert; außerdem setzt alsbald eine Gewöhnung ein).
Auch verschiedene andere Medikamente dürfen bei Patienten mit einem vWS nicht eingesetzt werden, zum Beispiel solche, die Acetylsalicylsäure enthalten, auch pflanzliche Präparate mit Extrakten aus Weide/Weidenrinde. Unter Umständen werden die behandelnden Ärzte auch von sogenannten nicht steroidalen Entzündungshemmern (NSAR) absehen.
Vor einem größeren Eingriff oder bei stärkeren Blutungen kommt ein Konzentrat mit virusinaktivierten beziehungsweise gentechnisch hergestelltem Gerinnungsfaktor VIII und/oder Von-Willebrand-Faktor infrage. Darüber entscheiden Experten im betreuenden Therapiezentrum.
- Mangel an Blutplättchen (Thrombozytopenie): Dazu kann es auf zwei Wegen kommen: Entweder ist die Bildung der Blutplättchen im Knochenmark gestört, oder sie werden beschleunigt im Körper abgebaut. Ärzte sprechen dann von einem erhöhten Umsatz. Beide Störungen treten manchmal auch zusammen auf.
Es sind zahlreiche Faktoren bekannt, die in der einen oder anderen Richtung wirken.
Die Produktion der Blutplättchen kann zum Beispiel bei einer angeborenen Form von Blutarmut namens Fanconi-Anämie, als erworbene Form durch Virusinfekte, eine Strahlenbehandlung, Leukämien und andere Krebserkrankungen beeinträchtigt sein.
Immunologische Störungen wie die Werlhof-Krankheit führen zum beschleunigten Abbau der Blutplättchen. Möglich ist das auch bei Erkrankungen der Leber oder Milz, Autoimmunkrankheiten wie systemischer Lupus erythematodes oder durch den Einfluss von Medikamenten, etwa Heparin. Je stärker der Plättchenmangel, desto wahrscheinlicher beziehungsweise stärker die Blutungsneigung.
Die Symptome richten sich nach der Ausprägung und Ursache im Einzelnen. Einen mäßigen Mangel an Blutplättchen toleriert der Körper meistens gut, wenn die Gerinnung und die Gefäße ansonsten intakt sind. Manchmal kann es jedoch zu Nasen- oder Zahnfleischbluten, verlängerten Regelblutungen, kleinen Blutergüssen und punktförmigen oder kleinflächigen Blutungen in der Haut kommen (sogenannte Petechien). Die roten Pünktchen lassen sich zum Beispiel bei der Untersuchung mit einem durchsichtigen Spatel optisch nicht wegdrücken. Bei ausgeprägtem Mangel sind schwere Blutungen möglich.
Diagnose, Therapie: Eine Thrombozytopenie liegt prinzipiell vor, wenn der Wert von 150.000 pro Mikroliter Blut unterschritten wird (Erwachsene). Das ist aber zunächst nur ein Messwert oder Laborbefund. Die Thrombozyten werden beim Anfertigen eines kleinen Blutbildes im Labor ausgezählt.
Um eine Diagnose stellen zu können, sind die Krankengeschichte (Anamnese), mögliche aktuelle Beschwerden, der körperliche Untersuchungsbefund sowie meistens noch ergänzende Untersuchungen nötig.
Die Therapie richtet sich nach der Grunderkrankung. Ist die Zahl der Blutplättchen sehr niedrig, sodass das Blutungsrisiko stark erhöht ist oder spontane Blutungen auftreten, ist im Vorfeld seine Übertragung von Blutplättchen (sogenanntes Thrombozytenkonzentrat) möglich oder nötig.
Vertiefende Informationen im Ratgeber "Werlhof-Krankheit (Immunthrombozytopenie)".
- Gefäßkrankheiten, Gefäßschädigungen
Auch verschiedene Gefäßkrankheiten können spontane Blutungen wie beispielsweise Nasenbluten auslösen. Hier einige Beispiele:
- Gefäßverkalkung (Arteriosklerose): Arteriosklerose ist eine chronische Erkrankung der Schlagadern (Arterien). Dabei kommt es zu Ablagerungen in der Gefäßwand. Sie verliert an Elastizität, wird dicker und innen enger. Das verschlechtert die Durchblutung. Empfindliche Organe wie Herz und Gehirn sind dann besonders gefährdet (Herzinfarkt, Schlaganfall).
Nicht zuletzt können die Gefäßveränderungen bei fortgeschrittener Arteriosklerose auch zu Bluthochdruck und mitunter zu Nasenbluten führen. Bluthochdruck (siehe nachfolgend) beschleunigt seinerseits die Arteriosklerose – ein Teufelskreis. Mehr im Beitrag "Arteriosklerose".
- Bluthochdruck (arterielle Hypertonie): Möglicherweise begünstigt langjähriger, nicht optimal eingestellter Bluthochdruck Blutungen aus dem hinteren Nasengewölbe. Die Hypertonie als solche ist wohl kein Auslöser von Nasenbluten. Bluthochdruck verläuft meist schleichend, sofern keine andere Erkrankung zugrunde liegt. Lange Zeit bestehen daher keine oder kaum Beschwerden.
Zur Vorbeugung einer Herz-Kreislauf-Komplikation, etwa aufgrund einer Arteriosklerose (siehe onben), nehmen vielen Patienten irgendwann auch ein gerinnungshemmendes Medikament ein. Natürlich beeinflusst das die Risiken für eine Blutungskomplikation. Der Ratgeber "Bluthochdruck" informiert Sie ausführlicher über die arterielle Hypertonie.
- Osler-Krankheit (Morbus Rendu-Osler-Weber): Die Erbkrankheit führt zu Fehlbildungen von Gefäßen. Ist ein Elternteil aufgrund eines fehlerhaften Gens betroffen, erkranken die Kinder mit einer Wahrscheinlichkeit von 50 Prozent (autosomal dominanter Erbgang).
Es existieren zahlreiche Veränderungen (Mutationen) der drei betroffenen Gene und damit auch unterschiedliche Ausprägungen. Das macht das Krankheitsbild komplex und mitunter schwer zu erkennen.
Indem Gefäße wie zum Beispiel die feinen Kapillaren sich unregelmäßig erweitern oder Kurzschlussverbindungen zwischen kleinsten Arterien und Venen entstehen (Teleangiektasie, daher auch die weitere Bezeichnung hereditäre hämorrhagische Teleangiektasie; hereditär bedeutet erblich), bilden sich punktförmige rote Knötchen.
Sie können mit einem durchsichtigen Spatel optisch weggedrückt werden. Auch Gefäßfehlbildungen in inneren Organen, häufig in den Lungen, aber auch in der Leber oder im Gehirn, sind möglich. Unbehandelt entwickeln viele Betroffene eine Blutarmut wegen Eisenmangels.
Symptome: Die roten Pünktchen oder Knötchen sind mit bloßem Auge an den Lippen, im Gesicht, im Mund, vor allem an der Zunge, und an der Nasenschleimhaut zu erkennen. Teilweise finden sie sich auch an den Fingern. Häufig kommt es ab der Kindheit zu Blutungen, vor allem Nasenbluten.
Ab etwa 40 Jahren treten bei der Mehrheit der Betroffenen Anzeichen für die Krankheit auf. Wiederholtes, auch tägliches, häufig schwer zu stillendes Nasenbluten ist ein Leitsymptom. Je nach Ausprägung des Krankheitsbildes und Alter der Betroffenen sind weitere Krankheitszeichen möglich, etwa Blutungen aus dem Magen-Darm-Trakt.
Therapie (Nasenbluten): Gute, befeuchtende Nasenpflege und Meiden möglicher "Trigger", also Faktoren in der Ernährung und im Alltag, die sich auf die Beschaffenheit der Nasenschleimhaut auswirken können (Selbstbeobachtung, Tagebuch), können dazu beitragen, Blutungen zu vermindern. Mehr dazu im Abschnitt "Nasenbluten: Vorbeugung, praktische Tipps".
Bei Bedarf verordnen die betreuenden Ärzte antibiotische Salben für die Nase. Blutstillung ist bei kleinen Blutungsherden durch Veröden mit Laserlicht möglich, manchmal auch mit einem elektrischen Verfahren, im Allgemeinen in Narkose unter stationärer Kontrolle.
Nicht immer gelingt es so, die Blutungstendenz ausreichend unter Kontrolle zu halten. Um die Befeuchtung wenigstens temporär zu sichern und damit der Blutungsbereitschaft der Schleimhaut etwas entgegenzusetzen, gibt es weitere Vorgehensweisen, die aber die Lebensqualität auch beeinträchtigen können. Denn sie laufen mehr oder weniger auf einen (teilweise durch den Betroffenen steuerbaren) Verschluss der Nase hinaus.
Ganz ausschalten lässt sich das Nasenbluten nicht. Der Ratgeber "Morbus Osler" geht näher auf die Symptome, Krankheitszeichen, Diagnose- und Therapiemöglichkeiten ein.
- Granulomatose mit Polyangiitis (früher: Wegener-Granulomatose):
Diese Autoimmunkrankheit führt dazu, dass sich kleinere und mittelgroße Blutgefäße entzünden. Im Bindegewebe entstehen Knötchen (Granulome), in denen sich kleine Geschwüre bilden. Zuerst und hauptsächlich betroffen: der Nasenrachenraum, hier insbesondere die Nasenscheidewand – sie kann stark geschädigt werden –, die Nasennebenhöhlen, außerdem Bronchien und Lungen.
Später können sich die Entzündungen ausdehnen und vielfältige Krankheitserscheinungen verursachen. Dabei treten auch Fieberschübe, Gewichtsverlust, Abgeschlagenheit und Nachtschweiß als Zeichen einer Systemerkrankung auf, die den Körper insgesamt betrifft.
Symptome (bezogen auf den Nasenrachenraum): Chronischer, oft blutiger und eitriger Schnupfen, starke Krusten und Borken in der Nase, entzündete Nasennebenhöhlen mit Kopfschmerzen. Später kann sich der Nasenrücken verformen ("Sattelnase").
Diagnose: Klinische Befunde, Blut- und Urinanalysen, Gewebeproben und bildgebende Verfahren ergeben die Diagnose.
Therapie: Zur Behandlung im örtlich begrenzten Stadium setzen Ärzte Medikamente ein, die das Immunsystem unterdrücken (Immunsuppressiva), wie Prednisolon (ein Kortisonpräparat) und Cyclophosphamid. Nach Rückbildung oder Besserung des Krankheitsbildes schließt sich eine Erhaltungstherapie an. Dabei wird eine Reduzierung von Kortison angestrebt.
In ausgeprägten Fällen wählen Ärzte verschiedene Immunsuppressiva und sogenannte Biologicals wie Rituximab. Bei Nierenversagen ist eine Plasmapherese, eine spezielle Form der Blutwäsche, notwendig.
Eine ausführliche Beschreibung der Erkrankung finden Sie im Ratgeber "Granulomatose mit Polyangiitis".
- Mangel an Vitamin C (Skorbut): Fehlt der wohl bekannteste "stickstoffgebundene Lebensstoff (Vit-amin!)", verschlechtert sich nach einiger Zeit das Bindegewebe, weil der Aufbau von Kollagen gestört wird. Die feinen Kapillargefäße werden brüchig. Die Folge sind unter anderem kleinfleckige Kapillarblutungen in der Haut und in anderen Körperbereichen.
Im Gegensatz zu Regionen dieser Welt, wo Menschen noch oder wieder an schwerer Unterernährung leiden, gehört der Skorbut bei uns der Vergangenheit an. Denn wir können uns einer großen Auswahl an Obst, Zitrusfrüchten und Gemüse erfreuen, und dies das ganze Jahr über.
Der tägliche Vitamin-C-Bedarf Erwachsener liegt bei 100 mg; etwa 20 mg des verfügbaren Vitamins genügen, um die Mangelkrankheit zu vermeiden.
Symptome: Ein Vitamin-C-Defizit über längere Zeit macht krank. Unter anderem kommt es zu Zahnfleischentzündungen (Gingivitis), Zahnfleischwucherung, Zahnfleischbluten, Zahnausfall, einer Mundschleimhautentzündung (Stomatitis) sowie Nasenbluten. Wunden heilen schlecht, die Betroffenen sind erschöpft, müde und vermehrt anfällig für Infektionen. Auch können schmerzhafte Blutungen unter der Knochenhaut auftreten.
Therapie: Die Behandlung besteht in der Einnahme von Vitamin C und richtet sich ansonsten nach den Symptomen.
- Infektionskrankheiten mit Fieber und Blutungen (hämorrhagisches Fieber)[Link auf Beitrag 50993]
Denguefieber, Lassafieber, Gelbfieber & Co. sind gefürchtete Virusinfektionen, die bei uns überwiegend nur Spezialisten kennen. Die gefährlichen Erreger sind vor allem in Afrika, Südamerika und Südostasien beheimatet. Sporadische Erkrankungsfälle wurden aber auch in Europa, etwa Spanien, Frankreich, Italien, registriert. Übertragen werden die Infektionen durch Insektenstiche, Zeckenbisse und Tierexkremente.
Mit dem Ebola-Virus kann man sich bei körperlichem Kontakt mit erkrankten Personen, über infektiöse Körperflüssigkeiten und infizierte Gegenstände anstecken. Außerdem kann das Virus von damit befallenen Tieren und virushaltigem Tierfleisch auf den Menschen übergehen. Hier lesen Sie mehr: "Ebola- und Marburg-Fieber".
Zu den Symptomen hämorrhagischer Fiebererkrankungen gehören hohes Fieber, schwere Blutungen, darunter auch Nasenbluten, durch Mikroschäden von Gefäßen und lebensbedrohliche Organschädigungen.
Vorbeugung: Gegen Gelbfieber gibt es eine Impfung. Ansonsten heißt es, sich gegen Insekten zu schützen und die für das Reiseziel empfohlenen Hygiene- und Verhaltensregeln einzuhalten. Medizinisches Personal schützt sich in Ländern mit Ausbrüchen gegen das Ebola-Virus durch die strengen Maßnahmen und Vorrichtungen, wie sie auf Isolierstationen gelten, und kann im Rahmen von sogenannten staatlichen Riegelungsimpfungen den derzeit noch nicht zugelassenen Impfstoff erhalten. Die Denguefieber-Impfung ist auf Personen in den Verbreitungsgebieten im Alter von 9 bis 45 Jahren beschränkt, die schon eine laborbestätigte Infektion durchgemacht haben. Weitere Dengue-Impfstoffe sind in der Entwicklung.
Nasenbluten in der Schwangerschaft
Schwanger – für viele Frauen beginnt mit dieser Gewissheit eine neue, beglückende Zeit. Kleinere körperliche Probleme lassen sich da meistens gut wegstecken, die Freude auf das Kind macht alles wett. Eine verstopfte Nase (Rhinopathia gravidarum) und Nasenbluten sind zum Beispiel solche typischen Schwangerschaftsbeschwerden.
Das Bindegewebe lockert sich unter dem Östrogeneinfluss auf – auch in den Gefäßen. Die Schleimhäute sind stärker durchblutet als sonst und geschwollen. So kommt es zu einer verstopften Nase, die zu allem Überfluss manchmal auch noch leichter blutet. Die lästigen Beschwerden erfordern viel Geduld, denn sie legen sich erst wieder nach der Entbindung.
Gute Nasenpflege mit einer geeigneten Nasensalbe, Anwendung von Kochsalzlösung für die Nase oder Spülen mit isotoner Kochsalzlösung (Nasendusche, siehe nachfolgenden Abschnitt "Nasenbluten: Vorbeugung, praktische Tipps"), Schlafen mit leicht erhöhtem Oberkörper und körperliche Bewegung helfen meistens, besser durchzuatmen. Bei Nasenbluten gelten auch in der Schwangerschaft die empfohlenen Selbsthilfemaßnahmen (siehe oben: "Wenn die Nase blutet: Was Sie tun können").
Informieren Sie beim nächsten Kontrolltermin sicherheitshalber den Frauenarzt über Ihre Beschwerden. Er wird Sie informieren, welche Medikamente gegen Schwangerschaftsschnupfen, Heuschnupfen & Co. infrage kommen. Gegebenenfalls wird er prüfen, ob ein Hals-Nasen-Ohrenarzt sich des Problems annehmen sollte. Denn auch in der Schwangerschaft sind verschiedene Ursachen für eine verstopfte Nase und Nasenbluten möglich.
Nasenbluten: Vorbeugung, praktische Tipps
• Gut befeuchtete Atemwege verschaffen Wohlbefinden und helfen, Krankheitserreger abzuwehren – in der Nase, im Hals, in den Nebenhöhlen, Bronchien und in der Lunge.
Problematisch sind bei uns vor allem die Wintermonate. Wir verbringen zu viel Zeit in überheizten Räumen und sind dafür meist zu wenig an der frischen Luft. Unserem Körper bekommt das nicht so gut.
Richtiges Heizen und Befeuchten ist ein eigenes Thema. Hier nur so viel: In optimal temperierten Wohnräumen sollten etwa 21 Grad Celsius herrschen, zum Schlafen im kuscheligen Bett reichen 18 Grad Zimmertemperatur.
Die als angenehm empfundene relative Luftfeuchtigkeit beträgt zwischen 40 und 60 Prozent. Wie es bei Ihnen zu Hause um die Raumluft bestellt ist, verrät Ihnen ein Hygrometer.
Wenn die Luft bei Ihnen zu trocken ist und Sie stark an Atemwegsreizungen leiden, können Sie prüfen, ob sich ein Befeuchtungssystem oder Inhaliergerät lohnen könnte. Die Apparate müssen allerdings regelmäßig gemäß Gebrauchsanleitung gepflegt werden. Lassen Sie sich hinsichtlich des Inhalierens auch von Ihrem Arzt und in Ihrer Apotheke beraten.
Grünpflanzen in der Wohnung verbessern zwar auch die Luftfeuchtigkeit etwas, aber Sie sollten es damit nicht übertreiben oder, wenn wenn Sie allergisch sind, Abstand davon nehmen. Feuchte Erde kann zum Beispiel ein Nährboden für Schimmelpilze sein.
• Auch innerlich können Sie für Ihre Nase etwas tun: Trinken Sie genügend Flüssigkeit tagsüber. Eineinhalb bis zwei Liter dürfen es schon sein, sofern Ihr Arzt medizinisch nichts dagegen einzuwenden hat.
Meiden Sie jedoch Alkohol. Überzogener Alkoholkonsum erhöht das Risiko von Nasenbluten. Auch Schnupfen von Kokain (intranasal) kann Nasenbluten begünstigen.
• Und: Lassen Sie heftiges "Trompeten", also starkes Schnäuzen, und natürlich auch Nasenbohren sein. Beides tut der verletzlichen Nasenschleimhaut nicht gut.
• Zur sanften Pflege der Nase gibt es zum Beispiel spezielle Salben oder Sprays aus der Apotheke, die einen Wirkstoff wie Dexpanthenol (eine Vorstufe des Vitamins Pantothensäure) enthalten. Arbeiten Sie nicht mit normalen Cremes oder Pflegeölen; sie legen womöglich die feinen Flimmerhärchen lahm und damit den Sekrettransport.
• Spülungen mit Nasenduschen, ein uraltes Hausmittel übrigens, können zum Beispiel bei nicht eitrigen Entzündungen der Nasennebenhöhlen, allergischem Schnupfen oder trockener Nase sinnvoll sein. Lassen Sie sich hier auch vom HNO-Arzt beraten.
Die Maßnahme unterstützt den Selbstreinigungsmechanismus der Nasenschleimhaut. So wird dem Spülen auch ein gewisser vorbeugender Effekt gegen Atemwegsinfekte zugeschrieben.
Zu häufige Anwendung spült aber nicht nur Keime und Reizstoffe weg, sondern auch immunaktives Nasensekret. Das könnte Infektionen wiederum begünstigen. Auch bei Immunschwäche oder Verletzungen der Nasenschleimhaut beispielsweise wird vom Spülen abgeraten.
• Ernähren Sie sich vitaminreich, vor allem mit viel frischem Obst und Gemüse. Bei tierischen Nahrungsmitteln und industriell hoch verarbeiteten Getreideprodukten, die kaum noch Ballaststoffe aus dem vollen Korn enthalten, können Sie sparen. Wenn Sie dann auch noch süßer Verführung widerstehen – Ausnahmen erlaubt – verbessern Sie auch Ihre Energiebilanz und Gewichtskurve.
• Bewegen Sie sich ausreichend, auch im Freien. Das tut Herz, Gefäßen und dem Blutdruck gut und sorgt auch für angenehme Frische der Nase. Am besten täglich 30 bis 60 Minuten, zum Beispiel Gehen, Laufen oder Walking.
Der Atem fließt freier, gerade auch in der frischen Luft. Wer das positiv empfinden kann, entspannt sich schnell. Und dieser Effekt überträgt sich auf die Gefäße und den Kreislauf genauso wie auf eine überreizte, zu Blutungen neigende Nasenschleimhaut. Warum sollte dieses feinnervige Organ nicht auch einen Riecher für Anspannung und Entspannung, negative und positive Energien haben?
• Mitunter raten Ärzte Patienten mit erhöhter Blutungsneigung von Kontaktsportarten, zum Beispiel Handball oder Fußball ab.
• Allergikern wird dazu geraten, die Auslöser möglichst zu meiden. Im Alltag ist das oft schwierig. Eine Immuntherapie oder sogenannte "Allergieimpfung" kann jedoch die allergischen Atemwegsbeschwerden zum Beispiel bei Heuschnupfen, Milbenhausstaub- und Schimmelpilzallergie deutlich mildern. Damit schonen Sie auch die Nase und ihre feinen Gefäße.
• Falls Sie ein gerinnungshemmendes Medikament einnehmen oder an einer Blutgerinnungsstörung leiden, sind Mittel wie Acetylsalicylsäure zur Schmerzlinderung in der Regel nicht angezeigt. Bitte beachten Sie auch mögliche Wechselwirkungen wie verstärkte Gerinnungshemmung, wenn Sie außer einem Präparat zur "Blutverdünnung" noch weitere Arzneimittel einnehmen (etwa einen nicht steroidalen Entzündungshemmer (NSAR; siehe oben: Abschnitt "Medikamente zur Blutverdünnung"). Fragen Sie hierzu ausdrücklich auch Ihren Arzt und Apotheker.
• Zum Schluss: Dass Rauchen der Gesundheit schadet, hat keinen Neuigkeitswert mehr. Insbesondere ist es auch ein Feind schöner Haut, geschmeidiger Schleimhäute und elastischer Gefäße...vielleicht alles zusammen eine Motivationshilfe, dem blauen Dunst ade zu sagen.
Nasenbluten: Im Notfall Erste Hilfe leisten
Blutet es (anhaltend) stark, ist das immer ein Notfall. Das gilt umso mehr, wenn der oder die Betroffene dem Kollaps oder Schock durch Blutverlust nah ist. Anzeichen sind eine blasse, kühle Haut, Schwindelgefühl, Schwäche, Verwirrtheit. Ein auftretender Brustschmerz ist ebenfalls ein Alarmzeichen. Sofort den Rettungsdienst alarmieren (Notruf 112). So gehen Sie weiter vor:
• Bewusstlosigkeit, Betroffener atmet: Betroffenen in die stabile Seitenlage bringen. Diese Lagerung hilft zu vermeiden, dass der Bewusstlose an Blut, Erbrochenem oder seiner eigenen Zunge erstickt. Atmung und Puls kontrollieren, bis der Rettungswagen eintrifft.
• Bewusstlosigkeit, Atemstillstand: Sofort mit der Herzdruckmassage beginnen: Betroffenen auf dem Rücken lagern. Untrainierte Helfer sollten sich vor allem auf eine effektive Herzdruckmassage konzentrieren: 100 bis 120 Druckmassagen pro Minute. Dabei den Brustkorb fünf bis sechs Zentimeter eindrücken. Die Herzdruckmassage nicht unterbrechen.
• Kopfverletzung: Durch Gewalteinwirkung auf die Stirn können Teile des Gesichtsschädels, der Nase, Nasennebenhöhlen und knöcherner Anteile der Schädelbasis brechen. Neben äußeren Blutungen und schweren Verletzungszeichen im Gesicht ist ein Austritt von (eigentlich klarem) Hirnwasser aus der Nase möglich, verletzungsbedingt meist mit Blut vermischt. Hirnwasser aus Nase oder Ohr ist auf einen Schädelbasisbruch verdächtig.
Bis der Rettungswagen eintrifft, den Verletzten mit erhöhtem Oberkörper lagern, Atmung und Bewusstsein beobachten, Wunden nur sauber abdecken und nicht weiter berühren. Alles Wichtige über Erste Hilfe in der anschließenden Linkbox.
Dieser Artikel enthält nur allgemeine Informationen und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.









