Lidschwellung, Lid- und Gesichtsödem, Lidgeschwulst
Geschwollenes Lid: Makel oder Menetekel?
Nicht gerade schön, ein dickes Lid. Und wenn es juckt, schuppt, nässt oder sogar den Blick verhängt, ist es dazu noch lästig. Dahinter stecken kann Vieles. Gefahr fürs Auge besteht eher selten, ist aber durchaus real.
Eine der wichtigsten Fragen besteht darin, ob ein dickes Lid entzündlich bedingt ist oder nicht. Weitere Aspekte: Die Schwellung kann örtlich (lokal) begrenzt sein oder das ganze Lid erfassen, akut oder über längere Zeit, also chronisch, vorhanden sein. Es können ein oder beide Augen betroffen sein: am Oberlid, Unterlid oder beiden, innen am Lidwinkel oder außen am Lidrand. Der geschwollene Bereich kann durch eine Rötung oder andere Hautveränderungen auffallen und sich weich oder hart anfühlen.
Je nach Ursache können benachbarte Augenanteile, etwa die Bindehaut und Hornhaut, mit einbezogen sein. Dabei kann es auch zu einem roten Auge, vermehrter Trockenheit des Auges und zu Sehstörungen kommen.
Manche Lidschwellungen sind angeboren, etwa der Blutschwamm (kapilläres Hämangiom). Oder ein sogenannter Leberfleck, der sich über das Hautniveau erhebt (Nävuszellnävus); er muss gar nicht immer eine braune Farbe haben.
Um nun das eher seltene Menetekel, also die Vorboten drohenden Unheils, gleich vorwegzunehmen: Zu den gefährlichen Lidschwellungen gehören solche, die eine schwere Entzündung des Auges oder der Augenhöhle anzeigen. Oder die auf ein anderes akutes Geschehen, mit weiteren Schwellungen, vielleicht auch mit Schockgefahr, hinweisen.
Dahinter kann zum Beispiel ein sogenanntes Angioödem und/oder eine Nesselsucht stecken.
Bei schwangeren Frauen gehören Lidödeme zu den möglichen Anzeichen für eine schwangerschaftsbedingte Erkrankung (Gestose), die sogenannte Präeklampsie.
Vereinzelt entpuppt sich eine Lidgeschwulst als bösartiger Tumor. Bei weitem häufiger ist das Hagelkorn, typischer Fall von chronischer Lidrandentzüdung.
Kurz noch zum Thema Schönheits- oder plastische Chirurgie: Korrekturmaßnahmen zugängliche Lidprobleme wie ein "Schlupflid", am Unterlid fälschlicherweise auch "Tränensack" genannt (Fachbegriff: Dermatochalasis), sind kein Thema dieses Beitrags. Kommt es beispielsweise aber zu einer Entzündung und Schwellung in den schlaffen Hautfalten am Oberlid, handelt es sich natürlich auch um ein medizinisches Problem.
Zudem sieht die ästhetische Lid-Chirurgie keinesfalls von einer genauen Bestandsaufnahme der Verhältnisse am Augenlid ab. Denn krankhafte Veränderungen beeinflussen sowohl die Vorgehensweise beim Operieren als auch das kosmetische Ergebnis.
Warum können die Lider überhaupt anschwellen?
Die Lidanatomie begünstigt Schwellungen. Die Lider sind dünnhäutig, das Gewebe darunter locker und weich. Es enthält wenig Fett, dafür viele Blut- und Lymphgefäße. Das heißt auch: Hier wird auf engstem Raum viel Flüssigkeit bewegt. Eng deshalb, weil die Lider eine Bindegewebsplatte enthalten, die in den Augenwinkeln fest mit der Augenhöhle verbunden ist und wie eine Barriere wirkt.
Daher schwellen die Lider bei steigendem Flüssigkeitspegel schnell und deutlich an (Ödem). Am ehesten kann die Flüssigkeit noch über die Nasenwurzel zum Augenlid auf der anderen Seite ausweichen. Das bedeutet: Statt einem Augenlid sind oft zwei dick, rechts und links.
Talg aus Drüsen im Inneren der Lider (Meibom-Drüsen) hält Lider und Wimpern geschmeidig. Das fetthaltige Sekret gelangt an den Lidrand und auf die Lidrückseite. Weitere Talgdrüsen (Zeis-Drüsen) sowie Schweißdrüsen (Moll-Drüsen) münden zwischen den Wimpern auf dem Lidrand.
Wenn Liddrüsen sich entzünden oder verstopfen, schwillt das Lid besonders am Rand an. Das Gerstenkorn beispielsweise ist eine der bekanntesten akuten Lid(rand)entzündungen und -schwellungen. Mehr zu den wichtigsten Ursachen von Lidschwellungen weiter unten im "Überblick".
Lassen Sie ein geschwollenes Auge vom Augenarzt begutachten
© istockphoto/Jacob Wackerhausen
Lidschwellungen: Wann zum Arzt?
Es kann durchaus vorkommen, dass man mal mit leicht angeschwollenen Lidern aufwacht. Doch sobald der Körper in Schwung kommt, nimmt die Zirkulation zu, die angesammelte Flüssigkeit fließt ab, und die Lider werden wieder schlank. Vielleicht war es ja auch einfach nur eine zu kurze Nacht... . Andernfalls versuchen Sie es ein paar Tage mit Schlafen in leichter Kopfhochlage. Und: Bei manchen Frauen kommt es hormonell bedingt vor der Menstruation gelegentlich zu Lidschwellungen. Aber das erklärt nicht immer alles.
Daher im Allgemeinen der Rat: Gehen Sie bei einer Lidschwellung, die nicht nach kurzer Zeit wieder abklingt, zum Augenarzt. Gegebenenfalls wird er Sie an einen anderen Facharzt, etwa einen Hautarzt (Dermatologe), überweisen. Bei zusätzlichen Augenbeschwerden ist der Augenarzt ohnehin der richtige Ansprechpartner. Außerdem ist er bei jedweder Lidverletzung einschließlich deutlicher Lidschwellung durch einen Insektenstich gefragt.
Tipp: Nicht an der geschwollenen Stelle kratzen: Es könnten Krankheitserreger hineingelangen und eine Entzündung verursachen (siehe zum Beispiel Erysipel weiter unten im "Überblick").
Übrigens: Gebrauch von Kontaktlinsen begünstigt Lid(rand)entzündungen. In der Regel tritt die Entzündung in allen diesen Fällen an beiden Augenlidern auf. Lassen Sie sich auch bei diesem Problem am besten vom Augenarzt beraten.
Falls der Verdacht besteht, dass eine innere Erkrankung, etwa ein Nieren- oder Leberleiden, für die geschwollenen Lider verantwortlich ist, wird Ihr Hausarzt Sie eventuell an einen Internisten überweisen. Meist leiden Betroffene hier unter weiteren richtungweisenden Beschwerden wie etwa ausgeprägter Müdigkeit.
Bei plötzlich auftretenden Lidschwellungen und akuter Atemnot oder attackenartigen Bauchschmerzen rufen Sie den Rettungsdienst (Notruf: 112). Für Patienten mit erblichem Angioödem stehen Medikamente zur Selbstinjektion auch im Akutfall zur Verfügung. Betroffene sollten eines davon in einer Mindestmenge für zwei Dosierungen zu Hause vorrätig halten. Trotzdem ist der Notarzt immer eine Option, wobei hier der individuelle Notfallplan greifen sollte (mehr dazu unter "Lidschwellungen bei inneren Erkrankungen", Abschnitt "Angioödem", weiter unten).
Überblick: Ursachen von Lidschwellungen
Entzündliche Lidschwellungen bei Hautkrankheiten
Die Augenlider fallen in das Grenzgebiet zwischen Augenheilkunde und Dermatologie (Fachkunde für Hautkrankheiten). Entzündliche Hauterkrankungen (Ekzeme) können auch an den Augenlidern zu einer Entzündung (Blepharitis) führen.
Ekzeme gehören zu den häufigsten Hautkrankheiten überhaupt, treten formenreich auf und sind nicht ansteckend. Zu den Ekzemen gehören die allergische Kontaktdermatitis, die atopische Dermatitis (auch atopisches Ekzem genannt, bei uns besser bekannt unter dem Namen Neurodermitis) und die seborrhoische Dermatitis (seborrhoisches Ekzem). Auch Hauterkrankungen wie Rosazea begünstigen Lid- und Lidrandentzündungen.
Symptome bei Ekzemen allgemein: Typische Symptome eines Ekzems in der Akutphase sind Juckreiz, Rötungen, Bläschen, Knötchen, Schwellungen und Krustenbildung. Später verdickt sich die Haut oberflächlich, wird trocken und rissig.
Insbesondere am Lid oder Lidrand erweisen sich Ekzeme als sehr unangenehm. Man sollte ihnen immer auf den Grund gehen, um die Beschwerden zu lindern, aber auch, um keine ernsthafte Erkrankung zu übersehen.
Symptome hier: Die erkrankten Lidränder sind geschwollen und gerötet, morgens oft verklebt. An der Lidkante, in den Augenwinkeln und zwischen den Wimpern an der Basis finden sich gelblich-talgige Schuppen und Krusten. Die Augen können brennen und tränen. Fremdkörpergefühl, erhöhte Lichtempfindlichkeit und verhangene Sicht sind weitere lästige Beschwerden.
Der Lidschlag ist schmerzhaft. Als Folge der Infektion können sich auch Geschwüre am Lid bilden. Der Wimperngrund kann geschädigt werden, Wimpern können ausfallen oder sich verdrehen und auf der Augenoberfläche – Binde- und Hornhaut – scheuern.
Die entzündete Lidhaut bietet nicht zuletzt Parasiten wie Läusen und Milben günstige Lebensbedingungen. Umso wichtiger ist die richtige Lidpflege (siehe Tipps weiter unten).
Stellt sich tatsächlich eine Hauterkrankung als Ursache einer Lid- oder Lidrandentzündung heraus, wird der Augenarzt den Patienten, sollte er noch nicht bei einem Hautarzt in Behandlung sein, an einen solchen überweisen. Achtung: Gerstenkorn und Hagelkorn, die bekanntesten Formen von Lidrandentzündungen (siehe weiter unten), gehören immer zuerst in die Hand des Augenarztes.
- Allergische Kontaktdermatitis: Dieses akut auftretende Krankheitsbild gehört zu den häufigsten Ursachen entzündlicher Lidhautschwellungen. Zugrunde liegt eine allergische Reaktion der Haut. Unter den zahlreichen Auslösern finden sich Bestandteile von (Augen-)Kosmetika, Pflege- oder Färbemitteln, Stoffe aus der Arbeits- und Umwelt, in Arzneimitteln, etwa in Augentropfen, Augensalben, Hautpflastern, oder aber Schmuck (Piercing). Die verantwortlichen Partikel können auch über die Hände ans Auge geraten.
Symptome: Die Lidschwellungen treten in der Regel beidseitig auf. Das Erscheinungsbild mit Rötung der Lider und um die Augen, Juckreiz, nässende Bläschen, später Krusten- und Schuppenbildung sieht dem der atopischen Dermatitis (siehe unten) recht ähnlich. Die Schwellungen zeigen sich als erhabene, zunächst "saatförmige" Rötungen, die dann zu Quaddeln werden, ähnlich auch wie bei Nesselsucht. Auf Dauer vergröbert sich die Haut und verhornt.
Therapie: Der wichtigste Schritt besteht darin, den Auslöser zu identifizieren und fortan möglichst zu meiden. Der Hautarzt wird zudem prüfen, ob eine kurzzeitige örtliche Behandlung mit Kortison angebracht ist. Antihistaminika (Anwendung innerlich) lindern den Juckreiz. Bei Reizdermatitis (Irritation der Haut) können kühle, feuchte Augenkompressen und danach Auftragen einer rückfettenden Pflegecreme lindernd wirken. An den Augenlidern am besten abends anwenden (siehe auch "Pflegetipps" weiter unten). - Atopische Dermatitis (atopisches Ekzem, Neurodermitis): Die Entstehung dieser chronischen Hauterkrankung ist komplex. Auslösende Faktoren reichen von Veranlagung über allergische Reaktionen auf Stoffe in der Nahrung oder Umwelt, etwa "Aeroallergene" in der Luft, bis hin zu psychischen Stressfaktoren. Relativ häufig sind Kinder bis zum Jugendalter und junge Erwachsene von dem Hautleiden geplagt. Lidprobleme einschließlich chronischer Schwellungen treten beidseitig auf. Insgesamt verändern sich die Symptome mit dem Alter der Betroffenen.
Symptome: Die geschwollenen Lider sind gerötet und jucken. Die Haut neigt zu Bläschen, nässenden Borken und Rissen. Später kann sich die Oberflächenstruktur vergröbern.
- Säuglinge: Kopf, Gesicht und Streckseiten der Gliedmaßen sowie Beugefalten weisen juckende Rötungen bei sehr trockener Haut auf. Durch das Kratzen kommt es zu Hautinfektionen mit Pusteln und gelblichen Krusten, eventuell Fieber.
- Kleinkinder und Jugendliche: Die Erkrankung zeigt sich vor allem an den Beugeseiten der Gliedmaßen, an Nacken und Händen. Juckreiz ist das beherrschende Symptom. Die betroffene Haut neigt weiterhin zu Trockenheit, verdickt sich und zeigt ein vergröbertes Relief.
- Weiterer möglicher Verlauf: Mitunter zeigt sich ein allergischer Schnupfen oder Asthma. Die Hautveränderungen, vor allem der Juckreiz, lassen manchmal im Laufe der Zeit nach. Die Haut neigt allerdings weiterhin zu Trockenheit, reagiert empfindlich und ist stellenweise verdickt (ausführliche Informationen im Ratgeber "Neurodermitis (Atopische Dermatitis"). - Seborrhoische Dermatitis (seborrhoisches Ekzem): Ursächlich spielen wohl Veranlagung, eine veränderte Zusammensetzung des Talges sowie Hefepilze (Malassezia furfur) eine Rolle.
Symptome: Auf der Kopfhaut, im Gesicht, manchmal auch im Brustbereich, um die Ohren oder auch an den Lidern bildet sich ein Ausschlag mit fettigen, weißlich-gelblichen, manchmal juckenden Hautschuppen. Zudem kann sich in den Lidranddrüsen Sekret stauen. Häufig sind die Wimpernwurzeln gelblich verkrustet. In der Folge kann es auch zu einer bakteriellen Entzündung am Lidrand durch Hautkeime, ähnlich einem Gerstenkorn, kommen (ausführliche Informationen im Ratgeber "Seborrhoisches Ekzem"). - Rosazea, Augenrosazea: Das ist eine der häufigsten entzündlichen Hauterkrankungen Erwachsener, bei der erbliche Faktoren und Immunvorgänge im Hinblick auf eine sogenannte Haarbalgmilbe (Demodex-Befall) im Spiel sind. Die Erkrankung tritt im vierten bis fünften Lebensjahrzehnt auf, häufiger bei Frauen als bei Männern.
Symptome:Das unter der Hautoberfläche gelegene Bindegewebe und die Talgdrüsen verdicken sich. Entzündlich bedingt, erweitern sich feine Äderchen, die Haut rötet sich, es kommt zu Knötchen und Pusteln, vor allem im Bereich von Stirn, Wangen, Nase. Die unterschiedlich ausgeprägten, nur teilweise juckenden Hauterscheinungen finden sich ansonsten häufig am Dekolleté, mitunter hinter den Ohren, am Kopf, Hals und Rücken. De facto nur bei Männern verdickt sich mit der Zeit die Nase knotig und wird unförmig.
Manchmal tritt die Rosazea zuerst an den Lidern auf und bleibt auch über längere Zeit darauf begrenzt. Erkrankungszeichen sind wiederum akneähnlichen Ausschläge, eine Rötung der Lidhaut sowie Schwellungen der Lider und ihrer Umgebung. Häufig entzünden sich die Lidränder (siehe unten), eventuell auch die Augenbindehaut. Gefäßneubildungen im Bereich der Hornhaut und deren Trübung sind eine Komplikation der Augenrosazea. Hier ist unbedingt zeitnah der Augenarzt gefragt, da Sehbehinderung droht(ausführliche Informationen im Ratgeber "Rosazea").
Entzündliche Lidschwellungen durch Krankheitserreger
Bakterien als Auslöser
- Erysipel (hier: Gesichtsrose): Darunter versteht man eine akute, ganz überwiegend durch Keime namens Streptokokken ausgelöste Infektion der Haut. Schon die kleinste Verletzung kann eine Eintrittspforte sein. Der Erreger breitet sich über Lymphspalten in der Haut aus. Verschiedene Faktoren können die Infektion begünstigen, etwa Diabetes mellitus, Abwehrschwäche, höheres Lebensalter.
Symptome: Schon zu Anfang treten Symptome wie Krankheitsgefühl, Fieber, Frösteln und Schüttelfrost auf. Bald kommt es zu einer starken Rötung, Schwellung und brennenden Schmerzen im erkrankten Gesichtsbereich beziehungsweise Lid. Da Lymphwege beteiligt sind, schwellen auch nahe gelegene Lymphknoten an.
Wichtig:Ärztliche Behandlung dieser akuten Hautinfektion ist dringend erforderlich – nicht zuletzt auch, weil verschiedene, mitunter gefährliche Komplikationen möglich sind. Die entzündeten Lymphspalten im Augenlid können veröden, was zu einem chronischen Lidödem führen kann. Der Sehnerv wird womöglich angegriffen mit der Gefahr zu erblinden.
Möglich ist außerdem eine Verschleppung der Bakterien ins Gehirn, was zu einem lebensbedrohlichen Krankheitsbild namens Hirnvenen- oder Sinusvenenthrombose führen kann. Auf dem Blutweg können die Erreger außerdem Entzündungen im Herzen oder in den Nieren verursachen (ausführliche Informationen im Ratgeber "Erysipel (Wundrose)"). - Lidabszess, Lidphlegmone: Ein Lidabszess ist die Komplikationen einer Lidinfektion, meistens mit Keimen wie Staphylokokken (siehe weiter unten: Gerstenkorn) oder Streptokokken (siehe oben: Erysipel). Bei einem Abszess bildet sich eine Art Kapsel, er kann auch nach außen durchbrechen.
Eine Phlegmone breitet sich dagegen flächig in tieferen Hautschichten aus. Zu einer Lidphlegmone kommt es in den seltenen Fällen, wo eine bakterielle Entzündung in der Nachbarschaft des Auges, etwa eine Nebenhöhlenentzündung, direkt auf das Augenlid übergreift. Wenn eine Phlegmone eitrig einschmilzt, entsteht wiederum ein Abszess (Notfälle!).
Symptome: Es kommt bei beiden Entzündungen, die üblicherweise jeweils an einem Auge auftreten, zu einer erheblichen Rötung, Lid- und Gesichtsschwellung (das Lid des anderen Auges kann mit angeschwollen sein!), Überwärmung der Haut und Schmerzen. Das Lid lässt sich häufig nicht aktiv öffnen. Das Auge scheint wegen der Lidschwellung etwas hervorzutreten, es lässt sich aber normal bewegen. Fieber tritt auf. Bei einem Abszess kann eine sogenannte weiche "Fluktuation", eine Art Schwappen, tastbar sein.
Therapie: In der Regel anfangs Betreuung in der Augenklinik; feucht-warme Umschläge auf das Lid, und Antibiotika, die gegen Staphylokokken und Streptokokken wirksam sind, über die Blutbahn. Ein Abszess wird eröffnet und drainiert. Nach Keimanalyse aus dem Abszess passt der Arzt die antibiotische Therapie bei Bedarf an. - Sehr selten: Phlegmone der Augenhöhle (Orbita): Dieses dramatische, aber seltene Krankheitsbild entsteht durch eine fortgeleitete Infektion. Meist greift diese von einer entzündeten Nasennebenhöhle aus auf die Augenhöhle über. Nasennebenhöhlen sind luftgefüllte, mit Schleimhaut ausgekleidete Räume im hier dünnen Gesichtsknochen, die mit der Nasenhöhle verbunden sind. Lid- und Orbitaphlegmonen treten hauptsächlich bei Kleinkindern auf.
Bis zu diesem Alter sind praktisch nur die schon ausgebildeten Siebbeinzellen als Ausgangspunkt relevant, danach andere Nasennebenhöhlen, etwa die Kieferhöhlen. Die Siebbeinzellen liegen im Gesichtsknochen zwischen Nasenwurzel und innerem Augenwinkel. Eine angehende Phlegmone der Augenhöhle entwickelt sich rasch zu einem dramatischen Notfall.
Dank der heute meist rechtzeitigen Behandlung von bakteriellen Infektionen der oberen Atemwege sind Komplikationen wie eine Phlegmone in der näheren Umgebung selten. Dazu trägt auch die empfohlene Impfung gegen den Keim Hämophilus influenza b (Hib) bei, die der besonders für Kleinkinder lebensgefährlichen Hib-Atemwegsinfektion und möglichen Komplikationen vorbeugt.
Symptome: Das betroffene Auge schmerzt stark und lässt sich kaum bewegen, es tritt deutlich hervor, die gesamte Umgebung des Auges einschließlich der Lider ist stark geschwollen, die Bindehaut glasig verdickt und gerötet. Es kommt auch zu Sehstörungen. Die Kinder haben Fieber und wirken sehr krank.
Diagnose und Therapie: Notaufnahme in der Augenklinik. Dort wird unter anderem ein bildgebendes Verfahren, etwa Magnetresonanztomografie (MRT) zur Untersuchung der Augenhöhle und auch des Ursprungsortes der Entzündung, also etwa der Siebbeinzellen, herangezogen. Es folgt umgehend eine intensive Antibiotikagabe über die Blutbahn, eventuell auch eine Operation.
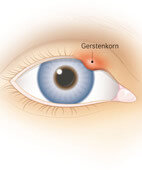
Gerstenkorn: Eine Talgdrüse am Lid entzündet sich
© W&B/Jörg Neisel
- Gerstenkorn: Dahinter steckt eine akute bakterielle Entzündung der Meibom-Drüsen im Lid oder der Talgdrüsen unmittelbar am Lidrand. Verantwortlich sind Keime namens Staphylokokken. Wenn ein Gerstenkorn wiederholt auftritt, sollte ein (Diabetes mellitus Typ 1, Diabetes mellitus Typ 2) ausgeschlossen werden.
Symptome: Ein Gerstenkorn kommt sowohl am Ober- als auch Unterlid vor. Nicht nur die entzündete Stelle, die sehr schmerzhaft und deutlich gerötet ist, dazu auch oft ein Eiterstippchen entwickelt, sondern das gesamte Lid kann geschwollen sein. Mögliche Komplikationen: eitrige Einschmelzung der Lidhaut (Abszess, abgegrenzt oder abgekapselt) oder eine flächig-einschmelzende Entzündung (Phlegmone des Lides, siehe jeweils oben (ausführliche Informationen im Ratgeber "(Hordeolum)").
Viren als Auslöser
- Herpes simplex: Herpes-simplex-Viren gedeihen auf Schleimhäuten. Lippenherpes (Lippenbläschen) gehören zu den häufigsten Infektionen mit Herpes-Viren und wird überwiegend durch die Herpesart HSV-1 verursacht. Der erste Kontakt findet schon sehr früh im Leben statt, nämlich als umsorgter und liebkoster Säugling.
Die Infektion verläuft entweder unbemerkt oder äußert sich als schmerz- und fieberhafte Infektion im Mund (Aphthen, Gingivostomatitis herpetica, Mundfäule). Auch die weniger geläufige Herpes-Infektion am Augenlid – die Herpes-simplex-Blepharitis oder Blepharokonjunktivitis, falls die Bindehaut mitbetroffen ist, – spielt sich häufig im Rahmen einer Erstinfektion mit HSV-1 und insofern meist im Kindesalter ab.
Über Handkontakt mit den hochinfektiösen Bläschen können die Viren in die Umgebung des Auges gelangen und dort ebenfalls entzündliche Bläschen verursachen.
Wie alle Herpes-Viren überdauert Herpes simplex im Körper (Latenz): Das Virus nistet sich in Nervenzellknoten (sensiblen Ganglien) in der Nähe des Rückenmarks oder der Schädelhöhle, ein. Bei Stress, unter Sonnenbestrahlung, veränderter Hormonlage oder Schwächung des Immunsystems kann es wieder aktiv werden und wandert am Nerv entlang zum ursprünglichen "Tatort" zurück. Im Falle der Augen ist dann vor allem die Hornhaut betroffen (gefürchtete Herpes-Hornhautentzündung = Herpes-Keratitis).
Symptome der Lid-(und Bindehaut-)-Erstinfektion: Am leicht geschwollenen Lidrand zeigen sich flüssigkeitsgefüllte Bläschen. Häufig ist auch die Bindehaut ist gerötet und geschwollen. Nahe gelegene Lymphknoten vor dem Ohr können vorübergehend anschwellen.
Ein virushemmendes Medikament (Virostatikum) ist in diesen Fällen häufig angezeigt. Aber Achtung: Bei einer Lidschwellung und Herpes grundsätzlich zum Augenarzt gehen (ausführliche Informationen zum Beispiel im Ratgeber "Herpes labialis (Lippenherpes)"). Er wird die Behandlung an der Ausprägung der Infektion ausrichten. - Herpes zoster im Gesicht: Die auch Gesichtsrose genannte Erkrankung wird durch das Windpocken-Virus (Varizella-Zoster-Virus) ausgelöst. Herpes zoster ist eine Haut- und Nervenerkrankung.
Die Erstinfektion spielt sich in der Regel als "Kinderkrankheit Windpocken" ab. Danach sind die Betroffenen gegen eine Neuinfektion geschützt. Allerdings kann das Immunsystem nicht verhindern, dass dasselbe Virus zu einem späteren Zeitpunkt wieder aktiv wird.
Denn auch Herpes-Zoster-Viren überleben im Körper ("Latenz", siehe oben, Herpes-simplex-Viren). Durch begünstigende Faktoren, etwa Abwehrschwäche, kann der Erreger nach vielen Jahren wieder aktiv werden. In der Regel kommt das bei gesunden Erwachsenen nur einmal vor.
Ein gegen Windpocken nicht immuner Mensch kann allerdings an Windpocken erkranken, wenn er direkt mit dem Bläscheninhalt in Berührung kommt und das Virus aufnimmt. Die "Rose" selbst entsteht jedoch immer nur durch Aktivierung der früher akquirierten Windpocken-Viren. Sie ist also keine Neuinfektion.
Symptome: Es treten ein Jucken, Brennen oder Schmerzen im Versorgungsgebiet (Dermatom) des betroffenen Hirnnervs – des Trigeminus- oder Drillings-Nervs – auf einer Seite im Gesicht auf. Ist das erste Astgebiet betroffen, zeigen sich die Symptome vor allem an der Stirn- und angrenzenden Kopfhaut, am Oberlid, an den Augenbrauen und am Nasenflügel.
Im Falle des zweiten Astgebietes konzentrieren sich die unangenehmen Empfindungen auf das Gebiet zwischen Unterlid und Lippen, das heißt auf die Wange und die Oberlippe.
Meist zwei bis drei Tage nach Schmerzbeginn treten gruppierte Knötchen auf der geröteten Haut auf, die schnell zu klaren Bläschen werden. Der hochinfektiöse Inhalt trübt sich dann gelblich ein, schließlich trocknen die Bläschen aus und verkrusten innerhalb von sieben bis zehn Tagen. Solange Bläschen vorhanden sind, besteht Ansteckungsgefahr.
Im Verlauf der Zoster-Erkrankung, manchmal auch schon vorher, treten Allgemeinsymptome wie Müdigkeit, Kribbeln, Abgeschlagenheit und Fieber auf. Außerdem kann es im Vorfeld zu Schmerzen in bestimmten Körperbereichen kommen, etwa im Nacken.
Die Zosterinfektion des Augenlides kann auf die Hornhaut und Regenbogenhaut übergreifen (Zoster ophthalmicus) und das Sehvermögen gefährden, wenn sie nicht rechtzeitig behandelt wird. Falls einen Monat nach Abklingen der Hauterscheinungen weiterhin Schmerzen im betroffenen Gesichtsbereich bestehen, sprechen Ärzte von einer postzosterischen Neuralgie. Die Schmerzen können mitunter lange, sogar über mehrere Jahre, anhalten.
Therapie: Bei einem Zoster im Gesichts- oder Kopfbereich (Nase, Augen, Ohr) immer zum Arzt! Eine frühzeitig einsetzende virostatische Therapie (Infusion) ist bei Zoster im Gesicht wegen der Gefahr weiterer Komplikationen immer notwendig. Sie kann die Heilung beschleunigen und das Risiko der Zosterneuralgie senken (ausführliche Informationen im Ratgeber "Herpes zoster"). Der Arzt wird außerdem Mittel zur örtlichen Behandlung der Bläschen im Gesicht empfehlen, etwa ein farbloses, transparentes Zinkgel, später eine Salbe zur Aufweichung der Krusten. - Dellwarzen (Mollusca contagiosa): Verursacher sind sogenannte humane Papilloma-Viren (HPV). Dellwarzen kommen bei Kindern häufig im Lidbereich vor, dazu im Nacken, an Armen und Händen.
Symptome: Es bilden sich millimetergroße, weißliche,schmerzlose Knötchen mit zentraler Delle. Die Knötchen sind sehr ansteckend, die Viren werden leicht über direkten Hautkontakt oder eine Schmierinfektion, zum Beispiel infizierte Gegenstände wie Kleidung oder Handtücher, weitergereicht. Am Auge kann es begleitend zu einer Bindehautentzündung kommen (ausführliche Informationen im Ratgeber "Dellwarzen").
Hagelkorn: Die etwas andere Lidentzündung
- Wenn Ausgänge von Talgdrüsen im Lid (Meibom-Drüsen) oder am Lidrand (Zeis-Drüsen) chronisch verstopft sind, staut sich das Sekret, und das umliegende Gewebe entzündet sich. Ergebnis: ein hartes Gebilde am Lid alias Hagelkorn. Diesmal sind jedoch keine Erreger unmittelbar auslösend. Mediziner sprechen hier von einer granulomatösen Entzündung, denn unter dem Einfluss bestimmter Entzündungszellen bilden sich knötchenartige Zellhaufen im Gewebe.
Es gibt verschiedene Voraussetzungen, unter anderem Stoffwechselerkrankungen wie Diabetes mellitus oder ein Gerstenkorn! (siehe oben). Selten verbirgt sich hinter einem vermeintlichen Hagelkorn ein Talgdrüsenkarzinom der Meibom-Drüsen. Ein ebenfalls bösartiger Lidtumor wie das Basalzellkarzinom (siehe unten) kann ähnlich aussehen wie ein Hagelkorn.
Symptome: Es kommt zu einem in der Regel schmerzlosen, etwa trauben- oder kirschkerngroßen derben Knoten am Lid, der sich mit sanftem Fingerdruck nicht verschieben lässt. Der erkrankte Bereich kann auch gerötet und geschwollen sein.
Diagnose und Therapie: Kleine Hagelkörner können sich teilweise von selbst zurückbilden. Ansonsten sicherheutshalber schnell zum Arzt damit. In erster Linie ist der Augenarzt zuständig, bei Bedarf in enger Abstimmung mit einem Hautarzt oder dem Hausarzt.
In den meisten Fällen wird der Arzt alsbald Entwarnung geben, außerdem Tipps zu örtlichen Behandlungsmaßnahmen wie entzündungshemmende Augenmittel, Rotlicht, feucht-warme Kompressen auf den geschlosssenen Lidern. Wenn ein Hagelkorn zu groß ist oder konservative Maßnahmen nicht helfen, wird es unter Schonung der Lidkante operativ entfernt.
Spezielle Ursachen wie andere Augen- oder Grunderkrankungen wird der Arzt bei der Therapie berücksichtigen (ausführliche Informationen im Ratgeber "Hagelkorn (Chalazion)").
Auge, Tränen & Co.
© W&B/Ulrike Möhle
Entzündungen der Tränendrüse, Tränenwege und mehr ... veränderte Tränenflüssigkeit, Tränenwegsverschluss bei Säuglingen
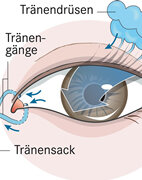
Dazu kurz etwas Anatomie vorweg: Die große Tränendrüse liegt zum Teil seitlich oben in der Augenhöhle, zum Teil im Oberlid. Die Tränen fließen in den seitlichen oberen Bindehautsack – die Umschlagsfalte der Bindehaut unter dem Oberlid. Dort befinden sich noch weitere Tränendrüsen.
Der Lidschlag verteilt die Tränenflüssigkeit auf der Hornhaut. Sie werden bis zum inneren Lidwinkel gespült, wo sie über die Tränenpünktchen am Ober- und Unterlid und die ableitenden Tränenkanälchen in den Tränensack fließen (hier stimmt der Name!). Er liegt innen unter dem Nasenflügel. Von dort bis in die Nase sind es für die Tränen nur noch ein paar Millimeter.
- Tränendrüsenentzündung: Dakryoadenitis heißt die Entzündung der Tränendrüse. Sie tritt weitaus seltener als eine Tränensackentzündung (siehe unten) und meist einseitig auf. Es gibt akute und chronische Formen. Zur akuten Entzündung kommt es vor allem im Rahmen bestimmter Virusinfektionen wie Mumps, Grippe oder infektiöse Mononukleose (Morbus Pfeiffer).
Mitunter sind auch Bakterien die Auslöser, etwa Streptokokken und Staphylokokken, die selten auch einen Abszess in Gang setzen können. Eine chronische Tränendrüsenentzündung beruht zum Beispiel auf speziellen Infektionen, etwa einer Tuberkulose, auf Krankheiten wie Sarkoidose oder Leukämie, mitunter auf bestimmten Formen von Lymphknotenkrebs.
Symptome:
- Akut: Das Oberlid ist schläfenseitig geschwollen und tritt bei mäßiger Schwellung auch nur in diesem Bereich tiefer, weshalb Ärzte in diesem Fall von der "Paragrafenform" sprechen. Es ist spontan und bei sanftem Druck schmerzhaft und auch gerötet.
- Chronisch: Die Schwellung der Tränendrüse entwickelt sich hier langsam, ist schmerzlos und betrifft ein oder beide Augen. Der Augapfel ist meist nach innen unten verlagert, was eine krankhafte Veränderung der Augenhöhle vortäuschen kann.
- Chronische Sonderformen: Neben einer schmerzlosen chronischen Schwellung beider Tränendrüsen können bei manchen Patienten auch die Ohrspeicheldrüsen anschwellen – Symptome, wie sie zum Beispiel bei einem Sjögren-Syndrom beobachtet werden (ausführliche Informationen im Ratgeber "Sjögren-Syndrom"). Auch ausgeprägte Mundtrockenheit gehört hier zu den Leitsymptomen.
Eigenständige Ursachen eines Sjögren-Syndroms – dann wird es sekundäres Sjögren-Syndrom genannt – sind zum Beispiel Bluterkrankungen wie die chronisch lymphatische Leukämie, Hodgkin-Lymphome oder eine Sarkoidose. Letzteres wiederum ist eine Systemerkrankung, die mehrere Organe erfasst (ausführliche Informationen im Ratgeber "Sarkoidose (Morbus Boeck)").
Die Kombination aus chronischer Tränendrüsenentzündung, Uveitis beider Augen – eine Uveitis betrifft mittlere Augenanteile, unter anderem die Regenbogenhaut –, Speicheldrüsenentzündung auf beiden Seiten und Gesichtslähmung kennzeichnen das Heerfordt-Syndrom. Auch hier kann eine Sarkoidose zugrunde liegen.
Diagnose: Eine geschwollene Tränendrüse erkennt der Augenarzt bedingt bei der Untersuchung des Auges. Weitere Maßnahmen, die entweder auf das Auge selbst oder die Feststellung einer Allgemeinerkrankung abzielen, hängen von der jeweiligen Verdachtsdiagnose ab.
Therapie einer Tränendrüsenentzündung allgemein: Bei einer akuten Entzündung im Rahmen einer Virusinfektion können feuchte warme Umschläge und entzündungshemmende Mittel hilfreich sein. Bei einer bakteriellen Infektion setzt der Arzt Antibiotika ein. Ansonsten richtet sich die Therapie nach der möglichen Grunderkrankung (siehe Textlinks). - Tränensackentzündung: Ein Stau im Tränensack bedeutet Keime. In der Folge entzündet sich der Tränensack oder -gang akut (Dakryozystitis). Das Krankheitsbild kommt tendenziell häufiger im höheren Lebensalter vor.
Symptome: Die Umgebung des Tränensacks (was nicht dasselbe ist wie ein erschlafftes, fettgepolstertes Unterlid!) unterhalb des Lidbändchens – der kleinen, im Augenwinkel sichtbaren Falte – ist schmerzhaft geschwollen und gerötet. Eiter kann ins Auge übertreten, dieses ebenfalls gerötet sein.
Wenn das umgebende Gewebe sich entzündet (Dakryophlegmone), schwellen auch die Lider an, möglicherweise sogar auf der Gegenseite. Im weiteren Verlauf ist auch ein Abszess möglich, was sich jedoch durch rechtzeitige Behandlung in der Regel vermeiden lässt.
Therapie: Mit Antibiotika und desinfizierenden feuchten Umschlägen lässt sich die Entzündung häufig kurieren. Bei starker Entzündung und Schwellung, insbesondere einer Phlegmone, muss zusätzlich zur hochdosierten Antibiotikatherapie ein kleiner ableitender Schnitt angelegt werden, um den Tränensack zu entlasten. Ist es zu einem Abszess gekommen, eröffnet der Augenarzt ihn und sorgt für ausreichende Ableitung des Eiters.
Nach Abklingen der Entzündung bleibt der Tränensack im Allgemeinen verschlosssen. Um eine neuerliche Entzündung zu vermeiden, muss der Tränenabfluss wiederhergestellt werden. Hierfür stehen verschiedene Techniken zur Verfügung: endoskopisch, Eröffnen mit einem Mikrobohrer oder Laser (Laserdakryoplastik), manchmal auch durch einen operativen Eingriff von innen (von der Nasenhöhle aus) oder von außen (Toti-Operation). Je nach Vorgehensweise wirkt ein HNO-Arzt an dem Eingriff mit. - Tränenwegsverschluss bei Säuglingen: Normalerweise wird der Tränennasengang, der normale Abflussweg der Tränen, nach der Geburt beim Säugling von selbst durchgängig. Manchmal bleibt er jedoch durch ein Häutchen verschlossen (angeborene Tränenwegstenose).
Dann stauen sich in den ersten Lebenswochen Sekrete in dem Bereich, es kommt zu Tränenträufeln und Eiter im geschwollenen Lidwinkel, die umgebende Haut ist etwas gerötet. Schlimmstenfalls kann sich eine Tränensackentzündung mit Abszess oder Entzündung des umgebenden Gewebes (Phlegmone; siehe jeweils weiter oben) entwickeln.
Therapie: Der Arzt wird zunächst versuchen, das Häutchen durch leichten Druck auf den Tränenwinkel zu sprengen. Er wird den Eltern zeigen, wie sie selbst die sanften, aber gezielt ausstreichenden Bewegungen zur Nase des Babys hin mehrmals täglich durchführen können. Zusätzlich kann der Arzt bestimmte Augentropfen verordnen. Ist das alles erfolglos, wird er versuchen, den Tränenweg über ein eingeführtes Schläuchlein freizuspülen. Wenn das auch nicht hilft, eröffnet er ihn mittels einer feinen Sonde.
Über den passenden Zeitpunkt und die Art der Intervention beraten der Kinder- und Augenarzt die betroffenen Eltern. Allgemein lautet die Empfehlung, nicht zu lange abzuwarten, ob der Kanal sich öffnet, weil es durch wiederholte Entzündungen zu Verklebungen kommen kann.
Nicht entzündliche Lidschwellungen: Lid-Tumore
Der Begriff Tumor bedeutet eigentlich Schwellung eines Gewebes oder Organanteils. Er sagt nichts darüber aus, ob es sich um eine gut- oder bösartige Veränderung oder Geschwulst handelt. Dennoch wird er inzwischen oft gleichbedeutend mit Krebs gebraucht. Am Augenlid kommen zahlreiche Geschwulstformen vor – gut- und bösartige.
Gutartige Geschwülste am Lid
- Xanthelasma: Gelbliche, eher flache, fetthaltige Auflagerung (Plaque) am inneren Lidwinkel, Oberlid oder Unterlid; teilweise Ausdruck einer bestimmten Fettstoffwechselstörung (familiäre Hypercholesterinämie, was der Hausarzt anhand einer Blutuntersuchung abklären kann (wichtig wegen Vorbeugung möglicher Herz-Kreislauf-Krankheiten!).
Therapie: Entfernung laserchirurgisch oder operativ, dadurch auch kosmetisch zufriedenstellende Lidstraffung möglich. - Neurofibrom: Diese gutartige Geschwulstart nimmt ihren Ausgang im Bindegewebe von Hautnerven. Neurofibrome kommen sporadisch und einzeln oder in größerer Zahl bei der Neurofibromatose von Recklinghausen (hier: Typ 1) vor. Die Neurofibromatose ist eine erbliche Tumorerkrankung und die häufigste genetische Erkrankung mit einem autosomal dominanten Erbgang (autosomal bezieht sich auf alle Gene des Körpers außerhalb der Geschlechtschromosomen).
Das heißt, dass die ererbte Mutation des entsprechenden NF-1-Gens immer zu der Erkrankung führt, auch wenn diese sich dann sehr unterschiedlich entwickeln kann.
Zu den Leitsymptomen gehören die Neurofibrome. Diese gestielten Hauttumoren, die sowohl in als auch unter der Haut liegen, können ganze Körperpartien übersäen – für die Betroffenen eine enorme psychische Belastung. Eine Variante, die sogenannten plexiformen Neurofibrome, können recht groß werden und finden sich unter anderem häufig im Gesicht einschließlich der Lider. Lastet etwa ein solches Gebilde auf dem Oberlid, sinkt es herab und behindert das Sehen. Mit dem Alter nehmen die Tumoren zu.
Auch im Auge selbst kommen bei dieser Erkrankung Gewebeneubildungen vor: sogenannte Lisch-Knötchen in der Regenbogenhaut (Irisknötchen), Tumoren am Sehnerv oder in der Netzhaut, außerdem Neurofibrome in der Augenhöhle. Die Betroffenen können auch Skelettveränderungen oder neurologische Störungen entwickeln. Zudem besteht bei Neurofibromatose ein erhöhtes Risiko für bestimmte Krebserkrankungen. - Seborrhoische Hyperkeratose: Warzenähnliche, oberflächlich gelegene Geschwulst des Lides, meist im höheren Lebensalter, gefördert durch Sonnenlichtexposition.
Symptome: Häufig gestieltes, flaches Gebilde mit schuppender Oberfläche und bräunlicher Farbe. - Keratoakanthom: Der zentral verhornende Hauttumor wächst recht schnell. Da er einem Basalzellkarzinom (siehe unten) ähnelt, muss er meist entfernt und feingeweblich eingehend untersucht werden, es sei denn, er bildet sich von selbst zurück.
- Zyste (Retentionszyste): Eine Zyste ist eine meist abgekapselte, sackförmige Höhle unterschiedlichen Inhalts im Gewebe. An den Lidern, vor allem den Lidkanten, kommen zum Beispiel Zysten der unter der Haut liegenden Schweißdrüsen vor.
Da diese Gebilde die Funktionen des Lides stören können, ist es in der Regel angebracht, sie zu entfernen.
Therapie jeweils: Die Entfernung der Schwellung oder Geschwulst wurde teilweise schon angesprochen und erfolgt mittels Laser oder unterschiedlicher, möglichst behutsam-sparsamer Schnitttechniken. Dabei wird so vorgegangen, dass idealerweise weder eine Narbe noch eine Lidverlagerung entsteht. Das entnommene Gewebe wird feingeweblich untersucht.
Dies gilt insbesondere bei verdächtigen Veränderungen. In diesen Fällen wird kein Laser verwendet, da er das Gewebe zerstören würde. Bei einer Neurofibromatose von Recklinghausen sind begrenzte Eingriffe am Lid zur funktionellen und ästhetischen Korrektur angezeigt. Vollständig lassen sich die Tumore nicht entfernen. Dazu sind sie zu sehr im Gewebe verankert oder schlicht in der Überzahl. Je nach Krankheitsbild empfehlen sich regelmäßige ärztliche Kontrollen.
Bösartige Geschwülste am Lid
- Lymphome (maligne): Das sind bestimmte Formen von Lymphdrüsenkrebs mit mehr oder weniger ausgeprägter Bösartigkeit. Ein Lymphom beginnt manchmal als Lidschwellung und kann dazu führen, dass das Lid herabhängt. Ist die Augenhöhle (mit-)betroffen, kann eine veränderte Stellung und eingeschränkte Beweglichkeit des Augapfels resultieren. In der Folge sind Schmerzen und Doppelbilder möglich.
Eine Probenentnahme (Biopsie) gibt Aufschluss über die Art des Gewebes. Die weitere Diagnostik und Behandlung übernimmt ein Facharzt für innere Medizin beziehungsweise Krebsmedizin (internistische Onkologie / Hämatologie). - Tumore der Tränendrüse: Selten kommen Lymphome auch in der Tränendrüse vor. Ebenfalls selten finden sich dort zystenartig vom Drüsengewebe ausgehende Krebsformen, sogenannte adenoid-zystische Karzinome, die anfangs eher langsam wachsen.
- Basalzellkarzinom (Basaliom): Dieser häufigste bösartige Lidtumor tritt in vielfältigen Formen auf, meist am Unterlid. Der Tumor bildet ganz überwiegend keine Metastasen, kann aber wachsen und die nähere Umgebung, bis in den Knochen hinein, zerstören. Am inneren Lidwinkel beispielsweise können diese Tumoren schnell in den Tränensack und die Nebenhöhlen vordringen.
Symptome: Geschwulst mit aufgeworfenem Rand und kleinem Krater in der Mitte, dort auch oft blutend. Die übrige Oberfläche wirkt glänzend, zeigt eine feine Gefäßzeichnung, ist manchmal auch bräunlich verfärbt. Manche Basaliome wachsen eher äiußerlich flach und in die Tiefe.
Therapie: Vollständige chirurgische Entfernung, nach Möglichkeit mit gesundem Geweberand (mikroskopisch kontrollierte Chirurgie). Kosmetisch ungünstige Gewebedefekte lassen sich mit Hilfe plastisch-chirurgischer Maßnahmen decken. Daneben gibt es verschiedene, auch dem Alter des Patienten angepasste Behandlungsalternativen, etwa Kälteverödung (Kryotherapie), photodynamische Therapie und örtliche Behandlungen mit bestimmten Substanzen.
In den ersten drei Jahren nach der Therapie sollte jährlich eine Kontrolluntersuchung beim Hautarzt stattfinden (ausführliche Informationen im Ratgeber "Basaliom (Heller Hautkrebs)"). - Plattenpithelkarzinom (Spinaliom): Flächige oder erhabene Schwellung mit "unruhiger" Oberfläche (Verhornung, Geschwür- oder Krustenbildung). Risikofaktoren: langjährige Sonnenlichtbestrahlung, höheres Lebensalter. Vorstufe ist die aktinische Keratose. Hier sind die bösartigen Zellen noch auf die Oberhaut beschränkt.
Therapie: Nach Diagnosesicherung mit dem Dermatoskop (Lupenbetrachtung mithilfe einer Lichtquelle) und feingeweblicher Untersuchung einer Gewebeprobe wird die Geschwulst nach Möglichkeit chirurgisch entfernt. In fortgeschrittenen Stadien kommen eine Chemo- oder Immuntherapie infrage.
Für die Therapie der Vorstufe (aktinische Keratose) stehen zahlreiche Verfahren zur Verfügung (ausführliche Informationen im Ratgeber "Aktinische Keratose (solare Keratose, aktinische Präkanzerose)" und im Ratgeber "Plattenepithelkarzinom (Spinaliom, heller Hautkrebs"). - Malignes Melanom: Der schwarze Hautkrebs kommt am Augenlid eher selten vor. Eine dunkle (pigmentierte) Verfärbung ("Muttermal") oder ein teint- bis fleischfarbenes Hautmal ist jedoch immer abklärungsbedürftig (ausführliche Informationen im Ratgeber "Malignes Melanom (Schwarzer Hautkrebs)").
Therapie: Sie folgt in der Regel den Behandlungsleitlinien (siehe Kurzleitlinie Malignes Melanom, Arbeitsgemeinschaft Dermatologische Onkologie (ADO), unter "Fachliteratur" am Ende des Beitrages).
! Achtung:Hinter einer Lid(rand)schwellung, die einem Hagelkorn ähnelt (mehr dazu weiter oben, Abschnitt "Hagelkorn, die etwas andere Lidentzündung"), kann sich eventuell eine bösartige Geschwulst verbergen, obwohl dies insgesamt eher selten ist.
Sicherheitshalber grundsätzlich immer damit zum Augenarzt gehen, auch dann, wenn das Gebilde keine größeren Probleme bereitet.
Lidschwellungen bei inneren Erkrankungen
Hautschwellungen (Ödeme) sind Ansammlungen von Wasser und Salz im Zwischenzellgewebe. Dazu kommt es etwa durch Lecks in kleinsten Gefäßen, erhöhten Druck in Venen, einen gestörten Lymphabfluss oder ausgeprägten Eiweißmangel. Dem liegen wiederum verschiedene Krankheiten oder Störungen zugrunde. Ödeme können örtlich, also zum Beispiel an den Lidern, im gesamten Gesicht, an den Schienbeinen oder Knöcheln auftreten.
Bei systemischen Erkrankungen sind in der Regel beide Lider geschwollen und es treten weitere Krankheitszeichen auf. Auch innere Organe können anschwellen. Häufig liegen ernsthafte Krankheitsbilder oder andersartige Organschädigungen vor. Die nachfolgend genannten Krankheiten oder Störungen gehen neben Lidödemen mit weiteren, mehr oder weniger charakteristischen Beschwerden einher.
- Melkersson-Rosenthal-Syndrom: Im Zusammenhang mit einem Morbus Crohn – einer chronisch-entzündlichen Darmerkrankung – oder mit einer Sarkoidose kann mitunter ein Melkersson-Rosenthal-Syndrom auftreten.
Symptome sind eine verstärkt gefurchte Zunge (Lingua plicata), attackenartige Schwellungen der Lippen durch vergrößerte Lippenspeicheldrüsen und des Gesichts, dabei auch der Lider, Wangen oder Stirn. Juckreiz fehlt. Der Fachbegriff orofaciale Granulomatose beschreibt eine hier teilweise zugrunde liegende Art der Entzündung.
Manchmal kommt es auch zu anfallsartigen ein- oder beidseitigen Lähmungen des Gesichtsnervs, wenn dieser an der Durchtrittsstelle durch den Schädelknochen anschwillt. Das Krankheitsbild klingt häufig spontan ab, kann aber wiederkehren. Die Gesichtslähmungen oder Störungen anderer Hirnnerven können im weiteren Verlauf in unterschiedlich ausgeprägter Form vorhanden sein oder bestehen bleiben.
Die Therapie setzt eine genaue Diagnose voraus. Hierzu können umfassende Untersuchungen, unter anderem feingewebliche Analysen von entnommenen Gewebeproben (aus dem Darm, aus geschwollenem Gewebe im Gesichtsbereich) notwendig sein.
Ärzte setzen verschiedene Medikamente ein, ohne dass dazu jeweils gesicherte Studienergebnisse vorlägen. Das liegt an der Seltenheit des Krankheitsbildes. Im Einzelfall können die Einnahme oder die Injektion von Kortison in geschwollene Areale hilfreich sein. - Basedow-Krankheit der Schilddrüse / endokrine Orbitopathie: Darunter versteht man eine autoimmunbedingte Überfunktion der Schilddrüse, mit und ohne Kropf. Die Überfunktion entsteht durch körpereigene Immunstoffe (Autoantikörper) gegen den Ansatzpunkt eines zentralen Hormons im Regelkreis der Schilddrüse, den TSH-Rezeptor.
Diesen Ansatzpunkt nutzt normalerweise das Hormon TSH aus der Hirnanhangsdrüse, um die Schilddrüse zur Hormonbildung anzuregen. Die krankhaft gebildeten Autoantikörper tun dasselbe.
Wichtige Symptome betreffen bei dieser Schilddrüsenkrankheit insbesondere die Augen (das beinhaltet der Name Orbitopathie; endokrin bezieht sich auf die hormonelle Störung: Schwellungen der Augenumgebung einschließlich der Lider und des Bindegewebes der Augenhöhle). Die Augäpfel treten hervor (Exophthalmus), die Augenbindehaut kann sich entzünden. Selten zeigen sich teigige Schwellungen an den Schienbeinen, das sogenannte Myxödem (ausführliche Informationen im Ratgeber "Morbus Basedow (Basedowsche Erkrankung")). - Schilddrüsenunterfunktion (Hypothyreose): Auch eine ausgeprägte Schilddrüsenunterfunktion kann unter anderem zu Schwellungen des Bindegewebes unter der Haut an Armen, Beinen und im Gesicht einschließlich der Lider – also zu Lidödemen – führen. Die Haut wirkt verdickt und aufgequollen, sie ist trocken und kühl. Verschiedene geistige und körperliche Funktionen sind bei Schilddrüsenunterfunktion verlangsamt (ausführliche Informationen im Ratgeber "Schilddrüsenunterfunktion (Hypothyreose")).
- Nephrotisches Syndrom: Bei dieser Störung, die im Zuge einer entzündlichen Nierenerkrankung (Glomerulonephritis) auftreten kann, kommt es zu ausgeprägten Eiweißverlusten über die Nieren. Nierenkörperchen, die empfindlichen Gefäßknäuel (Glomerula) in der Nierenrinde, filtern das Blut und bilden die erste Stufe des Harns. Infektionen, krankhafte Immunvorgänge, Stoffwechselstörungen wie Diabetes, aber auch einige Medikamente können die Nierenkörperchen schädigen.
Dann werden die feinen Gefäße vermehrt durchlässig für Stoffe, die sie normalerweise zurückhalten. Das betrifft vor allem große Bluteiweiße wie Albumin. Es bindet Wasser und sorgt so für eine ausgeglichene Flüssigkeitsverteilung im Gewebe. Geht es über die Nieren verloren, fehlt es im Blut (Hypalbuminämie). In der Folge bilden sich Ödeme.
Symptome: Starker Eiweißverlust über die Nieren (Proteinurie von mehr als 3,5 Gramm pro Tag) führt zu ausgedehnten Schwellungen im Bindegewebe unter der Haut. Die mit dem Finger eindrückbaren Ödeme zeigen sich, abhängig von der Körperposition, etwa an den Unterschenkeln, im Kreuzbereich oder an den Flanken. Auch Finger und Lider sind häufig geschwollen, besonders am Morgen.
Außerdem kann es zu einer Bauchwassersucht (Aszites) mit Zunahme des Bauchumfanges kommen. Sammelt sich Flüssigkeit zwischen Brustkorb und Lungen an (nicht zu verwechseln mit "Lungenwasser" bei Herzschwäche), ist das Atmen erschwert (ausführliche Informationen im Ratgeber "Nierenentzündung (Interstitielle Nephritis, Glomerulonephritis)"). - Zu wenig Natrium (ein Blutsalz) oder Eiweißmangel bei weiteren ernsthaften Erkrankungen begünstigen ebenfalls Ödeme. Das kann zum Beispiel eine fortgeschrittene Leberzirrhose sein. Dabei kommt es zu einer Störung der Eiweißbildung und zur Umverteilung der Körperflüssigkeit.
Ausgeprägte Mangelernährung, etwa bei schweren Darmerkrankungen, sodann Verbrennungen und Krankheitsbilder wie ein ARDS (Adult Respiratory Disstress Syndrome) sind weitere mögliche Ursachen. - Angioödem: Nicht allergisch – oder? Angioödem beschreibt den krankhaften Umstand, dass Blutgefäße in der Tiefe der Haut plötzlich durchlässig werden. Wie durch einen Filter treten große Mengen Flüssigkeit aus dem Blut in die Umgebung über. Dabei können verschiedene auslösende Faktoren im Spiel sein – bis hin zu Medikamenten.
Bradykinin ist insofern auch bei Angioödemattacken beteiligt, die durch verschiedenste "Reize" ausgelöst werden: Herzmittel wie ACE-Hemmer und AT1-Rezeptorantagonisten (Sartane), physikalische Faktoren wie Kälte oder Vibration, Infektionen, operative Eingriffe im Mund- und Zahnbereich, hormonelle Veränderungen, Anwendung östrogenhaltiger Arzneimittel. Vermutlich ist Bradykinin auch bei Angioödemen unklarer Ursache involviert. Häufig findet sich bei einem Angioödem nämlich kein konkreter Auslöser.
Die Verwechslungsgefahr mit Allergien ist stets groß, jedoch sind die genannten Formen des Angioödems nicht allergisch bedingt. Daher nützen hier auch Medikamente wie Antihistaminika und Kortison kaum etwas. Sind auslösende Reize bekannt, sollten sie natürlich möglichst gemieden werden. Ein Medikament wie zum Beispiel C1-INH-Konzentrat kann bei bekannter Diagnose vor einem kritischen Eingriff im Mund-Rachenraum als Kurzzeitprophylaxe eingesetzt werden.
Symptome: Unter dem Einfluss eines bestimmtenkörpereigenenen Stoffes namens Bradykinin kommt es zu einer unvorhersehbar und wiederholt auftretenden, heftigen Hautreaktion mit häufig monströser Schwellung der Lider und des Gesichts, vor allem der Lippen. Die geschwollene Gesichtshaut ist gespannt, blass, eventuell leicht schmerzhaft, juckt aber nicht. Auch ist die Haut nicht gerötet und zeigt keine Quaddeln, anders zum Beispiel als bei einer Urtikaria (siehe unten). Nach wenigen Tagen bildet sich das Ödem zurück. Bei den Attacken, die in monatlichem oder sogar wöchentlichem Abstand, in jedem Fall völlig unvorhersehbar auftreten, sind zudem heftige Bauchschmerzen möglich, falls auch die Darmwand aufquillt.
Diese höchst schmerzhaften Bauchanfälle können den Ödemattacken auch (Jahre) vorausgehen. Selbst Hände, Füße, Harnwege und Genitalien schwellen mitunter an. Gefährliche Verläufe eines Angioödems sind nicht auszuschließen, etwa wenn auch Zunge und Kehlkopf mitreagieren oder ein erheblicher Flüssigkeitsverlust über den Darm einsetzt. Die Stimmbänder im Kehlkopf bilden die Stimmritze (Glottis). Schwillt nun die Zunge an oder die Glottis zu (Glottisödem), tritt erhebliche Atemnot auf, es besteht Lebensgefahr durch Ersticken. Warnsymptome: Engegefühl im Hals, veränderte Stimme, Atemnot.
Bradykininvermittelte Angioödeme können seltener auch erblich bedingt sein. Sie heißen dann hereditäre Angioödeme (HAE). Dabei liegen Veränderungen (Mutationen) verschiedener Gene vor, meist verbunden mit einer Störung und/oder Mangel eines bestimmten Eiweißes (C1-Esterase-Inhibitor-, kurz: C1-INH). Dieses Enzym ist in Körpersystemen aktiv, wo Bradykinin eine Schlüsselrolle hat. Zur Diagnose und Therapieplanung ist der Spezialist gefragt, der die notwendigen Schritte bis hin zu Blutanalysen und empfohlenen Gentests durchführt.
! Wichtig: Zur Behandlung (Akut- oder Langzeitbehandlung) stehen verschiedene Medikamente zur Verfügung. Auch eine arztbegleitete Selbstbehandlung zu Hause ist möglich. Jeder Patient mit HAE durch C1-INH-Mangel sollte mit einem Notfallausweis und einem Notfallmedikament ausgestattet sein. Am besten werden betroffene Patienten, auch Schwangere, in Abstimmung mit Angehörigen und dem Hausarzt/Gynäkologen einem HAE-Behandlungszentrum mitbetreut. Die Medikamentenbehandlung bei erblichem C1-INH-Mangel ist meist eine Langzeittherapie. Eine Patientenselbsthilfegruppe informiert Interessierte (siehe "Fachliteratur/Weitere Infos" am Ende des Beitrags). - Anders verhält es sich mit Schwellungen bei einer Nesselsucht (Urtikaria). Diese ist mit starkem Juckreiz verbunden und betrifft nur oberflächliche Hautschichten und nicht die Schleimhäute. In der Regel handelt es sich um eine sogenannte Mastzell-vermittelte Reaktion. Dabei bewirken bestimmte, im Körper gebildete Antikörper namens Immunglobuline E (IgE), dass die Mastzellen das Gewebshormon Histamin freisetzen – eine typisch-allergische Reaktion. Klassische Auslöser (Allergene) sind zum Beispiel Nahrungsmittel wie Krustentiere, Fisch, Nüsse oder Erdnüsse. Naturlatex spielt ebenfalls eine Rolle. Starkes Allergiepotenzial hat auch Insektengift.
- Bei Schwellungen durch Überempfindlichkeitsreaktionen ist ebenfalls Histamin im Spiel, und es kommt wiederum häufig zu einer Urtikaria. Die Auslöser, Lebensmittelfarbstoffe oder Medikamente, führen rasch zur Ausschüttung von Histamin aus ihren Speichern, den Mastzellen.
Im Extremfall kann eine allergische oder Überempfindlichkeitsreaktion mit Urtikaria in einen allergischen Schock (Anaphylaxie, Notfall) übergehen. Das heißt: Bei einer akuten allergischen Reaktion können anfangs die Lider wie auch andere Partien des Gesichtes, insbesondere Lippen, dazu Mund und Zunge, anschwellen. Der weitere Verlauf kann dann zum Beispiel zu Symptomen wie Schwindel, Kopfschmerzen und Hautreaktionen (Rötung, Juckeiz, Quaddeln) führen, gefolgt von starker Atemnot, Blutdruckabfall und einem lebensbedrohlichen Atem- und Kreislaufstillstand. - Eine pseudoallergische Reaktion mit Ödemen wird nicht durch IgE-Antikörper vermittelt. Mögliche Auslöser wie Acetylsalicylsäure, sogenannte nicht steroidale Antirheumatika (entzündungshemmende NSAID; Ausnahme: COX-2-Inhibitoren) und ins Blut injiziertes Kontrastmittel können über eine direkte pharmakologische Wirkung spezielle gefäßaktive Stoffe abrufen, und es kommt wieder zu den "Gefäßlecks" und Ödemen. Eine Kontrastmittelreaktion kann allerdings auch über den Histaminhebel laufen.
- Selten liegt eine autoimmunbedingte Mastzell- bzw. Histaminreaktion oder eine autoimmunbedingte Funktionsstörung von C1-INH (siehe oben) vor, etwa bei bestimmten Formen von Lymphknotenkrebs, bei Autoimmunkrankheiten oder Infektionskrankheiten. Dann wird die Behandung der Grunderkrankung dazu beitragen, Angioödemattacken zu vermeiden.
Wie einem Angioödem, einer Urtikaria oder einer Anaphylaxie ansonsten vorbeugen?
Bei Schwellungszuständen sind alle Ausprägungen möglich – von mild bis lebensbedrohlich. Falls der Auslöser eines Angioödems, etwa ein Medikament wie ein ACE-Hemmer, bekannt ist, heißt die Devise, ihn umgehend zu meiden. Bei unbekannter Ursache ist das natürlich (zunächst) schwierig, der Verlauf unvorhersehbar, sofortige Notfallversorgung mit allen heute verfügbaren Maßnahmen aber oft lebensrettend. Das gilt auch für schwere Allergien. Bei erblichen Angioödemen ist eine vorbeugende Langzeittherapie möglich. Entscheidend ist immer, dass zwischenzeitlich eine exakte Dagnose gestellt wurde.
Ist wiederum gesichert, dass ein Arzneimittel für eine pseudoallergische Reaktion verantwortlich war, wird der Notarzt, Klinikarzt oder Hausarzt je nach stattgefundener Symptomatik auch hier die Therapie überprüfen, aussetzen oder umstellen.
Wer bereits eine schwere Reaktion bei Insektengiftallergie durchgemacht hat, sollte stets sein Notfall-Set mit vorbereiteten Adrenalinspritzen zur Selbstinjektion dabei haben. Das Set enthält außerdem weitere antiallergische Medikamente wie Kortison, ein Antihistaminikum und ein inhalierbares Betasympathomimetikum. Im Notfall dennoch immer den Arzt oder Notarzt hinzuziehen.
Kontrollieren Sie einmal jährlich die Haltbarkeit der Notfallmittel und ersetzen Sie sie bei Bedarf. Eine Immuntherapie, früher Desensibilisierung genannt, ist bei verschiedenen Allergien, darunter solchen auf Insektengift, grundsätzlich möglich (siehe auch Ratgeber "Heuschnupfen, allergischer Schnupfen"). Vor der Behandlung informiert der Arzt Sie genau über die möglichen Risiken.
Ganz wichtig sind Schulungen zur Anwendung des Notfall-Sets. Allergiker, besonders wenn sie ein Anaphylaxie-Risiko haben, erhalten einen Allergiepass. Auch Patienten mit erblichem Angioödem werden mit einem Notfallausweis/ Notfallmedikament versorgt (siehe oben). Die Betroffenen sollten die Ausrüstung überall mit sich führen.
Zum Thema Urtikaria weitere Informationen im entsprechenden Ratgeber "Urtikaria (Nesselsucht)". - Einseitiges Ödem im Lid- und Gesichtsbereich: Bei einer nicht das Auge selbst betreffenden Erkrankung kommt eine einseitige Lidschwellung eher selten vor, abgesehen von Insektenstichen. Mögliche Ursache kann eine Schädigung im Zentralnervensystem sein, bei der die Nervenbahnen für die Gefäßmotorik (Vasomotion) auf einer Kopfseite mitbetroffen sind. Gesichtslähmungen (Fazialisparesen) können sich ungünstig auf den venösen Abfluss auswirken und dadurch ebenfalls zu örtlichen Schwellungen führen.
Der Venenabfluss aus dem Kopfbereich kann eventuell auch einmal etwas tiefer liegen, zum Beispiel in der Halsregion, und zu einer Schwellung auf der entsprechenden Seite im Gesicht führen. Das betrifft auch den Hals, es zeigt sich ein verdickter Venenverlauf. Mögliche Ursachen: zum Beispiel vergrößerte Lymphknoten oder Tumoren am Hals, am Kehlkopf oder im oberen Brustraum. Dementsprechend sind weitere Beschwerden möglich.

Bei Schwellungen im Gesicht, auch an den Augenlidern, sollte eine Schwangere den Frauenarzt informieren
© iStock/kupicoo
Lid- und Gesichtsödeme in der Schwangerschaft
In der Schwangerschaft ist der Anstieg des Flüssigkeitsvolumens im Körper ein normaler Vorgang, solange er durch eine gesteigerte Harnbildung einigermaßen kompensiert wird. Andernfalls bilden sich Schwellungen (Ödeme). Ödem und Ödem ist aber nicht dasselbe.
Schwellungen vor allem an den Beinen, besonders abends, sind in erster Linie eine Antwort auf hormonelle und mechanische Effekte. Zum einen führen steigende Hormonspiegel zu einem vermehrten Flüssigkeitsgehalt der Gewebe und zur Weitstellung der Beinvenen. Beides begünstigt Beinschwellungen.
Zum anderen vermindert die sich vergrößernde Gebärmutter den venösen Rückstrom des Blutes aus den Beinen in Richtung Herz. Dadurch können sich Krampfadern bilden, die ihrerseits Schwellungen und das Gefühl schwerer Beine mit sich bringen.
Ödeme an den Händen oder im Gesicht einschließlich Lidern dagegen sind keine normalen schwangerschaftsbedingten Veränderungen. Vielmehr können sie – wenn auch als unsichere Zeichen – auf eine möglicherweise sich anbahnende Schwangerschaftskomplikation wie eine Präeklampsie hinweisen.
Die Präeklampsie gehört zu den häufigsten Gründen für eine vorzeitige Entbindung. Vor allem Schwangere über 40 Jahren und Frauen mit Erst- und Mehrlingsschwangerschaften sind betroffen. Bei dem Krankheitsbild, das ganz überwiegend in der zweiten Hälfte der Schwangerschaft auftritt, kommt es zu Eiweißverlusten über die Nieren, oft auch zu einem schwangerschaftsbezogenen Bluthochdruck (Messwerte ab 140/90 mmHg).
Zu den medizinischen Risikofaktoren gehören Erkrankungen wie Diabetes, Nierenerkrankungen, vorbestehender Bluthochdruck, Autoimmunkrankheiten und eine Präeklampsie bei einer früheren Schwangerschaft.
Der Frauenarzt (Gynäkologe) wird bei Schwangeren, die einen Bluthochdruck entwickeln oder Risikofaktoren für eine Präeklampsie haben, außerhalb des normalen Kontrollrhythmus wöchentlich den Blutdruck, das Körpergewicht, die Eiweißausscheidung im Harn und verschiedene Blutwerte überprüfen. Zusätzlich sollte die Betroffene den Blutdruck selbst zu Hause kontrollieren.
Selbstverständlich begutachtet der Frauenarzt auch engmaschig, ob sich das Kind normal entwickelt. Häufig ist sicherheitshalber eine stationäre Betreuung empfehlenswert. Bei Bedarf kann in der Klinik auch eine eventuell notwendige Behandlung des Bluthochdrucks eingeleitet werden.
Eine Therapie zur Vorbeugung einer Präeklampsie kommt für Frauen mit erhöhtem Erkrankungsrisiko infrage. Sie beinhaltet die Einnahme von niedrig dosierter Acetylsalicylsäure ab der Frühschwangerschaft bis etwa zur 34. Schwangerschaftswoche.
Der betreuende Gynäkologe wird hier rechtzeitig die Weichen stellen.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Informationen und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.




