Eileiterentzündung und Eierstockentzündung (Adnexitis)
Schmerzen im Unterbauch können durch eine Eileiterentzündung verursacht sein
© Fotolia/SyB
Symptome: Woran erkennt man eine Eileiterentzündung?
Die Beschwerden bei einer Adnexitis können sehr unterschiedlich sein. Bei manchen Frauen verläuft die Infektion fast unbemerkt. In anderen Fällen ist die Situation lebensgefährlich. In jedem Fall ist es wichtig, bei Beschwerden frühzeitig den Frauenarzt aufzusuchen.
Folgende Anzeichen deuten auf eine Eileiter- und Eierstockentzündung hin:
- Schmerzen im Unterbauch, oft einseitig
- die Schmerzen können ausstrahlen
- Übelkeit und Erbrechen
- Fieber
- starkes Krankheitsgefühl
- eventuell (riechender) Scheidenausfluss
Hinter den genannten Symptomen können aber auch andere Ursachen stecken.
Typischerweise treten die ersten Anzeichen einer Eileiter- und Eierstockentzündung kurz nach der letzten Monatsblutung oder zur Mitte des Zyklus um den Eisprung herum auf. Krankheitserreger gelangen dann leichter durch den Gebärmutterhals zu den Eileitern.
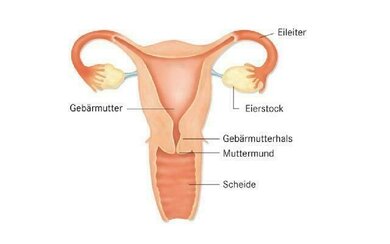
Weibliche Anatomie: Die Grafik zeigt die Lage von Eierstöcken und Eileitern
© W&B/Ulrike Möhle
Ursachen: Wie entsteht eine Eileiterentzündung?
Eine Adnexitis wird meistens durch Bakterien verursacht. Sie erreichen Eileiter und Eierstock auf unterschiedlichen Wegen:
- Aufsteigende Infektion: Die Bakterien gelangen von außen über die Scheide zu den Eileitern und Eierstöcken. Dies kann beim Geschlechtsverkehr oder nach frauenärztlichen Eingriffen der Fall sein, beispielsweise bei einer Ausschabung oder dem Einsetzen der Spirale
- Absteigende Infektion: Die Entzündung greift von einem Nachbarorgan auf die weiblichen Geschlechtsorgane über – zum Beispiel vom Blinddarm bei einer Blinddarmentzündung
- Hämatogene Infektion: Erreger werden über das Blut verbreitet. Eine Genital-Tuberkulose ist ein Beispiel
Meistens handelt es sich um eine aufsteigende Infektion. Vor allem Frauen in jüngeren Jahren erkranken an einer Eileiter- und Eierstockentzündung. Vor der ersten Periode oder nach den Wechseljahren ist eine Eileiterentzündung selten.
Da während des Geschlechtsverkehrs Bakterien übertragen werden können, stellt ungeschützter Sexualkontakt mit wechselnden Partnern ein Risiko für eine Adnexitis dar. Eine Ansteckung mit Chlamydien oder Gonokokken (dem Erreger von Tripper), spielt dabei eine besondere Rolle.
Ein Östrogenmangel, eine geschwächte Immunabwehr und Stoffwechselkrankheiten wie Diabetes mellitus können eine Adnexitis ebenfalls begünstigen.
Wie stellt der Arzt die Diagnose?
Um eine Eileiter- und Eierstockentzündung zu diagnostizieren, ist neben dem ausführlichen Gespräch eine eingehende Untersuchung durch den Frauenarzt notwendig. Häufig wechselnde Sexualpartner oder gynäkologische Eingriffe, wie das Einsetzen der Spirale, lenken den Verdacht auf eine Adnexitis.
Charakteristisch für eine Adnexitis ist ein der sogenannte Portioschiebeschmerz, wenn der Frauenarzt bei der gynäkologischen Untersuchung mit den Fingern gegen den Muttermund drückt.
Zur weiteren Diagnostik entnimmt der Arzt einen Abstrich aus der Scheide und dem Gebärmutterhals. Dieser enthält im Fall einer Eileiter- und Eierstockentzündung zahlreiche Entzündungszellen. Auch Bakterien können unter Umständen darin nachgewiesen werden. Durch einen speziellen Abstrich gelingt der Nachweis von Chlamydien. Diese Erreger sind häufig Auslöser einer Adnexitis.
Bei der Ultraschall-Untersuchung kann der Frauenarzt Flüssigkeitsansammlungen wie Eiter, verdickte Eileiter oder vergrößerte Eierstöcke erkennen.
Liegt eine Eileiter- und Eierstockentzündung vor, sind meistens bestimmte Entzündungswerte im Blut erhöht.
In unklaren Fällen kann eine Spiegelung (Laparoskopie) des Beckens den Nachweis einer Adnexitis erbringen. Es handelt sich dabei um einen operativen Eingriff. Ein feines Instrument (Endoskop) wird über einen kleinen Schnitt in der Bauchdecke in die Bauchhöhle eingebracht. Über eine Optik lassen sich die Organe im Bereich des Beckens in Augenschein nehmen.
Therapie: Was hilft bei einer Eileiterentzündung?
Bei einer Eileiter- und Eierstockentzündung ist oft ein stationärer Aufenthalt im Krankenhaus sinnvoll – insbesondere dann, wenn auf eine ambulante Therapie keine wesentliche Besserung eintritt, oder wenn die Diagnose anfangs nicht eindeutig ist. Eine Adnexitis kann ähnliche Symptome hervorrufen wie eine Eileiterschwangerschaft oder eine Blinddarmentzündung.
Zur Behandlung einer Eileiter- und Eierstockentzündung gehören zunächst einige Basismaßnahmen. Neben Bettruhe ist sexuelle Enthaltsamkeit während der Behandlungszeit sinnvoll. Fremdkörper, wie die Spirale, müssen entfernt werden.
Behandlung mit Antibiotika
Die medikamentöse Behandlung einer Eileiter- und Eierstockentzündung erfolgt hauptsächlich durch Antibiotika. Zunächst wird ein Antibiotikum verabreicht, das sich gegen die wahrscheinlichsten Erreger richtet. In der Zwischenzeit werden durch einen Abstrich aus Scheide und Gebärmutterhals die tatsächlichen Erreger ermittelt. Mithilfe eines sogenannten Antibiogramms kann die Empfindlichkeit der Bakterien auf bestimmte Antibiotika getestet werden. Auf diese Weise lässt sich die Eileiter- und Eierstockentzündung gezielt bekämpfen.
Je nach Erreger und Schwere der Eileiter- und Eierstockentzündung kann die Therapiedauer bis zu drei Wochen betragen. Bei sexuell übertragbaren Erregern, zum Beispiel Gonokokken oder Trichomonaden, ist auch eine entsprechende Behandlung des Partners ratsam.
Neben der antibiotischen Behandlung der Adnexitis können zusätzlich entzündungshemmende und schmerzstillende Medikamente gegen die Beschwerden der Eileiter- und Eierstockentzündung verordnet werden.
Unterstützend können Hausmittel wie Wärmeanwendungen, Bettruhe oder zumindest körperliche Schonung, sowie eine ausreichende Flüssigkeitszufuhr wirken – sofern aus ärztlicher Sicht nichts dagegen spricht.
Eileiterentzündung: Welche Komplikationen kommen vor?
Bei rechtzeitiger Behandlung heilt eine Eileiter- und Eierstockentzündung normalerweise aus.
Bleibt eine Adnexitis jedoch längere Zeit unentdeckt, können Komplikationen auftreten. So können Eiteransammlungen (Abszesse) in den Eileitern oder Eierstöcken den Krankheitsverlauf verschlechtern. Es ist auch möglich, dass die Infektion auf andere Organe übergreift.
Im Extremfall kommt es zu einer Entzündung des Bauchfells (Peritonitis) im gesamten Bauchraum. Breiten sich die Erreger über die Blutbahn aus, spricht man von einer Blutvergiftung oder Sepsis. Diese seltenen Komplikationen der Adnexitis sind lebensbedrohlich. Besonders gefürchtet sind Infektionen mit speziellen Bakterien, wie Anaerobiern oder Haemophilus influenzae.
Als Spätfolge einer Eileiter- und Eierstockentzündung können Verwachsungen auftreten. Durch die Entzündungen im Bauchraum verkleben die Organoberflächen miteinander. Solche Verklebungen können unter Umständen Schmerzen verursachen. Auch können sie die Passage der Eizelle vom Eierstock in die Gebärmutter blockieren. Findet dennoch eine Befruchtung statt, ist das Risiko einer Eileiterschwangerschaft erhöht.
Bei einem vollständigen Verschluss der Eileiter ist eine natürliche Schwangerschaft so gut wie ausgeschlossen. Es ist möglich, Verwachsungen operativ zu lösen.
Unerkannte Eileiter- und Eierstockentzündungen sind eine häufige Ursache für ungewollte Kinderlosigkeit. Insbesondere Erreger wie Chlamydien können schleichende, kaum merkbare Verläufe verursachen und zur Unfruchtbarkeit führen.
Regelmäßige Kontroll-Untersuchungen durch den Frauenarzt und die konsequente Anwendung von Kondomen können vor Infektionen schützen und das Risiko einer Adnexitis mindern.

Privatdozent Dr. med. Günter Raab, Facharzt für Frauenheilkunde
© W&B/privat
Beratender Experte
Dr. med. Günter Raab ist Facharzt für Gynäkologie und Geburtshilfe und Privatdozent an der TU München. Neben seiner Praxistätigkeit im Zentrum für Frauenmedizin im Schäfflerhof, München, arbeitet er als Belegarzt in der WolfartKlinik in Gräfelfing. Neben allgemeiner Gynäkologie sind seine Spezialgebiete die operative Gynäkologie und Brusterkrankungen.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.



