Blasse Haut (Blässe)
Woher kommt die Hautfarbe?
Im Hautkolorit spiegelt sich, woher wir kommen. Seit Jahrmillionen passen sich die Gene des Lebens an ihre Umgebung an. Die Erbanlagen bestimmen zum Beispiel, ob, welche und wie viele Farbpigmente – Melanin – unsere Haut bildet.
Im Vergleich zu angestammten Südeuropäern haben waschechte europäische "Nordlichter" einen hellen Teint: Ihre Haut produziert weniger Melanin, und die Pigmente sind anders gemischt und verteilt. Das bedeutet: Die Geografie beeinflusst die Hauttönung. Je höher die UV-Strahlung vor Ort, desto stärker im Allgemeinen die natürliche Pigmentierung der Haut.
Vornehme Blässe – über Jahrhunderte ein Schönheitsideal
Der Lebensraum prägt neben körperlichen Merkmalen wie Haut- und Haarfarbe auch die kulturellen Besonderheiten. So wird der Hautton zum Stilelement. Und Stil ist dem Wandel der Zeit unterworfen. Von den alten Hochkulturen Ägyptens über die Renaissance bis in das 20. Jahrhundert hinein galt makellose Blässe als Zeichen für Schönheit und Wohlstand – in weiten Regionen Asiens und Arabiens bis heute.
Schon früh verhalfen einige Tricks dazu, besonders dem Gesicht den erwünschten edlen hellen Schein zu verleihen. Ob Bleiweißschminke, Püderchen oder Wachse – alles war als Mittel zum Zweck willkommen, koste es, was es wolle. Der Haut gereichte das keineswegs immer zum Vorteil. Und das Blei wurde schließlich als Gift entlarvt.
Dauerbrenner heute: Brauner Teint
In den 20iger Jahren und stetig zunehmend ab den 60iger Jahren des 20. Jahrhunderts wendete sich in der westlichen Welt das Blatt: Der Mensch wurde immer mobiler und freizeitbewusster. Fortan symbolisierte sonnengebräunte Haut Wohlbefinden und Fitness. Blässe dagegen stand für Müdigkeit, Überarbeitung, Erschöpfung, oder sie stellte den Betroffenen gleich unter Krankheitsverdacht.
Blasse Haut: Länger jung und gesünder?
Schon länger warnen Experten: Übertrieben gebräunte Haut altert vorzeitig (ähnlich wie einst die bleiweißgequälte!). Mehr noch: Sonnenstrahlung – natürliche und erst recht die künstliche UV-Strahlung auf der Sonnenbank – schädigt bei regelmäßigem, intensiven Einwirken schon in jungen Jahren die Haut. Mehr noch: Das Risiko für Hautkrebs steigt drastisch.

Keltischer Hauttyp (Hauttyp 1) mit rotem Haar und sehr heller Haut: Vorsicht Sonne!
© Thinkstock/Goodshot
Melanin – der körpereigene Farbstoff
Melanin verleiht Haut, Haaren und Augen ihre individuelle Eigenfarbe. Die Produktion steht unter der Regie von Hormonen aus dem Gehirn. Was die Haut betrifft, so lagert sich das Pigment in der oberen Schicht ein und schützt die darunterliegenden Zellen.
Ultraviolett-(UV-)strahlung im Sonnenlicht regt die Haut an, vorübergehend mehr Melanin zu bilden. Wie viel, hängt vom Hauttyp ab. Das Spektrum reicht von sehr heller Haut (Typ 1) über den Mischtyp (Typ 3) bis zu dunkler Haut (Typ 6). Menschen mit heller, blasser Haut bräunen kaum oder nie. Ihre Haut entwickelt somit praktisch keinen Eigenschutz und bekommt rasch einen starken Sonnenbrand.
Die Devise für Menschen mit heller Haut heißt daher: Regelmäßig raus ja, aber ohne Sonnenschutz der unbedeckten Hautpartien nur kurz, in unseren Breiten etwa fünf bis 20 bis 25 Minuten. Mehr zu den Hauttypen und wie Sie sich vor zuviel UV-Licht schützen, erfahren Sie im Beitrag "Sonnenschutz für jede Haut".
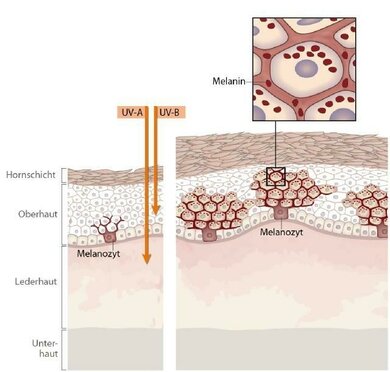
Die Haut und ihr Pigment Melanin
© W&B/Dr. Ulrike Möhle, bearb. Jörg Neisel
Wenn Pigment fehlt
Mitunter ist die Bildung von Melanin in der Haut erblich bedingt gestört. Der Stoff kann in der Haut, in den Haaren und Augen oder nur in den Augen fehlen. Kennzeichen dieses sogenannten Albinismus (von lat. albus = weiß) sind je nach Ausprägung, aber auch ethnischer Abstammung, eine mehr oder weniger helle Haut, helle Augen und helles Haar.
Daneben gibt es erbliche Entwicklungs- und Verteilungsstörungen der melaninbildenden Zellen (Pigmentzellen, Melanozyten). Die Folgen sind angeborene, mehr oder weniger große weiße Flecken oder Streifen der Haut. Das Haar kann ebenfalls mitbetroffen sein, teilweise auch die Augen.
Im Laufe des Lebens kann es zu punktuellen oder flächenhaften Pigmentverlusten in der Haut kommen. Das ist zum Beispiel bei Hauterkrankungen wie der Weißfleckenkrankheit der Fall. Die Auslöser sind hier vielfältig. Dazu gehören Veranlagung, sodann vermutlich durch Umweltbelastungen und Stress beeinflusste Genveränderungen, Immunstörungen und selbstzerstörerische Prozesse in den Pigmentzellen.
! Achtung: Auf Hautkrankheiten mit weißen Flecken oder Streifen geht dieser Beitrag nicht näher ein.
Rote Blutkörperchen: Daran kann es bei Blutarmut mangeln
© PhotoDisc/ RYF
Was die Hautfarbe sonst noch beeinflusst
Das Blut
Blässe kann, muss aber nicht eine Blutarmut (Anämie) anzeigen. Blutarmut bedeutet, dass die Menge des roten Blutfarbstoffes oder der roten Blutkörperchen vermindert ist. Mitunter liegt eine Verteilungsstörung der roten Blutkörperchen vor, etwa bei Störungen der Milz. Sind auch die Schleimhäute blass, steigt die Wahrscheinlichkeit einer Blutarmut.
Die Durchblutung
Von der Durchblutung hängt es ganz erheblich ab, welche Tönung die Haut hat. Die Zirkulation in der Haut schwankt stark: von zirka 0,4 Liter pro Minute – dann ist die Haut richtig kühl und blass – bis zum mehr als Zehnfachen, etwa bei großer Hitze oder in der Sauna. Hier sind die Gefäße maximal erweitert, um möglichst viel Wärme abzugeben. Die Haut wird rosig, und schon bald perlt der Schweiß.
Die Zusammensetzung des Blutes wirkt sich ebenfalls auf die Durchblutung und damit die Hautfarbe aus. Ist die Zahl der Blutkörperchen vermehrt, wird das Blut "dickflüssiger". Krankhafte Bluteiweiße haben mitunter zur Folge, dass rote Blutkörperchen verklumpen und dünnkalibrige Gefäße, etwa an den Fingern, verstopfen. Bei zu aktiver Blutgerinnung oder Unebenheiten an der Innenwand eines Gefäßes kann sich ein Gerinnsel bilden und die Ader verschließen. Dann zeigt sich die Haut im zugehörigen Bereich jeweils weißlich-blass bis violett.
Daneben sind noch weitere Faktoren für die Durchblutung und damit den Hautton verantwortlich, zum Beispiel die Gefäßspannung (Gefäßtonus). Der Tonus hängt mithin vom Adrenalinspiegel ab. Adrenalin gehört zu den Stresshormonen. Starker Schreck – kreidebleiches Gesicht: Diese jedem bekannte Abfolge ist Teil der Stressreaktion, die zum Überlebensrepertoire gehört. Die Hautgefäße verengen sich, die Durchblutung konzentriert sich auf die Muskeln und unmittelbar lebenswichtige Organe wie Herz, Lungen, Gehirn.
Auch ein starker Anstieg oder plötzliches Absacken des Blutdrucks lässt Betroffene häufig kreidebleich bis aschfahl aussehen.

Packen Sie sich bei Kälte warm ein
© Thinkstock/Comstock Images
Die Temperatur
Kälte verhält sich gegenüber der Haut im Prinzip ähnlich wie eine Stressreaktion. Noch dazu kann sie dem Körper erheblich schaden. Nicht nur Eiseskälte, auch kalter Wind oder Nässe bei Temperaturen noch deutlich über Null führen bei schlecht Gewappneten, etwa wenn sie unzureichende oder beengende Kleidung tragen, leicht zu Erfrierungen. Besonders empfindlich sind die kälteexponierten Körperteile: Nase, Ohren, Finger, Zehen.
Schwellungen
Gewebeschwellungen (Ödeme) lassen die Haut heller und blasser als sonst erscheinen. Die Transparenz ist durch die Wassereinlagerung vermindert, farbgebende Strukturen unter der Oberfläche schimmern dann weniger durch.

Auch der Hauttyp 2 benötigt sehr guten Lichtschutz
© Thinkstock/iStockphoto
Ursachen für "normale" Blässe
Persönliche Merkmale
- Keltischer oder germanischer Teint? Jeder hat sein individuelles Kolorit. Diese Eigenfarbe der Haut wie die der Haare und Augen hängt vom Gehalt an Melanin ab (siehe oben, "Melanin – der körpereigene Farbstoff").
Das Hautpigment existiert in zwei Hauptformen: als bräunlich-schwarzes Eumelanin und als gelblich-rötliches Phäomelanin. Ausschlaggebend für die Hautfarbe ist die Mischung und Verteilung der beiden Komponenten. Im Einzelnen regeln das die Gene. Das betrifft auch den Einfluss der geografischen Herkunft auf die Hautpigmentierung.
Manche Menschen haben konstitutionsbedingt, also aufgrund bestimmter körperlicher Voraussetzungen, einen niedrigen Blutdruck und neigen vermehrt zu Blässe. Mehr dazu im Abschnitt "Blässe bei niedrigem Blutdruck" weiter unten.
- "Stubenhocker"-Blässe: Die Lebensweise färbt deutlich auf die Haut ab. Wer zum Beispiel Tag und Nacht fürs Examen büffelt und daneben noch jobbt, dem steht das Programm garantiert ins bleiche Gesicht geschrieben.
- Angeborener Pigmentmangel (Albinismus): Albinismus ist eine genetisch bedingte, angeborene Stoffwechselstörung. Die Betroffenen können kein oder kaum Melanin bilden. Wie ausgeprägt sich das jeweils äußert, hängt von der zugrundeliegenden Genveränderung ab. Es gibt beim OCA Mutationen verschiedener Gene und damit auch verschiedene Melaninvorkommen und Farbausprägungen der Haut, Haare und Augen. Weltweit recht häufig kommt der "okulokutane Albinismus" (engl. Abkürzung: OCA, betrifft Augen, Haut und Haare) vor. Bei der klassischen vollständigen Form (OCA 1A) fehlt Melanin komplett. Daneben gibt es auch Albinismus-Formen, die sich nur an den Augen auswirken.
Symptome: Die klassische, vollständige Form ist von Geburt an sichtbar: Die Kinder kommen mit weiß bis hellrosafarbener Haut und weißen Haaren auf die Welt, die Augen sind rosa oder hellblau bis hellgrau.
Ist etwas Pigment vorhanden, können die Haare eine gelbe oder rötliche Farbe annehmen.
Sehprobleme bei Albinismus umfassen Sehfehler wie Weit- oder Kurzsichtigkeit, erhöhte Blendungsempfindlichkeit, Schielen. Recht typisch ist der unterschiedlich ausgeprägte Nystagmus, umgangssprachlich oft Augenzittern genannt. Die angeborene Störung geht in der Regel mit Sehbehinderung einher ("sensorischer Nystagmus"). Dies hängt damit zusammen, dass die Stelle des schärfsten Sehens auf der Netzhaut durch den Pigmentmangel unterentwickelt ist: Es liegt eine Makulahypoplasie vor. Häufig ist auch die Sehnervenbahn verändert. Die Sehschärfe erreicht bei vielen Betroffenen höchstens zehn Prozent.
Achtung: Haut, die zu wenig oder überhaupt kein dunkles Pigment bilden kann, ist hochgradig sonnenbrand- und krebsgefährdet. Umfassender Sonnenschutz für Haut und Augen ist daher absolut unerlässlich.

Schwangere brauchen mehr Vitamine und Mineralstoffe
© Banana Stock/RYF
Vitamin- und Mineralstoffmangel
- Schwangerschaft, Stillzeit, Kindes- und Jugendalter: In diesen Lebensphasen ist der Bedarf an Mineralstoffen, Vitaminen und Spurenelementen erhöht. Das heißt auch, dass ein Risiko für Mangelerscheinungen besteht. Zu geringe Zufuhr von B-Vitaminen (Vitamin B12, Folsäure) und Eisen beispielsweise kann zu Blutarmut führen. Folsäure ist für die gesunde Entwicklung des Ungeborenen enorm wichtig. Schwangere haben hier einen ganz deutlichen Mehrbedarf, besonders in den ersten drei Monaten. Schon mindestens vier Wochen vor einer geplanten Schwangerschaft sollten sie das empfohlene normale Tagessoll an Folsäure über die Ernährung decken und zusätzlich Folsäure einnehmen.
- Vegetarische Kost: Für Eiweiß-, Vitamin- und Mineralstoffmangel gefährdet sein können Vegetarier, besonders, wenn sich die ganze Familie rein pflanzlich, also vegan ernährt. Zu knapp werden könnte es zum Beispiel bei B-Vitaminen, Vitamin D, Kalzium, Eisen, Jod und Zink. Die deutsche Gesellschaft für Ernährung (DGE) e. V. hält eine vegane Ernährung im gesamten Kindesalter für ungeeignet.
- Hohes Alter: Ältere, gebrechliche Menschen, die sich nur noch wenig bewegen können oder bettlägerig sind, wirken oft blass und matt. Kräftigend können eine aktivierende Betreuung und vollwertige, gesunde Ernährung sein, natürlich auch Aufenthalte im Freien. Einen Vitaminmangel, etwa von Vitamin D, wird der Arzt entsprechend behandeln.

Blässe, Unwohlsein...das sind Gründe, zum Arzt zu gehen
© Banana Stock/RYF
Wann bei Blässe zum Arzt?
Blässe ist eigentlich ein unzuverlässiges Symptom. Wenn Sie sich nicht wohlfühlen oder den Eindruck haben, dass mit Ihrer Gesundheit etwas nicht stimmt, sollten Sie stets den Arzt um Rat fragen.
- Gehen Sie gleich zum Arzt, wenn Sie in letzter Zeit auffallend bleich aussehen oder feststellen, dass ein bestimmter Körperbereich neuerdings blass und / oder geschwollen ist.
- Besonders dringlich ist der Arztbesuch, wenn Sie weitere Beschwerden haben wie etwa Schmerzen, Schwindel, Magen-Darm-Probleme, Bauchschmerzen, Müdigkeit, Frösteln, einen schnellen Puls, Kreislaufschwäche, Atemnot. Auch eine Ohnmacht muss der Arzt genauer abklären.
- Bemerken Sie, dass Ihre Monatsblutung ungewöhnlich stark ist, länger als üblich dauert oder aber wiederkommt, obwohl Sie bereits die Wechseljahre hinter sich haben, ziehen Sie bitte alsbald den Frauenarzt zu Rat.
- Wenn Sie Blutspuren auf dem Stuhl oder einen schwarz gefärbten Stuhl feststellen, begeben Sie sich umgehend in ärztliche Behandlung.
- Das gilt auch, wenn Sie Auffälligkeiten des Harns beobachten, etwa eine veränderte Farbe oder Menge.
Weiterführende Ratgeber: "Blut am After/aus dem Darm" und "Blut im Urin".
Ob blasse Haut wirklich krankhaft ist und was im Einzelnen zugrunde liegt, kann nur der Arzt sagen. Die Begleitsymptome sind für die Diagnose oft aufschlussreicher. Häufig stehen gezielte Therapien zur Verfügung.
Dazu finden Sie in den als Links angegebenen Ratgebertexten weitere Informationen. Über die wichtigsten Ursachen bei Blässe lesen Sie in den folgenden Abschnitten mehr.

Blässe: Vielleicht ist es Blutarmut?
© Jupiter Images GmbH/Ablestock
Ursachen für krankhafte Blässe (1):
AM GANZEN KÖRPER
Blässe bei Erkrankungen des Blutes
- Blutarmut (Anämie): Die roten Blutkörperchen transportieren den lebensnotwendigen Sauerstoff zu den Zellen. Dazu benötigen sie Hämoglobin, den roten Blutfarbstoff. Nach etwa vier Monaten ist eine Generation roter Blutkörperchen durch eine neue ersetzt. Anders gesagt: Blutkörperchen, die ausgedient haben, werden erneuert. Dafür zuständig ist das Knochenmark.
Hakt es bei der Blutbildung, kommt es zu Blutarmut. Häufig ist Eisenmangel schuld, gefolgt von Folsäure- und Vitamin-B12-Mangel. Weitere Ursachen sind Erkrankungen des blutbildenden Knochenmarks, der Nieren, chronische Krankheiten wie Krebs, Blutkrebs (Leukämie), Rheuma und andere Autoimmunerkrankungen, ferner Blutungen.
Blutarmut entsteht aber auch, wenn der Körper Blutzellen vermehrt abbaut (Blutzerfall, Hämolyse) oder "aus dem Verkehr zieht" (Verteilungsstörung). Dies kommt zum Beispiel bei Krankheiten vor, die den roten Blutkörperchen oder dem roten Blutfarbstoff zusetzen oder die roten Blutkörperchen an sich ziehen ("poolen"). Dabei spielen auch Veränderungen der Milz sowie des Immunsystems, das krankhafte Antikörper (Autoantikörper) gegen roten Blutkörperchen bildet, eine Rolle.
Auch Medikamente sind hier mitunter auslösend. So kann mitunter durch Arzneimittel wie nicht steroidale Antirheumatika (Entzündungshemmer) eine sogenannte immunhämolytische Anämie entstehen. Schließlich kann eine Malaria die roten Blutkörperchen zerstören.
Symptome: Akute Blutarmut äußert sich in der Regel deutlicher als chronische. Auch die Ursachen spielen bei den Symptomen eine Rolle. Die Haut ist bei Blutarmut möglicherweise blass und fahl. Doch lässt sich vom Ausmaß der Blässe nicht unbedingt auf den Grad der Blutarmut schließen. Zuverlässiger zeigt sie sich an blassen Schleimhäuten.
Weitere Kennzeichen sind Müdigkeit, Schlappheit und Konzentrationsstörungen, bei Eisenmangel oft auch trockene Haut mit Juckreiz. Stärkere Blutarmut kann ein Ohrensausen oder Pochen in den Ohren, Atemnot, Schweißausbrüche und Schwindelanfälle bis hin zu Ohnmacht auslösen, besonders bei Anstrengungen. Dann können auch Brustschmerzen (Angina pectoris, Brustenge) auftreten. Leidet das Herz bereits unter Durchblutungsstörungen, droht gegebenenfalls ein Herzinfarkt.[42263]
- Leukämie: Kennzeichnend ist hier die starke Vermehrung weißer Blutzellen und ihrer Vorläufer. Sie stammen aus dem Knochenmark. Dort können sie die normale Blutbildung verdrängen. Das führt zu einem Mangel der reifen Blutzellen: Zuwenig rote Blutkörperchen bedeutet Blutarmut. Mangel an weißen Blutzellen schwächt die Körperabwehr. Fehlen Blutplättchen oder arbeiten sie nicht richtig, steigt die Blutungsneigung.
Leukämiezellen können sich im Körper ausbreiten und ihn weiter schwächen. Faktoren, die eine Leukämie begünstigen, sind Röntgenstrahlen, Radioaktivität, bestimmte chemische Substanzen, manche Krebsmedikamente und Genveränderungen.
Es gibt akute und chronische Leukämien, nach der Art der beteiligten Zellen myeloische und lymphatische Formen. Die teilweise ähnlichen Veränderungen bei den einzelnen Leukämieformen spiegeln sich auch in den Symptomen wider.
Symptome:
- Akute Leukämie: Anfangs kommt es zu Fieber, Müdigkeit, Schweißausbrüchen, kurz: grippeähnlichen Beschwerden. Blässe, Abgeschlagenheit und eventuell Atemnot lassen eine zusätzlich aufgetretene Blutarmut vermuten. Punktförmige Rötungen an der Haut und den Schleimhäuten (sogenannte Petechien), etwa in Mund oder Nase, weisen auf eine gesteigerte Blutungsneigung hin. Die Anfälligkeit für Infektionen ist erhöht. Schwellen Lymphknoten und Milz an (seltener auch die Leber), können unter anderem Bauchschmerzen und Völlegefühl auftreten. Kopfschmerzen. Erhöhte Lichtempfindlichkeit, Übelkeit, Erbrechen sowie Sehstörungen oder Lähmungen im Gesicht signalisieren einen Befall der Hirnhäute.
- Chronische myeloische Leukämie (CML): Die Erkrankung bleibt zunächst meist über mehrere Jahre symptomlos. Später fühlen die Betroffenen sich oft abgeschlagen, müde, haben keinen Appetit und verlieren ungewollt Gewicht. In fortgeschrittenen Stadien tritt Blutarmut auf, die sich durch Schwäche, Blässe und Atemnot zu erkennen geben kann. Zur erhöhten Anfälligkeit für Infektionen, Milzschwellung und vermehrter Blutungsneigung siehe oben (akute Leukämie).
- Chronische lymphatische Leukämie (CLL): Recht typisch sind vergrößerte, schmerzlose Lymphknoten, etwa in der Leiste. Später entwickelt sich unter anderem eine Blutarmut mit Müdigkeit, häufig auch Blässe, sowie eine vermehrte Blutungsneigung (siehe oben, akute Leukämie).
Mehr über diese Erkrankungen erfahren Sie in den Ratgebern "Akute Leukämie", "Chronische myeloische Leukämie" und "Chronische lymphatische Leukämie".

Bequem und einfach: Den Blutdruck am Handgelenk messen
© W&B/Martin Ley
Blässe bei niedrigem Blutdruck
- Niedriger Blutdruck (arterielle Hypotonie): Nach Angaben der Deutschen Hochdruckliga liegt bei Blutdruckwerten von unter 100 mmHg systolisch und unter 60mmHg diastolisch eine Hypotonie vor. Der systolische ist der obere, zuerst gemessene Blutdruckwert, der diastolische der zweite, untere. Normal sind Werte oberhalb des hypotonen Niveaus, und zwar bis maximal 139/89 mmHg. Ab 140/90 liegt Bluthochdruck vor.
Der Blutdruck wird von der Herzkraft, vom Blutvolumen sowie von der Elastizität und Spannkraft der Schlagadern bestimmt. Jüngere Menschen – eher junge, schlanke Frauen – haben mitunter niedrige Blutdruckwerte, aber deswegen nicht unbedingt Beschwerden (primäre, essenzielle Hypotonie). Auch in der ersten Hälfte der Schwangerschaft sinkt der Blutdruck meist etwas, um danach wieder anzusteigen. Die Grenze liegt hier ebenfalls bei 140/90 mmHg. In den späteren Lebensjahren legt der Druck häufig zu. Andererseits haben auch Menschen über 65 Jahren mitunter einen zu niedrigen Blutdruck. Das hängt dann oft mit Erkrankungen des Herzens oder anderer Organe zusammen (sekundäre Hypotonie).
Niedriger Blutdruck ist krankhaft, wenn die Durchblutung darunter leidet. In der Folge kann es zu verschiedenen Beschwerden kommen.
Symptome: Menschen mit Hypotonie kommen morgens oft nur schwer in Gang. Sie neigen zu kalten Händen und Füßen, einigen Quellen zufolge auch zu blasser Haut. Der eine fühlt sich zu wenig leistungsfähig, ermüdet rasch, ist ständig unkonzentriert. Der andere klagt über innerliche Unruhe, depressive Verstimmung und schlechten Schlaf. Fällt der Blutdruck zu rasch ab, etwa vom Liegen zum Stehen, kann es auch zu einem Kollaps kommen (Ohnmacht, orthostatische Synkope).
Mehr über die arterielle Hypotonie, ihre krankhaften Formen und die Therapiemöglichkeiten erfahren Sie im Ratgeber "Niedriger Blutdruck (Hypotonie)".

Mögliche Warnsymptome einer Ohnmacht: Blässe, Benommenheit, Schweißausbruch
© Thinkstock/Stockbyte
- Ohnmacht (Synkope): Unterschiedlichste Kreislaufstörungen können zu ein- und derselben Reaktion des Körpers führen: einem Kollaps mit kurzem Bewusstseinsverlust (Ohnmacht, Synkope). Eine bestimmte Form, die vasovagalen Reflexsynkopen, stufen Ärzte eher als harmlos ein. Solche Synkopen treten in erster Linie bei jungen gesunden Menschen auf.
Vasovagal besagt, dass der Vagusnerv in bestimmter Weise auf die Gefäße einwirkt: Der Nerv gehört zum vegetativen System und hat dämpfende Effekte im Kreislauf. Unter seinem Einfluss lässt die Gefäßspannung reflexartig nach, der Blutdruck fällt ab, eventuell auch der Puls. Sind die Reaktionen zu stark, bekommt das Gehirn vorübergehend nicht genug Blut, und der Betroffene verliert kurzzeitig das Bewusstsein.
Entsprechende Reize für den Vagus sind zum Beispiel starke Schmerzen, intensive Gefühlsregungen wie Erschrecken oder Angst, der Anblick von Blut, psychischer Stress. Auch die Ohnmacht ekstatischer Fans beim Pop-Konzert gehört in diese Rubrik. Langes Stehen in dichten Menschenansammlungen oder endloses Sitzen in stickigen Vortragsräumen können ebenfalls einen Schwächeanfall bis hin zur Reflexsynkope auslösen.
Symptome: Schwindel, Blässe, Herzklopfen, Schwitzen, Kältegefühl, zwanghaftes Gähnen und Benommenheit sind oft Warnzeichen des bevorstehenden Bewusstseinsverlustes bei einer "klassischen" Reflexsynkope. [49337]
- Notfall Kreislaufschock: Von einer Ohnmacht zum Kreislaufschock scheint es nicht weit zu sein. Der fundamentale Unterschied: Der Bewusstseinsverlust bei einer Synkope geht von alleine wieder zurück. Wer jedoch einen Kreislaufschock erleidet, ist in Lebensgefahr und hat nur Überlebenschancen, wenn ihm sofort und effektiv geholfen wird.
Ganz allgemein bedeutet Kreislaufschock ein akutes, bedrohliches Kreislaufversagen. Der Blutdruck ist niedrig. Das noch zirkulierende Blut bleibt lebenswichtigen Organen wie Herz und Gehirn vorbehalten. Andere Gewebe können dagegen schon bald einen Sauerstoffmangel erleiden. Wenn die innere Balance des Körpers vollends entgleist, kann dies zu unumkehrbaren Schäden und zum Tode führen.
Häufiger Auslöser eines Schocks ist ein Herzinfarkt, der zu akuter Herzschwäche führt. Auch eine schwere Herzrhythmusstörung oder eine Lungenembolie kann einen Kreislaufschock auslösen. Daneben gibt es besondere Schockformen.
Symptome: Eine blass-graue, feuchte, kühle Haut ist zwar häufig vorhanden. Doch ist die Hautfarbe ein unzuverlässiges Zeichen. Bei Schock infolge Blutvergiftung (Sepsis) beispielsweise kann die Haut (zunächst) auch feucht-warm, beim allergischen Schock gerötet, juckend und von blasenartigen Quaddeln überzogen sein.
Zunehmender Sauerstoffmangel beim Kreislaufschock ist indirekt auch daran erkennbar, dass sich die Ohrläppchen, Lippen und Fingernägel bläulich-grau verfärben. Weitere mögliche Anzeichen eines Schocks sind eine flache, schnelle Atmung, Atemnot, ein sehr schneller Puls, Schwäche, Zittern Unruhe, Übelkeit. Es drohen Kreislaufversagen und Tod.
Lesen Sie mehr im Beitrag "Schock". Wie Sie Erste Hilfe leisten, darüber informiert das Spezial "Erste Hilfe leisten – so geht es".

Gelbsucht: oft besser am Augenweiß als an der Haut zu erkennen
© Image Source/ RYF
- Leberzirrhose: Blasse bis gelbliche Haut
Der knotige Umbau, die Verhärtung und Schrumpfung der Leber, also eine Zirrhose, hat viele Ursachen. Auf Platz eins steht chronisch überhöhter Alkoholkonsum. Im fortgeschrittenen Stadium der Erkrankung versagen wichtige Leberfunktionen wie Entgiftung und Stoffaufbau. Es fehlt dann zum Beispiel das Eiweiß Albumin, ein wichtiges Produkt der Leber.
Dadurch und durch eine Umverteilung des Venenblutes kommt es zu Gewebeschwellungen (Ödemen), vor allem im Bauchraum. Dass die Betroffenen oft zu wenig Eiweiß, Vitamine und andere Nährstoffe aufnehmen, verstärkt die Neigung zu Ödemen noch.
Symptome: Das Hautkolorit wirkt blass und fahl – aufgrund der meist verminderten Hautdurchblutung und des häufig erniedrigten Blutdrucks. Häufig nimmt die Haut auch eine gelbliche Tönung (Gelbsucht) an. Nach Abkühlung zeigt sich oft eine auffallende Weißfleckung, etwa an den Gliedmaßen. Im späteren Verlauf einer Leberzirrhose werden mitunter die Nägel an Händen und Füßen weiß. Sammelt sich Flüssigkeit im Bauchraum an, kann der Leib sich vorwölben.
Achtung: Bei der Eisenspeicherkrankheit (Hämochromatose), einer erblichen Ursache der Leberzirrhose, kommt es häufig zu dunklen Hautverfärbungen, insbesondere in den Achselhöhlen. Dort können zudem die Haare ausfallen.[43203]
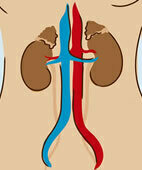
So liegen die Nieren im Körper (schematisch; ein Klick auf die Lupe öffnet das gesamte Bild)
© W&B/Astrid Zacharias
Nierenkrankheiten
- Chronische Nierenschwäche: Eine der wichtigsten Ursachen hier ist die Zuckerkrankheit (Diabetes mellitus, siehe unten). Menschen mit Nierenschwäche erleiden häufig eine Blutarmut, insbesondere wenn die ausscheidungspflichtigen Substanzen Kreatinin und Harnstoff im Blut deutlich angestiegen sind. Verantwortlich ist einmal der Mangel des Hormons Erythropoetin (EPO).
Es entsteht in der Niere und regt die Bildung roter Blutkörperchen im Knochenmark an. Außerdem kann die Lebensdauer der roten Blutkörperchen verkürzt sein, sodass das Knochenmark mit der Lieferung roter Blutkörperchen nicht mehr nachkommt.
Symptome: Bei Nierenschwäche neigen die Hautgefäße dazu, sich zu verengen. Es treten häufig Schwellungen des Gewebes (Ödeme) auf, etwa an den Augenlidern oder Beinen. Dazu kommt häufiger auch der Blässeeffekt einer Blutarmut: Die Haut wirkt dann insgesamt blass, ebenso die Schleimhaut, etwa im Mund.
In geschwollenen Körperbereichen kann das Kolorit noch blasser aussehen. Bei fortschreitender Nierenschwäche nimmt die Hautfarbe mitunter eine eher milchkaffeefarbene Tönung an, dazu tritt Juckreiz auf.[42537]

Insulin spritzen gehört bei vielen Diabetikern zum Alltag
© W&B/Martin Ley
Stoffwechselstörungen, hormonelle Erkrankungen
- Unterzuckerung bei Diabetes: Die Stoffwechselkrankheit Diabetes führt zu erhöhten Blutzuckerspiegeln. Betroffene mit Diabetes Typ 1 müssen von Anfang an Insulin spitzen, weil sie kein eigenes Insulin mehr bilden können. Das Insulin schleust den Zucker aus dem Blut in die Körperzellen, die ihn zur Energiegewinnung benötigen.
Bei Diabetes Typ 2 produziert der Körper zunächst zwar noch Insulin, doch sprechen die Zellen nicht mehr richtig darauf an (Insulinresistenz). Medikamente wirken eine Zeit lang, später muss auch hier das fehlende Insulin gespritzt werden. Diabetiker, die Insulin benötigen und / oder Tabletten wie zum Beispiel Sulfonylharnstoffe oder Glinide einnehmen, sind vermehrt gefährdet, eine Unterzuckerung (Hypoglykämie) zu erleiden.
Symptome bei Unterzuckerung: Zu den typischen Zeichen gehören Blässe, Schwitzen, Zittern, schneller Puls.
Lesen Sie mehr darüber im Spezial-Beitrag "Die Unterzucker-Warnzeichen"
- Schilddrüsenunterfunktion: Bei einer Unterfunktion bildet die Schilddrüse zu wenig Schilddrüsenhormone. Auslösend kann zum Beispiel eine Entzündung sein. Die Unterfunktion verursacht zahlreiche Beschwerden.
Kennzeichnendes Symptom ist unter anderem ein Myxödem, eine teigige Schwellung an beiden Schienbeinen. Auch die Augenlider schwellen an. Dazu kommen Symptome wie kühle, trockene, blasse Haut, Frieren, allgemeine Schwäche, Müdigkeit, Haarausfall, Gewichtszunahme, Neigung zu Verstopfung und depressiver Verstimmung. [42989]
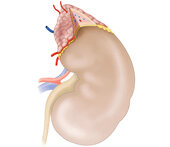
Die Nebennieren sitzen kappenartig auf den Nieren
© W&B/Dr. Ulrike Möhle
- Phäochromozytom: Ursache dieser hormonellen Erkrankung sind überwiegend gutartige Geschwülste des Nebennierenmarks oder von Nervenknoten außerhalb der Nebennieren. Sie schütten unkontrolliert Hormone wie Adrenalin und Noradrenalin (im Volksmund auch Stresshormone genannt) aus. Es treten anfallsartige Blutdruckanstiege auf.
Symptome: Anfallsartige Blässe ist eines der typischen Symptome. Daneben kommt es zu Kopfschmerzen, Schwitzen, Herzklopfen, Zittern, Gewichtsverlust und eventuell Bauchschmerzen.
- Ausfall der Hirnanhangdrüse (vorderer Anteil): Die auch Hypophysen-Vorderlappeninsuffizienz genannte Erkrankung führt zu umfassenden Hormonmangel-Zuständen. Dies betrifft unter anderem:
– die Schilddrüse: Folge ist eine Unterfunktion (siehe oben);
– die Nebennierenrinde: Es kommt zur (sekundären) Unterfunktion (Nebennierenrindeninsuffizienz) mit Mangel des körpereigenen Hormons Kortisol (Symptome hier: Blässe, Schwäche, Blutdruckabfall, Kollapsneigung);
– die Produktion von Melanin in der Haut: Fehlt Melanin, nimmt die Haut eine wächsern-blasse Farbe an;
– und die Keimdrüsen: Dann bleibt zum Beispiel die Regelblutung aus (Amenorrhö), Augenbrauen und Achselbehaahrung schwinden, in der Stillperiode entfällt die Milchbildung.
Zu den verschiedenen Ursachen gehören Geschwülste, eine Langzeitbehandlung mit Kortison und sehr selten Durchblutungsstörungen bei einer Entbindung (Sheehan-Syndrom).
- Apropos Unterfunktion der Nebennierenrinde: Extrem selten ist der erblich bedingte Pro-Opiomelanocortin (POMC-)Mangel. Blasse Haut, rote Haare, fettleibig von frühester Kindheit an, Krämpfe durch Unterzuckerungen – das Problem zeigt sich sich schon bald nach der Geburt. POMC ist ein Vorläufer von ACTH und MSH. ACTH ist das Hypophysenhormon, welches die Hormonbildung in der Nebennierenrinde steuert. Das Hormon MSH, ebenfalls aus der Hypophyse, regelt die Melaninbildung in der Haut. Der Ausfall von POMC führt zu einem Mangel an ACTH und MSH, das heißt zu einer Unterfunktion der Nebennierenrinde (siehe vorheriger Abschnitt) mit Kortisolmangel und fehlender Melaninbildung in der Haut. Da auch die Appetitregulation gestört ist, werden die Babys nie satt und entwickeln alsbald erhebliches Übergewicht.

Gliederschmerzen, Fieber, Husten, Blässe: Das passt zu einer Grippe
© Jupiter Images GmbH/Polka dot com
Infektionen
Zahlreiche Infektionen, angefangen bei Erkältungskrankheiten, können mit Blässe einhergehen. Je nachdem, welches Krankheitsbild vorliegt, treten verschiedenste Begleitsymptome auf. Nachfolgend nur ein Beispiel.
- Grippe: Verantwortlich sind hochansteckende Grippeviren aus der Gruppe der Influenza-Viren vor allem des Typs A, in zweiter Linie vom Typ B.
Zu den Symptomen gehören unter anderem plötzliches Frösteln, Krankheitsgefühl, oft hohes Fieber, Kopfschmerzen, Husten. Noch einige Wochen nach der akuten Phase können Beschwerden wie Schwächegefühl, Blässe, Reizhusten und Appetitlosigkeit fortbestehen.
Wichtig: Gegen Grippe und einige andere Infektionskrankheiten kann man sich vorbeugend impfen lassen. Mehr dazu im Beitrag "Grippe".
Schlafmittelvergiftung
Einnahme zu hoher Dosen schlaffördernder oder beruhigender Medikamente kann – ungewollt oder in Selbsttötungsabsicht – eine Vergiftung (Intoxikation) auslösen. Alkohol verstärkt die betäubende Wirkung.
Die Symptome hängen von der Art des Schlafmittels ab. In der Regel sind die Betroffenen schläfrig und blass. Dazu treten oft Übelkeit und Brechreiz auf. Das Zusammenspiel der Muskeln, die Koordination, ist gestört. Das kann zum Beispiel zu Gangstörungen führen. Stärkere Vergiftungen können mit ausgeprägter Blässe, Kreislauf- und Atmungsstörungen sowie Bewusstlosigkeit einhergehen.
Ursachenfür krankhafte Blässe (2):
BLASSE HAUTABSCHNITTE
Mitunter ist die Haut nur stellenweise blass. Verantwortlich für die Entfärbung können einmal Verletzungen sein wie Erfrierungen einzelner Körperteile. Zu den krankhaften Ursachen gehören unter anderem "Farbspiele" im Gesicht wie bei Scharlach (siehe nachfolgend). Recht typisch ist Blässe bei Durchblutungsstörungen im Zuge von Gefäßkrämpfen, Gefäßkrankheiten und bei Schwellungen (Ödemen).

Offene Flanke beim Kälteschutz das kann wehtun
© istock/Phil Keen
Erfrierung und Unterkühlung
- Oberflächliche Erfrierung: Wirkt Kälte länger oder stärker auf die Haut ein, kann diese tiefgreifende Schäden davontragen. Bei leichten Erfrierungen an der Oberfläche (Grad I) bilden sich in der Regel noch keine Blasen und Wunden, und es bleiben keine Schäden zurück.
Verletzungen, Alkohol- und Drogenmissbrauch, körperliche Schwäche, Durchblutungsstörungen aufgrund von Gefäßerkrankungen – alles dies begünstigt Kälteschäden. Vermehrt gefährdet sind auch ältere Menschen und Kinder. Erfrierungen sind zudem bei Unterkühlung möglich. Dabei sinkt die Körpertemperatur auf unter 36 Grad Celsius. Die Gefäße an den Körperenden verengen sich dann stark, um die lebenswichtigen Organe im Körperzentrum besser mit Blut zu versorgen.
Erhebliche Kälteschäden des Hautgewebes kann schließlich unsachgemäßer Gebrauch von unvorstellbar kaltem Kryo-Material wie Trockeneis oder flüssiger Stickstoff (der bringt es nahezu auf minus 200 Grad Celsius!) verursachen.
! Tipp: Ein Körperteil, das eine Erfrierung erlitten hat, nie schnell wiedererwärmen, etwa durch ein heißes Bad. Die Haut auch nicht rubbeln, massieren oder mit Schnee abreiben. Stattdessen den kalten Körperbereich in Kontakt mit einem warmen bringen: eiskalte Hände beispielsweise in die Achselhöhlen legen.
Symptome:
– Erfrierung Grad I: Die Haut ist blass und kalt. Später verfärbt sie sich rot, eventuell auch rotbläulich. Anfänglich kaum berührungsempfindlich, schmerzt, kribbelt und pocht es an den betroffenen Stellen heftig, nachdem das Blut wieder pulsiert.
– Unterkühlung:Die Haut ist insgesamt blass und kalt. Es kommt zu Muskelzittern, beschleunigtem Puls und vertiefter Atmung. Starke Unterkühlung kann lebensbedrohlich sein.
Infektionen
- Scharlach: An der Infektionskrankheit erkranken typischerweise Kinder im Alter von 4 bis 12 Jahren. Auslösend sind bestimmte Bakteriengifte.
Symptome: Erste Beschwerden wie hohes Fieber und Halsweh treten schlagartig auf. Dann folgt ein punktförmiger, teilweise juckender Ausschlag, der sich vom Oberkörper auf die übrigen Körperpartien ausbreitet. Er lässt den Mundbereich, Handinnenflächen und Fußsohlen frei. Dieses blasse Dreieck um Mund und Nase ist zusammen mit weiteren Symptomen recht scharlachtypisch.
Weiterführende Informationen gibt es im Ratgeber "Scharlach"
Durchblutungsstörungen – Gefäßkrankheiten
- Periphere arterielle Verschlusskrankheit (PAVK): Schlagadern durchbluten den Körper, sie leiten sauerstoff- und nährstoffreiches Blut zu den Zellen. Bei Arteriosklerose (Gefäßverkalkung) kommt es zu Ablagerungen in den Gefäßen. Sie verengen oder verschließen sich (arterielle Thrombose), die Durchblutung leidet empfindlich darunter. Rauchen ist der Hauptrisikofaktor.
Sind Schlagadern der Gliedmaßen betroffen, spricht man von peripherer arterieller Verschlusskrankheit (PAVK). Sie kommt besonders häufig an den Beinen vor. Viele Betroffene erhalten im Verlauf der Erkrankung eine künstliche Gefäßumleitung (Bypass). Leider bildet sich auch darin leicht eine Thrombose. Die Patienten werden daher vorbeugend mit Medikamenten behandelt, die das verhindern sollen.
Die Beschwerden bei PAVK hängen davon ab, in welchem Gefäßbereich der Verschluss liegt, wie akut er ist und ob das Blut noch auf Umwegen zum Ziel kommt. Ärzte kennen bei der PAVK (der Beine) vier Stadien.
Symptome: Muskelschwäche sowie Schmerzen beim Gehen kennzeichnen das Stadium II der Erkrankung. Bei PAVK-bedingten Schmerzen in der Wade beispielsweise ist die Oberschenkelarterie verengt. Unterhalb der Verengung, im vorliegenden Beispiel ab der Kniekehle, sind die Pulse nicht mehr tastbar.
Die Haut im betroffenen Gliedmaßenabschnitt ist auffallend blass bis violett und fühlt sich kalt an. Wunden heilen aufgrund der verminderten Durchblutung schlecht oder nicht mehr ab. Bei Fingerdruck auf die Haut bleibt die Druckstelle länger blass.[42793]
Ausführlicher informiert Sie der Ratgeber "Durchblutungsstörungen der Extremitäten (PAVK)".
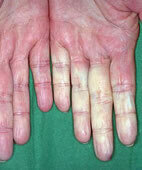
Raynaud-Krankheit mit Durchblutungsstörungen der Finger
© www.dermis.net
- Raynaud-Syndrom: Etwa drei Prozent der Bevölkerung neigt bei Emotionen oder Kälte zu anfallsartigen, schmerzhaften Gefäßkrämpfen an den Fingern, gelegentlich auch der Zehen und Nasenspitze. Frauen sind fünfmal häufiger betroffen als Männer. Offenbar besteht auch ein gewisser Zusammenhang mit Migräne. Lässt sich bei solchen Attacken über zwei Jahre hinweg keine krankhafte Ursache feststellen, handelt es sich um ein primäres Raynaud-Syndrom. Dabei bleibt das Gewebe an den Fingerspitzen so gut wie immer intakt, da die Gefäße strukturell gesund sind – sie reagieren nur überempfindlich.
Mitunter lösen verschiedene, insgesamt eher seltene Krankheiten ein Raynaud-Syndrom aus. Da sich dabei auch die Gefäße verändern können, bezeichnen Mediziner solche Formen als sekundär. Infrage kommen hier vor allem Bindegewebserkrankungen (Kollagenosen) wie systemischer Lupus erythematodes ("Wolfskrankheit" oder kurz SLE), systemische Sklerodermie und Sharp-Syndrom. Der Begriff Syndrom steht allgemein für Krankheitsbilder mit mehreren kennzeichnenden Symptomen. Beim SLE oder auch einer weiteren seltenen Krankheit namens Dermatomyositis entwickelt sich bei Betroffenen, wiederum überwiegend Frauen, außerdem eine auffallende Blässe um den Mund herum, während Nase und Wangen sich röten (sogenanntes Schmetterlingserythem).
Auch rheumatische Erkrankungen, etwa das Sjögren-Syndrom oder Gefäßentzündungen (Fachbegriff: Vaskulitiden), verursachen häufiger ein sekundäres Raynaud-Syndrom. Die Gefäße entzünden und verengen sich. In schweren Fällen können sie sich sogar verschließen. Schlimmstenfalls nimmt das Gewebe Schaden oder stirbt sogar ab.

Rauchen: Gift für die Gefäße
© Jupiter Images/Thinkstock
Rauchen begünstigt nicht nur Gefäßverengungen durch Verkalkung (PAVK, siehe oben), wobei diese an den Armen oder Händen eher selten ist. Aber es schadet den Gefäßen auch bei den zuvor genannten Erkrankungen und verschlechtert die Durchblutung zusätzlich.
Im Zuge immunbedingter Erkrankungen wie der sogenannten Kälteagglutininkrankheit entstehen Eiweißstoffe, die sich gegen die roten Blutkörperchen richten und unter Kälteeinfluss mit diesen verklumpen (Antikörper namens Kälteagglutinine). Wiederum können sich die feinen Blutgefäße an den Fingerenden verschließen. Da beim Verklumpen rote Blutkörperchen zugrunde gehen, ist zudem eine Blutarmut und damit Blässe der Haut insgesamt möglich. Die Betroffenen sollten Kälte auf jeden Fall meiden. Mitunter benötigen sie gezielte Therapien.
Auch bei einigen Formen von Krebs des blutbildenden Knochenmarks und von Lymphdrüsenkrebs treten krankhafte Eiweiße (sogenannte Paraproteine) im Blut auf, die ein Raynaud-Syndrom auslösen können. Zu Ersteren gehört das Multiple Myelom (auch Plasmozytom) zu Letzteren der Morbus Waldenström (auch Waldenströms Makroglobulinämie). An den Fingern oder Zehen kommt es zu Durchblutungsstörungen, möglicherweise auch zu Gewebeschäden.
Weitere Auslöser eines sekundären Raynaud-Phänomens sind chronische Vibrationsverletzungen und Medikamente wie zum Beispiel Betablocker oder Krebsmittel wie Vinblastin, Cisplatin. Manchmal ist Druck auf Gefäße von außen (Engpass-Syndrom) die Ursache.
Symptome bei Raynaud-Syndrom:
- Primäre Form:Während der schmerzhaften Gefäßkrämpfe, die höchstens dreißig Minuten dauern, ist anfangs die Durchblutung an den Fingern deutlich herabgesetzt. Folglich sind diese dann stellenweise auffallend blass. Der Daumen beibt oft ausgespart. Anschließend verfärben sich die diese Abschnitte wegen des Sauerstoffmangels blau-violett (Fachbegriff Akrozyanose; von griech. Akren = Körperspitzen und zyano- = blau, schwarz).
Dazu treten oft ein Kälte- und Taubheitsgefühl sowie Schmerzen auf. Klingt der Anfall ab, wird die Haut an den betroffenen Stellen rot, da die Gefäße sich vermehrt weiten und das Blut wieder pulsiert; die Finger pochen. Dieser typische Farbwechsel wird auch als Trikolore-Phänomen bezeichnet.
Die Finger sind häufiger als die Zehen betroffen, meist symmetrisch an beiden Händen. Bei Männern ist ein Raynaud-Syndrom zudem am Penis möglich.
- Sekundäre Form: Die krankhaften Veränderungen an den Gefäßen sind meist unregelmäßig verteilt. Dementsprechend haben die Krämpfe und infolgedessen blassen, kalten Abschnitte der Finger hier eher kein symmetrisches Muster und sind manchmal auch nicht so deutlich vorhanden.
Teilweise überwiegt sogar eher eine schmerzhafte violett-rote Verfärbung mit Überwärmung. Zudem ist die Gefahr von Gewebeschäden viel größer. Auch sind die drei verschiedenen Phasen nicht immer so deutlich vorhanden wie bei der primären Form, da erkrankte Gefäße sich anders als gesunde verhalten und auch kleine Venen miteinbezogen sein können. Je nach Grunderkrankung treten noch weitere Beschwerden hinzu.[48069]
- Gefäßverschlüsse durch Embolien: Blutgerinnsel können sich mitunter bei krankhaften Veränderungen im Herzen oder in größeren Schlagadern bilden. Von dort können sie mit dem Blutstrom in ein entfernt gelegenes Gefäß gelangen, dort steckenbleiben, wachsen und die Ader verschließen. Das Gerinnsel heißt in diesem Fall Embolus, der Verschluss Embolie.
Die Symptome hängen unter anderem davon ab, wo der Verschluss genau liegt, ob er langsam oder plötzlich auftritt, und wie stark die Durchblutung behindert ist. Kommt das Blut teilweise noch durch oder über Umwege voran, sind die Beschwerden oft weniger dramatisch als bei einem kompletten Verschluss. Häufiger betroffen sind Gefäße am Bein.
Symptome: Bei einer arteriellen Embolie (Notfall! Notruf Rettungsdienst: 112) mit akutem Beingefäßverschluss treten massive Schmerzen, Missempfindungen wie Taubheits- und Kältegefühl und eventuell Muskelschwäche auf. Die Haut ist tatsächlich auch kalt und blass oder zeigt eine violett-marmorierte Tönung. Unterhalb der Blockade ist die Gliedmaße pulslos. Das Bein lässt sich nicht mehr bewegen. Es kann zu schweren Gewebeschäden und zum Kreislaufschock kommen.
Diagnose und Therapie:Ein akuter Gefäßverschluss kann die betroffene Gliedmaße hochgradig gefährden und muss nach Sicherung der Diagnose schnellstmöglich behandelt werden. Dabei kommen je nach Ausprägung häufig Interventionen mit einem Katheterverfahren, zum Beispiel eine Ballonangioplastie (PTA) zum Einsatz, ergänzt durch eine medikamentöse Auflösung des Gerinnsels direkt im Gefäß und Einlegen eines Stents, eines maschendrahtartigen, flexiblen Stützgerüstes, welches das Gefäß offenhalten soll.
Falls das nicht möglich oder nicht erfolgreich ist, legt ein Gefäßchirurg eine Umleitung (Bypass) an. Zusätzlich wird der Patient mit Medikamenten weiterbehandelt, die vor allem das Verklumpen der Blutplättchen hemmen.
Auch der Blick in den Mund gehört bei Blässe zur Untersuchung
© Banana Stock/ RYF
Blasse Haut (krankhafte Blässe): Diagnose
Am Anfang steht das Gespräch zwischen Arzt und Patient. Ziel ist zu klären, ob die blasse Haut krankheitsverdächtig ist und der Betroffene genauer untersucht werden muss. Dazu macht sich der Arzt zunächst ein allgemeines Bild vom Patienten. Weitere Gesprächsthemen sind die gegenwärtigen Lebensumstände und -gewohnheiten, Stichworte hier: Ernährung, Bewegung, Schlaf, Psyche, Arbeitssituation, Familie, Partnerschaft.
Angesprochen werden auch frühere Erkrankungen des Patienten sowie Krankheiten in der Familie. Wichtig bei Frauen im gebärfähigen Alter: Ist die Menstruation normal oder mit den Wechseljahren vorbei? Könnte eine Schwangerschaft eingetreten sein? Natürlich fragt der Arzt auch, ob außer der Blässe weitere körperliche Besonderheiten oder Beschwerden vorliegen.
Im nächsten Schritt folgt die körperliche Untersuchung. Dabei geht es besonders um die Haut und Schleimhäute im Mund, die Zunge und Mundwinkel, die Nägel, Gefäße, Lymphknoten, Bauchorgane und sehr eingehend auch um Herz und Blutdruck. Die Durchblutung überprüft der Arzt mit verschiedenen manuellen Tests, allen voran die Pulstestung und Blutdruckmessung.
Zu den erweiterten klinischen Tests gehören zum Beispiel die Faustschlussprobe (kann auf einen Verschluss der Ellen- oder Speichenarterie hinweisen) und ein sogenannter Kälteprovokationstest an den Händen (zielt auf Gefäßkrämpfe wie beim primären Raynaud-Syndrom)
Veränderungen im Blut können bei Blässe auf die Spur helfen
© PhotoDisc/RYF
Hilfreiche Medizintechnik
Gar keine Frage: Die "Apparatemedizin" ist vielfach unentbehrlich, um die Diagnose zu stellen. Häufig sind erst Bluttests und bildgebende Verfahren zielführend und beweisend. Die Untersuchungen reichen von einem kleinen oder großen Blutbild und weiteren Laboranalysen über bildgebende Verfahren wie Ultraschall und Magnetresonanztomografie bis hin zu sehr speziellen Untersuchungstechniken.
Im Zusammenhang mit einem auffälligen Blutbild interessieren häufig der Eisenstoffwechsel und Vitaminhaushalt. Wichtige Anhaltspunkte geben auch die Blutsalze, Bluteiweiße, Nieren- und Leberwerte, im weiteren auch Rheumaparameter, verschiedene Antikörper und Hormonspiegel. Um Patienten mit Erkrankungen des Blutes kümmert sich der Hämatologe / Onkologe, je nach Fragestellung auch ein Gerinnungsspezialist.
Der Herzspezialist prüft die Herz- und Kreislauffunktionen genauer. Hautveränderungen beurteilt der Dermatologe (Hautarzt). Eine Nierenerkrankung klärt ein Internist mit entsprechender Fachkompetenz (Nephrologe) ab. Den Magen-Darm-Trakt untersucht der als Gastroenterologe spezialisierte Internist. Oft steht dabei eine Spiegelung (endoskopische Untersuchung) des Magens oder Darmes auf dem Programm, um zum Beispiel eine verborgene Blutungsquelle auszuschließen.
Die Leber nimmt der Gastroenterologe/Hepatologe genauer ins Visier. Um Störungen von Stoffwechsel- und Drüsenfunktionen kümmern sich Endokrinologen, Diabetologen wiederum betreuen Patienten mit Diabetes.
Um sehr seltene Krankheitsbilder zu erkennen, sind mitunter verschiedene Fachärzte in abgestimmter Form gefragt. Sie veranlassen je nach Fragestellung die nötigen Maßnahmen – von der neurologischen über die eingehende augenärztliche Untersuchung bis zum Gentest. Schließlich kann ein Gefäßmediziner / Lymphologe der richtige Ansprechpartner sein.
Bildgebende Techniken zur Darstellung von Gefäßen können bei Bedarf aufschlussreich sein, wie zum Beispiel Ultraschall (Gefäßdoppler), Angiografie, auch mittels Computertomografie oder Magnetresonanztomografie. Auf diesem Weg lassen sich auch die Lymphgefäße darstellen. Eine Kapillarmikroskopie der Haut ist insbesondere zur Diagnose eines sekundären Raynaud-Syndroms wichtig.

Medikamente: Ohne sie geht es oft nicht
© istock/Jupiterimages
Blasse Haut (krankhafte Blässe): Therapie
Hat sich ergeben, dass das blasse Hautkolorit tatsächlich auf einer Erkrankung beruht, wird der Arzt diese so gezielt wie möglich behandeln. Was hier im Einzelnen infrage kommt, lesen Sie unter den im Text angegebenen Ratgeber-Links.
Zum Beispiel kann die Therapie in der Einnahme eines Eisen-, Vitamin oder Hormonpräparates bestehen. Konstitutionell (körperbauabhängig) niedriger Blutdruck spricht oft auf ein gezieltes Bewegungstraining an. Auch Kneipp-Maßnahmen können sinnvoll sein. Gegen Infektionen wirken Medikamente, die Erreger gezielt bekämpfen.
Bei Rheuma setzen Ärzte unterschiedliche Arzneimittel ein, die auf das Immunsystem wirken und die Entzündung eindämmen. Blutverluste über den Darm kann eine endoskopische Maßnahme wie Entfernen einer Wucherung oder eine Gefäßverödung unterbinden.
Verengte Schlagadern der Beine können von einem Rauchstopp und Gehtraining profitieren. In akuten oder fortgeschrittenen Stadien sind Kathetereingriffe oder operative Maßnahmen meist unverzichtbar.
Sehr helle Haut und insbesondere eine, der die Pigmente ganz fehlen, braucht intensiven Sonnenschutz. Das gilt ebenso für die (mit-)betroffenen Augen. Eine ursachenbezogene Therapie gibt es hier nicht.
Dieser Artikel enthält nur allgemeine Informationen und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.




