Bilharziose (Schistosomiasis)
Was ist eine Bilharziose?
Die Bilharziose (Schistosomiasis) ist eine tropische Infektionskrankheit, von der Tiere und Menschen betroffen sind. Sie kommt in über 70 überwiegend tropischen Ländern vor. Etwa 200 Millionen Menschen sind weltweit infiziert. In Deutschland betrifft Schistosomiasis nur Einwanderer oder Reiserückkehrer. Etwa 90 Prozent der Betroffenen in Deutschland haben sich in Afrika infiziert.

Zwischenwirt: Die Schistosomen leben auch in solchen Süßwasserschnecken
© Panthermedia/Claudia Otte
Ursachen
Der Erreger der Bilharziose ist ein Saugwurm (Trematode), der sich von menschlichem Blut ernährt. Die Schistosomiasis-Erreger werden auch als Pärchenegel bezeichnet, da sie getrenntgeschlechtlich sind und der weibliche Wurm in der Bauchfalte des männlichen liegt. Fünf Arten können eine Bilharziose beim Menschen auslösen:
- Schistosoma mansoni
- Schistosoma haematobium
- Schistosoma intercalatum
- Schistosoma mekongi
- Schistosoma japonicum.
Die Larven der Schistosomen, die Zerkarien, dringen durch die Haut in den menschlichen Körper ein. Sie wachsen zu erwachsenen Würmern heran, die schließlich dauerhaft in den Blutgefäßen leben. Einige Arten siedeln bevorzugt in den Blutgeflechten des Darms (S. mansoni, S.japonicum, S. intercalatum, S.mekongi) und lösen eine Darm-Bilharziose oder eine bindegewebige Umwandlung von Lebergewebe (Leberfibrose) aus.
Schistosoma haemobium befällt auch den Darm, bevorzugt aber Venen der Harnwege und des Genitalbereichs und führt damit zur sogenannten Urogenital-Bilharziose.
© SciencePhotoLibrary MarkGiles/istock andres
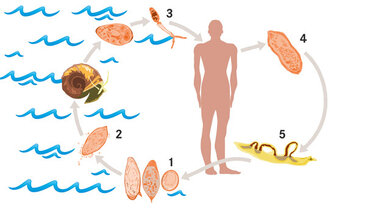
Lebenszyklus der Schistosomen
Der Lebenszyklus des Saugwurms startet mit dem Ei (1), das von einem Wirt ausgeschieden wird und mit den Fäkalien oder dem Urin ins Wasser gelangt. Im Süßwasser schlüpft nach wenigen Minuten aus dem Schistosomen-Ei eine so genannte Wimpernlarve (Mirazidium) (2). Diese Lebensform infiziert bestimmte Süßwasserschnecken, die als Zwischenwirt dienen. Hier können die Wimpernlarven zu der nächsten Stufe heranreifen, den Gabelschwanz-Larven (Zerkarien) (3). Aus einer Wimpernlarve entstehen dabei mehrere Tausend Zerkarien, die aus der Schnecke zurück in das Wasser gelangen.
Treffen die Zerkarien dort auf einen Menschen, so werfen sie ihren Schwanz ab und bohren sich innerhalb weniger Minuten durch die menschliche Haut in den Körper. Es kann dann zu einer juckenden Hautentzündung kommen, der Zerkariendermatitis. Eine solche Zerkariendermatitis kann auch durch die in Deutschland vorkommende, harmlose sogenannte Enten-Bilharziose im Sommer auftreten.
Die Infektion verläuft danach anfangs meist unbemerkt. Es dauert zwei bis drei Tage bis die Larve schließlich das Blut erreicht. Sie hat sich zuvor zum jungen Wurm (Schistosomulum) (4) gewandelt und sich eine schützende Haut (Tegument) zugelegt. Zunächst gelangen die Bilharziose-Erreger in die Lunge, dann in die Leber. Sind die Würmer erwachsen (Schistosomen), so haben sie eine Größe von ein bis zwei Zentimetern. Das schmalere Weibchen liegt dabei in der längsseitig verlaufenden Bauchfalte des Männchens (5). Die Wurmpaare lassen sich nun in den Gefäßgeflechten von Blase und Darm nieder, wo sie Jahre bis Jahrzehnte lang leben können. Sie ernähren sich von Blutbestandteilen. Ein Weibchen sondert je nach Art zwischen 100 und 3.000 Eier pro Tag ab.
Die Eier gelangen in oft großer Zahl in den Urin oder Stuhl. Wenn infizierte Fäkalien Gewässer verunreinigen, können sich aus den Eiern wieder Wimpernlarven entwickeln. Um die im Körper verbleibenden Eier lagern sich Abwehrzellen an. Es entstehen sogenannte Granulome. Werden die Abwehrzellen später durch Bindegewebe ersetzt, so vernarbt und verhärtet sich das Gewebe (Fibrose). Eier, Granulome und narbige Veränderungen können die Blutzirkulation stören und so weitere Organschäden bis hin zur Bildung von Blasenkrebs oder schwere Leberfibrosen bewirken.
Vorkommen: In welchen Ländern kann man sich anstecken?
Mit Bilharziose kann sich der Mensch in tropischen und subtropischen Ländern durch Kontakt mit Süßwasser infizieren. Verbreitet sind die Erreger vor allem im südlich der Sahara gelegenen Teil Afrikas, bestimmten Ländern Südamerikas (vor allem Brasilien, Suriname, einige Regionen Venezuelas) sowie in Südwest- und Südostasien. In Korsika steckten sich in den letzten Jahren wiederholt Menschen im Fluss Cavu an.
Stehende oder langsam fließende Gewässer von beständig mehr als 20 Grad Wassertemperatur sind besonders häufig kontaminiert. In bewachsenen Uferzonen ist die Ansteckungsgefahr mit Bilharziose groß – hier leben bestimmte Schneckenarten (Bulinus, Biomphalaria, Oncomelania, Tricula), die den Erregern als Zwischenwirt dienen. Beim Baden, Waten durch das Wasser oder Waschen können Zerkarien in die Haut eindringen. Selbst Spritzwasser (etwa beim Segeln) reicht aus, um sich mit Bilharziose zu infizieren. Eine direkte Übertragung von Mensch zu Mensch ist nicht möglich.

Harmlose Zerkarienarten gibt es auch in deutschen Baggerseen
© Lookphotots/Buero Moaco
Symptome
Erste Phase: Zerkariendermatitis
Erste Symptome der Bilharziose können sich Minuten bis wenige Tage nach dem Eindringen der Erreger zeigen. Ein mit Juckreiz verbundener Hautausschlag (Zerkarien-Dermatitis) ist Anzeichen dafür, dass das körpereigene Abwehrsystem auf den Erreger aufmerksam geworden ist.
Zweite Phase: Katayama-Fieber
Die zweite Phase der Bilharziose beginnt nach etwa drei bis zehn Wochen. Sie äußert sich häufig mit Fieber, Schüttelfrost, Kopf- und Gliederschmerzen und Nesselsucht (Katayama-Fieber). Ebenso können Milz und Leber geschwollen sein, eine Bronchitis auftreten oder lebensbedrohliche neurologische Komplikationen. Aber auch diese Phase verläuft häufig ohne signifikante Beschwerden.
Dritte Phase: chronische Bilharziose
Eine chronische Bilharziose ist die dritte Phase. Sie beginnt mehrere Wochen bis Monate nach dem Eindringen der Zerkarien. Die Symptome richten sich nach der Art der Schistosomen, sowie dem Ort und der Stärke des Wurmbefalls und der Eiablage. So sind leichtere und schwerere Verläufe der Bilharziose möglich.
- Darm-Bilharziose
Bei der Darm-Bilharziose kann es zu einer Darm-Entzündung und in seltenen Fällen auch zu blutig-schleimigen Durchfällen kommen. Teilweise bilden sich Schleimhautwucherungen. Ist durch die Bilharziose die Leber betroffen, so kann sie, ebenso wie die Milz, zunächst vergrößert sein (Hepatosplenomegalie). Später ist die Leber durch den bindegewebigen Umbau meist verkleinert (Leberzirrhose). Durch eine Blutstauung in der Pfortader, dem wichtigsten Blutgefäß der Leber, kommt es zur Bildung von Umgehungskreisläufen mit Erhöhung des Druckes in den betroffenen Gefäßen zum Beispiel in der Speiseröhre (portaler Hypertonus), die dann auch zu schweren Blutungen neigen. Als Folge der Funktionsstörung der Leber sammelt sich unter Umständen Flüssigkeit in der Bauchhöhle an (Aszites). Diese schwere Form der Bilharziose kann tödlich verlaufen.
- Urogenital-Bilharziose
Siedeln die Schistosomen in den Venen der Harnblase und des Geschlechtstraktes (Urogenital-Bilharziose), kann Blut im Harn (Hämaturie) auftreten. Vermehrter Harndrang und Blasenentzündungen sind möglich. Das Gewebe von Blase und Geschlechtsorganen kann durch die Bilharziose geschädigt werden. So können sich Wucherungen und Geschwüre in der Blasenwand ausbilden und sich das Gewebe vermehrt zu Bindegewebe umwandeln (Fibrose) und verkalken. Durch die Bilharziose besteht ein erhöhtes Risiko von Blasenkrebs. Bei Frauen können sich die Eileiter entzünden, was zu Unfruchtbarkeit führen kann. Auch das Risiko einer HIV-Infektion steigt durch die entzündlichen Veränderungen im Genitaltrakt an.
Auch Schädigungen von Lunge, Nieren und Haut sind als Folge der Schistosomiasis möglich. Ist das Nervensystem betroffen, kommt es zu schweren Ausfällen oder auch Krampfanfällen.
Blutentnahme: Antikörper können auf die Infektion hinweisen
© W&B/Ronald Frommann
Diagnose
Nach Aufenthalten mit Süßwasserkontakten in Regionen, in denen Schistosomiasis vorkommt, sollte unabhängig davon, ob Symptome vorliegen oder nicht, eine Screeninguntersuchung auf Bilharziose erfolgen – auch wenn Wasserkontakte nicht explizit erinnerlich sind. Selbst bei vagen Symptomen (wie zum Beispiel Erschöpfungszuständen oder geringen Beimengungen von roten Blutkörperchen zum Urin), muss der Arzt aufgesucht werden. Wenn zeitig therapiert wird, kann eine Schistosomiasis gut behandelt und Organschäden können vermieden werden.
In der frühen Phase der Infektion ist eine molekulargenetische Untersuchung (sogenannte Polymerasekettenreaktion, PCR), die das Erbgut des Erregers nachweist, in spezialisierten Einrichtungen möglich. Ab etwa der sechsten Woche nach Ansteckung eignet sich als Suchtest der Nachweis spezieller Abwehrstoffe (Antikörper) gegen den Erreger im Blut, welche der Körper noch vor der Ablage von Eiern durch die Würmer bildet. Das Vorhandensein dieser Abwehrstoffe sagt jedoch nichts darüber aus, ob die Würmer noch leben. Weiterhin ist die Zahl bestimmter Abwehrzellen im Blut bei Bilharziose oft deutlich erhöht (Eosinophilie).
In Stuhl oder Urin lassen sich etwa fünf bis zwölf Wochen nach der Ansteckung die Eier der Schistosomen nachweisen. Alternativ können auch Gewebeproben aus Darm oder Blase untersucht werden, aber nicht selten werden die Eier erst nach mehrfacher Suche gefunden. Die Wurmeier besitzen charakteristische Stacheln, die für jede Schistosomen-Art spezifisch sind und die Diagnose erleichtern. Besonders für Schistosoma mansoni gibt es jetzt auch vielversprechende Urinschnellteste.
Inwiefern die Organe bereits Schaden genommen haben, lässt sich mithilfe von Ultraschall-Untersuchungen ermitteln. Gegebenenfalls können auch andere bildgebende Verfahren wie eine Magnetresonanztomografie oder Computertomografie eingesetzt werden. In manchen Fällen ist eine Blasen- oder Enddarmspiegelung sinnvoll.
Behandlung: Tabletten helfen gegen den Erreger
© Jupiter Images GmbH/Dynamic Graphics
Therapie
Zur Behandlung der Bilharziose ist Praziquantel das Mittel der Wahl. Es handelt sich um einen Wirkstoff, der ausgewachsene und junge Würmer abtötet beziehungsweise so stark schädigt, dass das körpereigene Abwehrsystem die Würmer beseitigen kann. Somit werden im Idealfall keine weiteren Eier mehr produziert.
Um zu prüfen, ob die Therapie erfolgreich war, werden sechs bis zwölf Monate nach der Praziquantel-Behandlung Stuhl oder Urin erneut auf Wurmeier kontrolliert und die Antikörper im Blut gemessen. Eine weitere Kontrolle der Befunde findet üblicherweise nach 24 Monaten statt. Nicht selten müssen Patienten mehrfach behandelt werden – besonders bei einer Infektion mit S. japonicum.
Praziquantel wird in Tablettenform eingenommen. Als Nebenwirkungen der Behandlung können eher selten zum Beispiel Kopfschmerzen, Schwindel, Übelkeit oder Erbrechen auftreten. Schwangere sollten erst nach der Entbindung eine Bilharziose-Therapie beginnen, um eine mögliche Schädigung des Ungeborenen durch Medikamente zu vermeiden. Nur in schweren Fällen einer Schistosomiasis wird während einer Schwangerschaft medikamentös therapiert. In der Stillzeit muss während der Einnahme des Medikaments und bis einen Tag nach der letzten Tablette auf das Stillen verzichtet werden, da der Wirkstoff in die Muttermilch übergehen kann.

Vorsicht: In Bilharziose-Gebieten nie im Süßwasser baden!
© Jupiter Images GmbH/Goodshot
Vorbeugen
Schistosomiasis ist eine endemische Infektionskrankheit. Das bedeutet, dass bestimmte Regionen besonders stark von Bilharziose betroffen sind (siehe Abschnitt Ursachen). Hier helfen Aufklärungs- und Hygienemaßnahmen, wie die Gesundheitsaufklärung der Bevölkerung. Eine bessere medizinische Versorgung könnte den Erreger bekämpfen helfen. Um die Bilharziose-Gefahr zu minimieren, sollte die Fäkalien-Verunreinigung von Gewässern reduziert werden. So ist es wichtig, dass Kläranlagen und Toiletten gebaut und Abwässer nicht direkt in Seen eingeleitet werden. Teilweise lassen sich Wasserschnecken entfernen, um die Belastung mit Zerkarien zu verringern. Doch sind Schneckengifte (Molluskizide) ebenfalls schädlich für Mensch und Ökosystem und ungeeignet für den Einsatz in Reisfeldern.
Wer sich in Bilharziose-Risikogebieten aufhält, sollte sich umfassend über Vorsichtmaßnahmen gegen Bilharziose informieren. Die wichtigste Regel ist, weder in natürlichen noch künstlich angelegten Süßwasser-Gewässern zu baden, auch nicht, wenn vor Ort behauptet wird, das Gewässer sei sicher bilharziosefrei. Es genügt nicht, zum Baden die Uferzone zu meiden. Auch kann man sich durch Wassersport oder das Waten im Wasser mit Bilharziose infizieren. Das nachträgliche Waschen mit Seife und die Einnahme von Medikamenten helfen nicht, eine Infektion zu vermeiden. Wenn ein Gewässer durchquert wird, ist das Tragen von Schutzkleidung ratsam. Auch wenn Bilharziose nicht über Trinkwasser übertragen wird, sollte dieses sowieso abgekocht, gechlort oder filtriert werden, um es zu entkeimen. Damit wird auch die Gefahr anderer Infektionen verringert. Nach längeren Tropenaufenthalten sollte unbedingt eine Kontrolle erfolgen.

Unser Experte: Dr. Hinrich Sudeck
© W&B/Privat
Beratender Experte
Dr. Hinrich Sudeck ist Internist und Tropenmediziner. Nach seiner Ausbildung in Hamburg und Liverpool war er von 1990 bis 2006 am Bernhard-Nocht-Institut in Hamburg tätig. Von 2002 bis 2006 war er dort leitender Oberarzt. Von 2006 bis 2014 war er Oberarzt am Bundeswehrkrankenhaus Hamburg und Leiter des Fachbereiches Tropenmedizin der Bundeswehr am Bernhard-Nocht-Institut. Dr. Sudeck war mehrere Jahre in Westafrika tätig. Er ist Weltgesundheitsorganisations-Experte für das Management von viralen hämorrhagischen Fiebern und war langjährig Schriftführer der deutschen Gesellschaft für Tropenmedizin und internationale Gesundheit (DTG). Dr. Sudeck ist spezialisiert auf seltene und importierte Krankheiten. Ende 2014 war er fünf Wochen in Liberia im Rahmen der Ebolabekämpfung. Inzwischen ist er freiberuflich im Bereich Tropenmedizin tätig.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.