Rückenschmerzen – was hilft?
Vor allem im unteren Rücken treten häufig Schmerzen auf. Sie können verschiedene Ursachen haben.
© istock/Filip Krstic
Wie entstehen Rückenschmerzen?
Sie hält uns aufrecht, trägt einen Großteil unseres Gewichts und ist stabil und trotzdem beweglich: Unsere Wirbelsäule ist ein anatomischer Geniestreich. Trotzdem klagen immer mehr Menschen über Rückenschmerzen. Jeder dritte Erwachsene in Deutschland leidet oft oder ständig darunter, ein weiteres Drittel gelegentlich[1]. Frauen sind häufiger betroffen als Männer, Ältere öfter als Jüngere, der untere Rücken doppelt so häufig wie der obere.
Im Alltag muten wir unserem Rücken oft viel zu – Übergewicht, langes Sitzen, Bewegungsmangel oder exzessiven Sport. Dass der Rücken dann mal schmerzt, ist normal – und meist so harmlos wie gelegentliche Kopfschmerzen oder eine kleine Erkältung. In der Regel verschwinden die Beschwerden rasch von selbst wieder. Das ist aber nicht immer so. So komplex wie unsere Wirbelsäule selbst sind auch die Ursachen von Schmerzen in dieser Region.
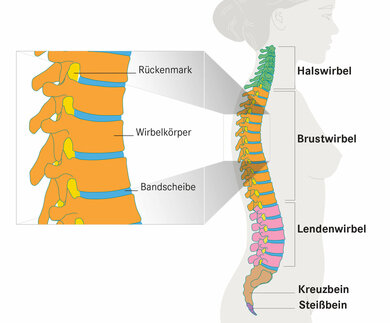
Die Wirbelsäule lässt sich in verschiedene Bereiche einteilen.
© W&B/Martina Ibelherr
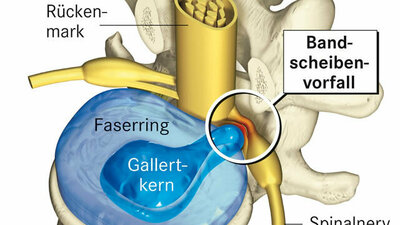
Rückenschmerzen können verschiedene Bereiche des Rückens betreffen. Am häufigsten ist das der untere Rücken, also die Lendenwirbelsäule (LWS) oder das Becken. Diese sind oft am stärksten belastet – zum Beispiel bei langem Stehen. Hier kommt es zum Beispiel zu Muskelverspannungen oder Störungen ihres Gleitgewebes, der Faszien, aber auch zu Bandscheibenvorfällen. Rückenprobleme am mittleren Rücken können unter anderem durch Muskelreizungen, Veränderungen der Rippen-Wirbel-Gelenke und Skelettverformungen, insbesondere der Brustwirbelsäule, ausgelöst werden. Schmerzen im oberen Rücken, also im oberen Bereich der Brustwirbelsäule (BWS), und im Nacken, also der Halswirbelsäule (HWS), sind häufig durch eine ungünstige Körperhaltung beim Arbeiten oder exzessive Nutzung des Mobiltelefons bedingt. Es kommt zu Muskelverspannungen und -verhärtungen. Seltener treten an der Halswirbelsäule unter anderem entzündliche Prozesse oder Bandscheibenvorfälle auf.
Schwangere leiden besonders häufig unter Rückenschmerzen: Weil sich Muskeln, Bänder und Gelenke durch den Einfluss der Hormone lockern und sich gleichzeitig die Körperhaltung verändert, verspannen die Muskeln leichter, der Rücken schmerzt.
Welche Arten von Rückenschmerzen gibt es?
In etwa 80 Prozent der Fälle[2] handelt es sich um unspezifische Rückenschmerzen. Sie entstehen, wenn Muskeln, Sehnen oder Bänder zum Beispiel durch Verspannungen, Verhärtungen oder Reizungen in ihrer Funktion beeinträchtigt sind. Meist passiert das aufgrund von Fehlhaltungen.
Das kommt so: Bei Fehlhaltungen verkürzen sich kleine Haltemuskeln in der Tiefe des Rückens. Das verändert die Mechanik der Gelenke, die Sehnenansätze reagieren mit Reizungen. Unterforderte Bewegungsmuskeln – das sind die oberflächlicher gelegenen Rückenmuskeln – werden geschwächt und bilden sich zurück. Strapazierte Gegenspieler-Muskeln verspannen sich, werden überdehnt, schlechter durchblutet und verhärten sich. Schließlich schlagen die örtlichen Schmerzrezeptoren Alarm. Auch das Muskelbindegewebe, die Faszien, kann gereizt reagieren.
Eine konkrete Ursache wie eine zugrundeliegende Krankheit oder einen Schaden an der Wirbelsäule gibt es meist nicht. Die Verspannungen – und damit die Rückenprobleme – können aber psychische Auslöser haben: Studien zeigen, dass mehr als 70 Prozent der Menschen mit Rückenschmerzen unter Stress leiden[3]. Nach einer Haltungsschulung und geeigneten Trainingstherapie arbeiten die Muskeln nebst ihrer Faszien meist wieder entspannter, was Schmerzen vermindern oder sogar beseitigen kann.
Daneben gibt es sogenannte spezifische Rückenschmerzen, deren organische Ursache sich klar benennen lässt – zum Beispiel:
- Entzündliche Arthrose der Wirbelgelenke
- Bandscheibenvorfall
- Osteoporose (Knochenschwund)
- Osteomalazie (Knocherweichung), aufgrund eines Vitamin-D-Mangels
- Scheuermann-Erkrankung
- Skoliose
- Wirbelgleiten (Spondylolisthese)
- Verengung des Spinalkanals (Spinalkanalstenose)
- Chronisch-entzündliche Wirbelsäulen- und Gelenkerkrankungen (Spondyloarthritiden), darunter auch
- Morbus Bechterew
- Entzündungen von Wirbeln, Bandscheiben oder Nervenwurzeln bei Infektionen mit Bakterien oder Viren
- Stoffwechselbedingte Knochenerkrankungen
- Morbus Paget des Knochens, wobei es in bestimmten Skelettbereichen zu Verbiegungen und Verdickungen, manchmal auch zu Brüchen und Entzündungen kommt
- Tumoren
Auch Schmerzen, die in anderen Körperregionen entstanden sind, können in den Rücken ausstrahlen. Zum Beispiel:
- aus den Nieren oder der Gallenblase bei Koliken
- aus dem Unterleib während der Periode oder bei einer Eileiter- und Eierstockentzündung
- aus der Bauchspeicheldrüse bei einer akuten Entzündung
- aus dem Herzen bei Verengungen der Herzkranzgefäße oder einem Herzinfarkt.
Rückenschmerzen werden außerdem danach beurteilt, wie lange sie bereits bestehen. Sie können[4]
- akut sein: Sie sind neu aufgetreten oder auch nach mindestens sechs schmerzfreien Monaten erneut und halten höchstens sechs Wochen an.
- subakut sein: Der Rückenschmerz plagt Betroffene schon länger als etwa sechs, aber kürzer als zwölf Wochen.
- chronisch sein: Rückenschmerzen, die nicht innerhalb von zwölf Wochen abklingen, bezeichnet man als chronisch.
Was hilft am besten gegen Rückenschmerzen?
Bei akuten Rückenschmerzen aufgrund von Verspannungen helfen meist einige einfache Maßnahmen: etwa leichte Bewegung, spezielle Übungen und Entspannung. Bettruhe wird nicht empfohlen[5], allenfalls kurze Schonung. Ideal ist eine Kombination aus moderaten Ausdauersportarten wie Rückenschwimmen oder Kraulen, Walken, Joggen oder Radfahren in Kombination mit Krafttraining. Wer Starthilfe für das Training braucht, kann einen Rückenkurs besuchen, wie ihn viele Krankenkassen und auch Volkshochschulen anbieten. Daneben helfen Methoden wie Meditation, Yoga, Tai-Chi, progressive Muskelentspannung oder autogenes Training.
Zusätzlich können Wärmeanwendungen zum Einsatz kommen – ob als Salbe, Gel oder Wärmepflaster, Wärmflasche, Kirschkernkissen, Fangopackung, Schaumbad oder Saunabesuch. Denn Wärme weitet die Gefäße, fördert die Durchblutung und lindert so Verspannungen. Es handelt sich dabei aber nur um eine passive und begleitende Maßnahme, die nichts an den Ursachen der Schmerzen ändert. Deshalb sollte sie mit Bewegung kombiniert werden. Und: Werden die Schmerzen durch die Wärmeanwendung stärker, sollte man dringend zum Arzt gehen.
Sind die Schmerzen so unangenehm, dass Bewegung kaum möglich ist, können leichte Schmerzmittel sinnvoll sein. Wirkstoffe wie Ibuprofen, Diclofenac und Naproxen kommen beispielsweise dafür infrage. Viele Mittel sind rezeptfrei erhältlich. Sie eignen sich aber nur als akute Maßnahme, um wieder sanfte Bewegungen zu ermöglichen, die dem Rücken und der Muskulatur guttun.
Wann zum Arzt oder zur Ärztin?
Wer Schmerzmittel öfter als an drei aufeinanderfolgenden Tagen oder öfter als zehn Mal im Monat benötigt, sollte sich in ärztliche Behandlung begeben. Menschen mit chronischen Vorerkrankungen oder mit Herz- und Nierenproblemen sollten die Einnahme von Schmerzmitteln generell mit einer Ärztin oder einem Apotheker abklären. Auch bei Unsicherheiten wegen möglicher Wechsel- und Nebenwirkungen sollten sich Betroffene beraten lassen.
Insgesamt gilt: Treten Rückenschmerzen über mehr als drei Monate immer wieder auf, sollten sie ärztlich abgeklärt werden. Klingen akute Rückenschmerzen nicht wieder ab, nehmen zu, breiten sich aus oder kehren nach kurzer Besserung zurück, sollten Betroffene zügig eine Ärztin oder einen Arzt konsultieren. Akute Nackenschmerzen mit Ausstrahlung in den Arm sowie Missempfindungen oder Muskelschwäche im Bein gehören ebenfalls in ärztliche Hände. Auch, wenn begleitend andere Beschwerden auftreten, die zum Beispiel auf Erkrankungen von inneren Organen hindeuten könnten, sollte man sie abklären lassen.
Treten Empfindungsstörungen im Intimbereich, Lähmungen der Beine, akute Störungen der Blase, des Mastdarms und der Potenz auf, rufen Sie unverzüglich den Notarzt unter der Telefonnummer 112. Auch bei Alarmsymptomen wie starken Schmerzen im Rücken, Brustbereich oder Bauch mit deutlichem Unwohlsein und Kreislaufschwäche handelt es sich um einen Notfall. Dasselbe gilt, wenn Rückenschmerzen in Verbindung mit Allgemeinsymptomen wie Fieber, Schüttelfrost, Müdigkeit oder Gewichtsabnahme auftreten.
Wie behandelt der Arzt oder die Ärztin?
Der Arzt oder die Ärztin führt in jedem Fall eine umfassende körperliche Untersuchung durch. Bei mutmaßlich spezifischen Rückenschmerzen wird er oder sie geeignete weitere Untersuchungen veranlassen, um die Diagnose zu stellen.
Je nachdem, welche Ursache der Arzt oder die Ärztin feststellt, behandelt er oder sie Rückenschmerzen entsprechend:
Behandlung unspezifischer Rückenschmerzen
Im Beratungsgespräch fragt der Arzt oder die Ärztin nach den Arbeitsbedingungen und rät gegebenenfalls zu einem ergonomischen Arbeitsplatz oder zu einem veränderten Umgang mit körperlich schwerer Arbeit. Entlastung für den Rücken bringen darüber hinaus auch Abnehmen bei Übergewicht, rückenfreundliches Schuhwerk und eventuell eine optimierte Matratze.
Stressreduktion spielt ebenfalls eine wichtige Rolle: Studien zeigen, dass achtsamkeitsbasierte Stressreduktion und kognitive Verhaltenstherapie bei unspezifischen Schmerzen besser helfen können als eine klassische Behandlung mit Schmerzmitteln und Physiotherapie. Seelische Belastungen sollte man daher beim Arztbesuch ansprechen.
Funktionsstörungen von Muskeln und Gelenken können häufig gut mit manueller Therapie behandelt werden. Dazu überweist der Orthopäde oder die Orthopädin den Patienten oder die Patientin in eine physiotherapeutische Praxis. Dort werden die Wirbelsäule und ihre Strukturen auf Beweglichkeit und Funktion hin überprüft. Im Anschluss können nach Bedarf bestimmte Bereiche mobilisiert und dann durch gezieltes Training stabilisiert werden. Dazu wenden Physiotherapeuten und Physiotherapeutinnen Dehnbewegungen sowie gezielte Massagen an und zeigen den Betroffenen, welche kräftigenden Übungen sie ausführen können. Die Therapie kann sehr wirksam sein: Eine Studie, bei der 47 Arbeiten zum Thema ausgewertet wurden, hat beispielsweise gezeigt, dass manuelle Therapie bei Rückenschmerzen ähnlich wirksam sein kann wie Schmerzmittel[6]. Die meisten Krankenkassen übernehmen die Kosten für eine entsprechende Behandlung.
Auch Massagen können wirksam sein: Sie fördern Entspannung und Durchblutung, können Verhärtungen und Verspannungen in der Muskulatur lösen und das Wohlbefinden steigern. Der Orthopäde oder die Orthopädin überweist dazu ebenfalls an eine entsprechende Praxis. Mit simplen Hilfsmitteln kann man das Gewebe aber auch vorsichtig selbst massieren, etwa einer Schaumstoffrolle oder einem Ball. Doch so angenehm Massagen auch sind: Sie helfen nur kurzfristig und haben in der Regel keinen nachhaltigen Effekt. Langfristig ist Bewegung entscheidend.
Speziell ausgerichtete Programme wie Rückenschulen sollen helfen, wiederkehrenden Kreuzschmerzen vorzubeugen. Neben Elementen zur Kräftigung des Rückens und Verbesserung der Haltung vermitteln solche Programme den Betroffenen auch Strategien, um die Psyche zu stärken. Die Ärztin oder der Physiotherapeut kann über geeignete Angebote vor Ort informieren.
Bei ausgeprägten Schmerzbildern kann die Ärztin oder der Arzt Antirheumatika oder Entzündungshemmer einsetzen. Außerdem kann sie oder er vorübergehend schwach wirksame Opioide verschreiben. Opioide sind spezielle Schmerzmittel in unterschiedlichen Dosierungen, Wirkformen und Zubereitungsarten. Sie können gut mit einem entzündungshemmenden Medikament kombiniert werden, da sich durch die verschiedenen Ansatzpunkte der Wirkstoffe – peripher und zentral im Gehirn – eine Verstärkung der Wirkung ergibt.
Akupunktur kann bei Rückenschmerzen zum Einsatz kommen, wenn andere Maßnahmen wie Schmerzmittel und aktivierende Übungen keine Besserung erreichen konnten.
Bei einem längeren chronischen Verlauf unspezifischer Rückenschmerzen kommt eventuell auch eine multimodale Schmerztherapie oder eine Rehabilitationsmaßnahme infrage. Multimodal bedeutet: Mindestens zwei Fachdisziplinen arbeiten bei der Behandlung zusammen. Das können Ärztinnen und Ärzte verschiedener Fachrichtungen wie Orthopädie, Manualmedizin, Neurologie oder Schmerztherapie sein, außerdem Fachleute aus der Psychologie oder Physiotherapie. Auch bei einer Rehabilitationsmaßnahme arbeiten mehrere Expertinnen und Experten zusammen. Ziel ist es jeweils, erkrankungsbedingte Einschränkungen im Alltag bis hin zu einer drohenden oder schon eingetreteten Minderung der Arbeits- oder Erwerbstätigkeit aufzufangen und zu beheben.
Behandlung spezifischer Rückenschmerzen
Bei Rückenschmerzen, die von einer Krankheit verursacht werden, richtet sich die Therapie gezielt nach der jeweiligen Erkrankung.
Trotzdem können auch hier eine physiotherapeutische Behandlung oder Rückenschul-Programme sinnvoll sein, wenn die Beweglichkeit schmerzbedingt eingeschränkt ist. Der Orthopäde oder die Orthopädin prüft dafür sorgfältig, ob und welche sportliche Betätigung möglich ist.
Wie kann ich Rückenschmerzen vorbeugen?
Wer seinem Rücken etwas Gutes tun und Schmerzen vorbeugen will, sollte auf ein normales Gewicht achten, regelmäßig Rückengymnastik machen und schonende Sportarten wie Rückenschwimmen oder Walken betreiben. Auch Stressvermeidung ist wichtig. Möglichst gut sitzende, bequeme Schuhe tragen sowie eine passende, rückenschonende Matratze.
Bei einem Beruf, der mit viel Sitzen verbunden ist, ist ein ergonomischer Arbeitsplatz wichtig. Außerdem hilft es, mindestens einmal pro Stunde aufzustehen, mal im Gehen oder Stehen zu telefonieren, in der Pause spazieren zu gehen und ab und zu auf einem Hocker oder Ball zu sitzen.
Beim Heben schwerer Lasten gilt: Möglichst aus der Hocke heraus die Last hochstemmen, dabei Becken fest und Rücken gerade halten, Bauchmuskeln anspannen. Gegenstand so nah am Körper wie möglich heben. Einseitige und zu schwere Lasten möglichst vermeiden.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten.
Quellen:
- [1] Robert-Koch-Institut: Prävalenz von Rücken- und Nackenschmerzen in Deutschland. Ergebnisse der Krankheitslast-Studie BURDEN 2020. Journal of Health Monitoring: https://edoc.rki.de/... (Abgerufen am 28.09.2022)
- [2] Schürer, Ralph: Epidemiologie des unspezifischen Rückenschmerzes. Public Health Forum: https://www.researchgate.net/... (Abgerufen am 26.01.2024)
- [3] Peter Stadler, Erika Spieß: Arbeit – Psyche – Rückenschmerzen: Einflussfaktoren und Präventionsmöglichkeiten. Arbeitsmedizin Sozialmedizin Umweltmedizin: https://www.lgl.bayern.de/... (Abgerufen am 26.01.2024)
- [4] Bundesärztekammer, Kassenärztliche Bundesvereinigung, Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften: Nationale Versorgungsleitlinien, Nicht-spezifischer Kreuzschmerz. https://www.leitlinien.de/... (Abgerufen am 28.09.2022)
- [5] Ärztliches Zentrum für Qualität in der Medizin: Nationale Versorgungsleitlinie Nicht-spezifischer Kreuzschmerz, 2. Auflage. https://www.leitlinien.de/... (Abgerufen am 26.01.2024)
- [6] Sidney M Rubinstein, Annemarie de Zoete, Marienke van Middelkoop, et al.: Benefits and harms of spinal manipulative therapy for the treatment of chronic low back pain: systematic review and meta-analysis of randomised controlled trials. In: BMJ: 13.03.2019, https://doi.org/...