Herzschwäche: Anzeichen und Behandlung

Das Herz - ein Organ mit zentraler Aufgabe
© istock/E+/Eoneren
Einfach erklärt: So funktioniert das Herz
Symptome: Woran erkennt man eine Herzschwäche?
Bei einer chronischen Herzschwäche entwickeln sich Beschwerden schleichend, werden anfangs oft nicht ernst genommen. Folgende Symptome können Anzeichen einer chronischen Herzschwäche sein:
- Sie fühlen sich weniger leistungsfähig, ermüden rascher
- Sie kommen schneller außer Atem, anfangs bei stärkerer Belastung, später auch bei geringer Anstrengung oder in Ruhe
- Sie spüren Luftnot, wenn Sie sich flach hinlegen
- Sie bemerken Flüssigkeitseinlagerungen, vor allem in Füßen, Knöcheln und Unterschenkeln; die Sockenränder zeichnen sich lange ab
- Sie nehmen an Gewicht zu, obwohl Sie nicht mehr essen als gewöhnlich - oder Sie haben kaum noch Appetit und nehmen ab
- Sie wachen nachts häufiger auf, weil sie Wasser lassen oder husten müssen
Eine Herzschwäche führt manchmal auch zu Schwindel, Gedächtnisstörungen, Niedergeschlagenheit, Herzklopfen, Übelkeit oder Völlegefühl. Vor allem bei älteren Menschen kann eine Herzschwäche auch hinter Stürzen stecken - weil sie eventuell Blutdruckschwankungen und damit kurzzeitige Ohnmachtsanfälle auslöst.
Bei einer akuten Herzschwäche entstehen Beschwerden innerhalb kurzer Zeit und können sich schnell verschlimmern. Folgende Symptome deuten auf eine akute Herzschwäche hin:
- schwere Atemnot und Husten, der Atem kann "brodelnd" klingen
- das Herz schlägt oft ungewöhnlich schnell
- die Haut ist blass und fühlt sich kaltschweißig an
Eine akute Herzschwäche ist ein medizinischer Notfall. Im Zweifel sofort den Notarzt verständigen!
Eine chronische Herzschwäche kann unter Umständen zu einer akuten Herzschwäche werden – wenn beispielsweise Infekte, eine Blutarmut, eine Blutdruckkrise oder Herzrhythmusstörungen das geschwächte Herz zusätzlich belasten.
Hinter den beschriebenen Symptomen können auch andere Ursachen stecken.
Herzschwäche: NYHA-Stadien I bis IV
Der Schweregrad einer Herzschwäche wird nach Empfehlungen US-amerikanischer Kardiologinnen und Kardiologen (New York Heart Association = NYHA) international in vier sogenannte NYHA-Stadien eingeteilt:
- NYHA-Stadium I: Die körperliche Leistungsfähigkeit scheint normal zu sein. Bei Untersuchungen finden sich aber bereits Hinweise auf eine verminderte Herzleistung.
- NYHA-Stadium II: Die Erkrankung macht sich bei größeren körperlichen Belastungen bemerkbar: Beim Treppensteigen, raschen Gehen oder dem Schleppen von schweren Sachen kommt es schneller zur Atemnot und Müdigkeit als früher.
- NYHA-Stadium III: Die körperliche Leistungsfähigkeit ist im Alltag deutlich eingeschränkt. Es sind nur noch leichte körperliche Belastungen ohne Beschwerden möglich. Bereits eine geringe körperliche Anstrengung wie beispielsweise Treppensteigen über weniger als eine Etage verursacht Luftnot und eine unverhältnismäßig große Erschöpfung.
- NYHA-Stadium IV: Beschwerden wie Kurzatmigkeit und Erschöpfung treten bereits im Ruhezustand oder bei geringster körperlicher Anstrengung auf. Betroffene sind überwiegend bettlägerig und bedürfen meist einer Krankenhausbehandlung.
Eine Herzschwäche beeinträchtigt nicht nur die körperliche Belastbarkeit sondern auch die Lebensqualität. Angstzustände und Depressionen können die Folge sein. Sie verstecken sich manchmal hinter klassischen Beschwerden der Herzschwäche, wie Müdigkeit und Abgeschlagenheit.
Welche Folgen hat eine Herzschwäche?
Betrifft die Krankheit vor allem die linke Herzhälfte, wird das Blut nicht effektiv in den Körperkreislauf gepumpt. Organe und Gewebe werden schlechter durchblutet, der Blutdruck kann sinken. Das Blut staut sich vor der linken Herzhälfte in die Lungengefäße zurück. Mögliche Folge: Atemnot, vor allem bei Anstrengung und flachem Liegen. Im schlimmsten Fall kommt es zu einem Lungenödem, einer Flüssigkeitsansammlung in der Lunge ("Wasser in der Lunge"). Dabei handelt es sich um einen Notfall, der sofort behandelt werden muss. Ein Lungenödem macht sich durch starke Luftnot bemerkbar.
Ist überwiegend die rechte Herzhälfte betroffen, staut sich das Blut in die Venen des Körperkreislaufs zurück. Eine mögliche Folge sind Flüssigkeitseinlagerungen (Ödeme) in den Beinen – vor allem am Fußrücken und an der Vorderseite des Unterschenkels. Ein Druck auf die Schienbeinkante hinterlässt eine flache Delle im Gewebe, die sich nur langsam zurückbildet. Abdrücke von Socken und Schuhen bleiben nach dem Ausziehen längere Zeit sichtbar. Staut sich Blut in die Blutgefäße von Magen und Leber zurück, können Appetitlosigkeit, Völlegefühl und Leberfunktionsstörungen auftreten. Auch im Bauchraum kann sich Gewebeflüssigkeit ansammeln (Aszites, "Wassersucht"). Lagert sich vermehrt Gewebeflüssigkeit im Körper ein, macht sich das auf der Waage bemerkbar – es kommt rasch zu einer Gewichtszunahme bei unveränderten Ernährungsgewohnheiten.
Grundsätzlich werden zwei Formen einer Herzschwäche unterschieden:
- Steht die Pumpschwäche der linken Herzkammer im Vordergrund, spricht man von einer systolischen Herzinsuffizienz, bei der die Auswurfleistung (Ejektionsfraktion) der linken Herzkammer unter 40 Prozent liegt. Bei Herzgesunden beträgt sie 50 bis 70 Prozent
- Steht jedoch eine Füllungsstörung im Vordergrund spricht man von einer diastolischen Herzinsuffizienz. Bei dieser ist die Pumpfunktion der linken Herzkammer in der Regel nicht eingeschränkt.
Beide Formen können auch kombiniert auftreten.
Wenn sich das Herz längere Zeit stark anstrengen muss, vergrößert es sich – so ähnlich wie ein Muskel, der trainiert wird. So kann zumindest unter Ruhebedingungen und moderater körperlicher Belastung trotz einer nachlassenden Pumpleistung eine ausreichende Organversorgung gewährleistet werden. Langfristig ergeben sich jedoch Nachteile:
- Die Blutversorgung des Herzens reicht ab einem kritischen Gewicht von etwa 500 Gramm meist nicht mehr aus, um das schwere Organ zu ernähren
- Die Erweiterung (Dilatation) der linken Herzkammer kann zu einer Verschlechterung des Zusammenspiels der an der Herzleistung beteiligten Muskeleiweiße führen, so dass die Pumpleistung abnimmt
- Die Herzklappen schließen als Folge der Ausdehnung oft nicht mehr richtig. Sie werden undicht, was die Herzschwäche weiter verschlechtert
- Die Herzkammerwand kann nicht nur dicker werden (der Fachbegriff lautet Hypertrophie), sondern auch steifer, weniger dehnbar. Die Herzhöhlen füllen sich nicht mehr so gut mit Blut – insbesondere bei einer höheren Herzfrequenz, wie sie bei körperlicher Belastung zur Steigerung der Herzleistung erforderlich ist
Ohne geeignete Therapie ist die Lebenserwartung bei Herzschwäche deutlich reduziert und die Rate an Krankenhausaufnahmen erhöht. Außerdem besteht bei Herzschwäche ein erhöhtes Risiko für einen plötzlichen Herztod. Dieser ist in der Regel durch das Auftreten von lebensbedrohlichen Herzrhythmusstörungen, wie dem Kammerflimmern, bedingt, welche ohne sofortige professionelle medizinische Hilfe nicht überlebt werden. Eine Herzschwäche kann in einem Kreislaufversagen enden, das auf übliche Therapien nicht mehr anspricht.
Herzschwäche: Ursachen und Risikofaktoren
Es gibt unterschiedliche Ursachen für eine Herzschwäche. Die häufigsten Auslöser der chronischen Herzschwäche sind:
- ein meist über längere Zeit unzureichend behandelter Bluthochdruck
- eine koronare Herzkrankheit (KHK), also eine Verengung ("Verkalkung") der Herzkranzgefäße, und als deren Folge meist ein Herzinfarkt
Tritt eine Herzschwäche bereits im Kindesalter auf, so ist die Ursache meistens ein angeborener Herzfehler.
Mögliche Ursachen einer Herzschwäche:
Hoher Blutdruck
Stehen die Blutgefäße zu sehr unter Druck – wie bei einem schlecht oder gar nicht behandelten Bluthochdruck – muss das Herz gegen einen großen Widerstand in den Adern "anpumpen", also mehr Kraft aufwenden als im Normalfall. Diese Anstrengung kann das Organ auf lange Sicht überlasten.
Ein unbehandelter Bluthochdruck schädigt außerdem die Arterien – also die Adern, die Blut zu Organen und Geweben transportieren. So kann sich eine koronare Herzkrankheit ausbilden, die wiederum ein Risikofaktor für die Herzschwäche ist.
Koronare Herzkrankheit
Damit das Herz arbeiten kann, muss es selbst lückenlos mit sauerstoffreichem Blut versorgt werden. Das geschieht über die Herzkranzgefäße, medizinisch: Koronararterien. In diesen Adern können sich – wie in anderen Arterien auch – Ablagerungen bilden, zum Beispiel als Folge des Zigarettenrauchens, einer ungünstigen Blutfettzusammensetzung (Hypercholesterinämie), einer Zuckerkrankheit (Diabetes mellitus) oder eines zu hohen Blutdrucks. Medizinisch heißt dieser Vorgang Arteriosklerose (landläufig "Gefäßverkalkung"). Der Querschnitt der Adern wird kleiner, das Blut kann schlechter durchströmen. Geschieht das an den Herzkranzgefäßen, spricht man von einer koronaren Herzkrankheit (KHK). Hierdurch entstehen Versorgungsengpässe am Herzen – vor allem, wenn das Organ viel Sauerstoff braucht, etwa bei körperlicher Anstrengung. Mögliche Folgen: Schäden am Herz. Eine Herzschwäche bildet sich aus.
Die Ablagerungen in den Gefäßwänden bergen eine weitere Gefahr: Sie können zum Herzinfarkt führen. Teile des Herzmuskels sind dann komplett von der Blutversorgung abgeschnitten. Ohne rasche Therapie (Wiedereröffnung des verschlossenen Herzkranzgefäßes über eine notfallmäßige Herzkatheteruntersuchung) sterben sie ab und werden in Narbengewebe umgewandelt. Das Herz pumpt dann nicht mehr so effektiv wie zuvor. Ein Herzinfarkt kann somit sowohl eine anhaltende Herzschwäche auslösen, als auch eine bereits bestehende Herzschwäche verschlechtern.
Krankheiten des Herzmuskels
Verschiedene Herzmuskelkrankheiten erhöhen das Risiko für eine Herzschwäche. Sie sind angeboren oder erworben und können auch familiär gehäuft auftreten. Je nach zugrunde liegender Störung ist der Herzmuskel zum Beispiel verdickt, oder die Herzhöhlen erweitern sich anormal (wie bei der dilatativen Kardiomyopathie). Zu den erworbenen Formen zählt die Entzündung des Herzmuskels (Myokarditis) – zum Beispiel durch Viren, Bakterien, Pilze oder Parasiten. Manche Medikamente, etwa bestimmte Zytostatika, eine Bestrahlung oder Alkoholmissbrauch können den Herzmuskel ebenfalls schädigen. Auch bestimmte Speicherkrankheiten wie die Eisenspeicherkrankheit Hämochromatose setzen dem Organ unter Umständen zu.
Die Herzleistung kann sich nach heutigem Verständnis auch durch übermäßigen emotionalen Stress akut verschlechtern. Dieses sogenannte Takotsubo-Syndrom (= "Broken heart Syndrome", "Syndrom des gebrochenen Herzens") bildet sich innerhalb weniger Tage wieder vollständig zurück, ist aber in der akuten Phase so ernst zu nehmen wie ein Herzinfarkt. Auch die Symptome lassen anfangs oft an einen Herzinfarkt denken.
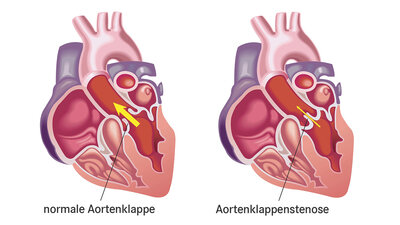
Herzklappenfehler
Der Blutfluss wird im Herz über vier Klappen geregelt. Sie wirken wie Ventile – und wie diese können sie undicht werden oder "verstopfen". Schäden an diesen Herzklappen sind angeboren oder entstehen im Laufe des Lebens. Sie können dazu führen, dass das Herz nicht mehr effizient arbeitet und damit Ursache einer Herzschwäche sein.
Herzrhythmusstörungen
Um ausreichend Blut befördern zu können, muss das Herz in einer angemessenen Taktfrequenz schlagen. Wird der Herzschlag zu langsam, pumpt das Organ nicht mehr genügend Blut pro Zeiteinheit. Wird der Herzschlag zu schnell, hat das Blut zwischen den Pumpaktionen des Herzens nicht mehr genügend Zeit, in die Herzkammern zu strömen. So wird letztlich weniger Blut gepumpt.
Beim Vorhofflimmern – einer verbreiteten Rhythmusstörung – gerät die Steuerung der beiden Herzvorhöfe durch das herzeigene Schrittmachersystem mit dem Sinusknoten als Taktgeber durcheinander. Die Vorhöfe pumpen nicht mehr richtig oder gar nicht mehr, so dass sie die beiden Herzkammern nicht mehr bei der Pumparbeit unterstützen. Folge: Das Blutvolumen, das pro Herzschlag befördert wird, sinkt.
Weitere Ursachen außerhalb des Herzens
Bei Fieber oder einer Schilddrüsenüberfunktion wird der Stoffwechsel so stark angekurbelt, dass das Herz mehr leisten muss als im Normalfall. Auch bei einer Blutarmut ist das Organ stärker gefordert als üblich. Folge ist unter Umständen eine – meist vorübergehende – akute Herzinsuffizienz, die ihre Ursache nicht im Herzen selbst hat. Auch kann sich eine bereits vorhandene leichte Herzschwäche verschlechtern.
Weiterer Auslöser der akuten Herzschwäche ist die Herzbeuteltamponade: Dabei füllt sich der Herzbeutel, der den Herzmuskel umschließt, sehr rasch mit Blut, Gewebeflüssigkeit oder Luft – beispielsweise als Folge einer Verletzung oder einer Entzündung. Das Herz wird so stark von außen zusammengedrückt, dass sich die Herzkammern zwischen den Pumpaktionen nicht mehr richtig mit Blut füllen können.
Problematisch für das Herz ist nicht nur ein zu hoher Blutdruck im Körperkreislauf, sondern auch ein zu hoher Druck im Lungenkreislauf (pulmonale Hypertonie). Betroffen sind in diesem Fall die Blutgefäße, die das Blut von der rechten Herzkammer in die Lunge leiten. Auch diese Form des Bluthochdrucks belastet das Herz, insbesondere die rechte Herzhälfte. Die Druckerhöhung passiert manchmal plötzlich – zum Beispiel durch eine Lungenembolie. Oder der Lungenhochdruck entsteht langsam – etwa durch eine Lungenkrankheit wie die chronisch obstruktive Lungenerkrankung (COPD).
Wie stellt die Ärztin oder der Arzt die Diagnose?
In einem ausführlichen Gespräch fragt die Ärztin oder der Arzt nach Beschwerden, Vorerkrankungen und Krankheitsfällen in der Familie. Dann wird die Patientin oder der Patient gründlich untersucht. Es werden unter anderem Herz und Lunge mit dem Stethoskop abgehört, der Bauch abgetastet, der Blutdruck gemessen und der Füllungszustand der Halsvenen beurteilt.
Im Blut lässt sich unter anderem eine bestimmte Substanz nachweisen: das natriuretische Peptid vom B-Typ (BNP). Bei Patienten mit Herzinsuffizienz ist der Blutspiegel von BNP und seinem "Verwandten" NT-proBNP erhöht. Je stärker der Herzmuskelschwäche ausgeprägt ist, desto höher sind die BNP- und NT-proBNP-Werte. Der Labortest hilft auch, eine Herzmuskelschwäche von anderen Ursachen einer Luftnot abzugrenzen. Auffällige Werte deuten also auf eine Herzschwäche hin, beweisen sie aber nicht.
Ein Elektrokardiogramm (EKG) gibt erste Hinweise auf mögliche Krankheitsursachen wie Herzrhythmusstörungen, eine koronare Herzkrankheit oder frühere Herzinfarkte. Das Belastungs-EKG erlaubt Rückschlüsse auf die körperliche Leistungsfähigkeit und die Herzdurchblutung.
Wesentlich für die Diagnose einer Herzschwäche ist die Ultraschalluntersuchung des Herzens (Echokardiografie). Hiermit lassen sich zum Beispiel Veränderungen an Herzmuskel, Herzklappen und Herzbeutel erkennen und die Herzfunktion objektivieren.
Weitere Untersuchungen – wie Röntgenaufnahmen der Lunge – können Hinweise auf zugrunde liegende Störungen und auf das Stadium der Krankheit geben. Ärztinnen und Ärzte werden mit den Betroffenen über mögliche weitere Diagnoseschritte und eventuelle Therapiekonsequenzen sprechen und mit ihnen gemeinsam eine individuell passende Entscheidung treffen. Auch Begleiterkrankungen müssen dabei berücksichtigt werden.
In vielen Fällen ist zusätzlich eine Herzkatheteruntersuchung mit Darstellung der Herzkranzgefäße (Koronarangiographie) notwendig. Eine Herzkatheteruntersuchung gibt Aufschluss, ob eine Herzkranzgefäßerkrankung oder eine Herzmuskelerkrankung (Kardiomyopathie) als Ursache der Herzmuskelschwäche vorliegt, und ermöglicht die Objektivierung von Herzklappenfehlern. Bei bestimmten Konstellationen bietet sich auch eine Kernspin-Untersuchung des Herzens (Kardio-MRT) an, so beispielsweise bei Verdacht auf eine Herzmuskelentzündung oder eine kardiale Speichererkrankung, und zur Unterscheidung von gesundem Gewebe und Narbenarealen. Bei speziellen Fragestellungen werden Gewebeproben aus dem Herzen (Myokardbiopsie) zur weiteren Abklärung entnommen.
Therapie: Was hilft bei Herzschwäche?
Eine akute Herzschwäche ist ein medizinischer Notfall, der sofort – in der Regel in der Klinik – behandelt werden muss.
Eine chronische Herzschwäche ist oft nicht heilbar, aber behandelbar. Die Therapieziele und damit auch mögliche Behandlungsschritte sollten Ärztinnen und Ärzte mit den Betroffenen gemeinsam planen. Die individuelle Lebenssituation und eventuelle Begleiterkrankungen finden dabei Berücksichtigung.
Im Prinzip zielt die Therapie darauf ab, das Herz zu entlasten und auslösende Faktoren zu minimieren. Das kann die Lebensqualität, die körperliche Leistungsfähigkeit und die Prognose verbessern. Im Arzt-Patienten-Gespräch, eventuell auch in Schulungen erfahren Betroffene mehr über ihre Krankheit. Sie lernen, wie eine "herzgesunde" Lebensweise gelingt und wie sie Risiken minimieren können (siehe Abschnitt weiter unten: Leben mit Herzschwäche).
Generell verfolgen Ärztinnen und Ärzte bei der Behandlung der Herzschwäche einen ganzheitlichen Ansatz, der auch Begleiterkrankungen berücksichtigt. Schon eine leichte Blutarmut kann beispielsweise einen ungünstigen Einfluss auf den Krankheitsverlauf haben. Gleiches gilt für einen Bluthochdruck, einen Diabetes mellitus, eine Nierenschwäche, eine Depression und eine Schlafapnoe. Deshalb ist es wichtig, nicht nur die Herzschwäche, sondern den ganzen Patienten mit all seinen Bedürfnissen zu sehen. Regelmäßige ärztliche Kontrollen und Gespräche sind ebenfalls Teil des Therapiekonzepts.
Wenn möglich, beheben Ärztinnen und Ärzte die direkte Ursache der Herzschwäche. Sie therapieren zum Beispiel eine kranke Herzklappe. Schwere Herzklappenfehler kann entweder eine Herzchirurgin oder ein Herzchirurg in einer Operation behandeln – zum Beispiel mit einem mechanischen oder biologischen Herzklappenersatz. Oder eine Kardiologin oder ein Kardiologe behandelt über einen peripheren Gefäßzugang, je nach Fall zum Beispiel über die Leistenvene oder die Leistenarterie. Dabei muss der Brustkorb nicht eröffnet werden. Auch verengte Herzkranzgefäße können Spezialisten per Herzkathetereingriff weiten – heute üblicherweise über eine Unterarmarterie. Dabei wenden sie die sogenannte Ballondilatation unter Verwendung von Gefäßstützen (Stents) an. Bei schwerer Herzgefäßerkrankung bietet sich alternativ ein herzchirurgischer Eingriff mittels Bypass-Operation an.
Therapie mit Medikamenten
Welche Wirkstoffe in welcher Kombination im Einzelfall am besten geeignet sind, planen Ärztinnen und Ärzte individuell mit den Betroffenen auf Basis der aktuellen Leitlinien. Die Begleiterkrankungen können bei der Medikamentenauswahl zum Beispiel eine Rolle spielen.
Bestimmte Arzneimittel können das Herz entlasten und den Krankheitsverlauf günstig beeinflussen.
ACE-Hemmer und AT1-Rezeptorantagonisten
Ein zu hoher Blutdruck sollte auf optimale Werte (in der Regel < 135/85 mmHg in Ruhe) gesenkt werden – mit einer gesunden Lebensweise und gegebenenfalls Tabletten. Sogenannte ACE-Hemmer und AT1-Rezeptorantagonisten (Sartane, Angiotensin-Rezeptorblocker / ARB) als Mittel gegen Bluthochdruck können das Herz teilweise sogar vor einer Schwäche schützen. AT1-Rezeptorantagonisten werden oft dann verschrieben, wenn Patienten ACE-Hemmer nicht vertragen – weil sie beispielsweise an einem trockenen Reizhusten leiden, einer möglichen Nebenwirkung des Medikaments.
Sacubitril plus Valsartan (ARNI)
Einen noch stärkeren Effekt hat eine Kombination aus dem Wirkstoff Sacubitril in Kombination mit dem AT1-Rezeptorantagonisten Valsartan. Das Therapieprinzip nennt sich ARNI, die Abkürzung steht für Angiotensin-Rezeptor-Neprilysin-Inhibitor. Bei schwerer Linksherzinsuffizienz ist ARNI der Therapie mit ACE-Hemmern überlegen, was den Krankheitsverlauf und meist auch die Ausprägung der Beschwerden betrifft. ARNI kommen in der Regel erst dann zum Einsatz, wenn die Medikamententherapie nicht den gewünschten Erfolg bringt. Nach den Leitlinien der European Society of Cardiology (ESC) können ARNI in bestimmten Fällen bereits vor einem Therapieversuch mit einem ACE-Hemmer oder einem AT1-Rezeptorantagonisten eingesetzt werden. Auch unter ARNI sollten die im folgenden Textabschnitt beschriebenen Wirkstoffe (Betarezeptorenblocker, Aldosteronantagonisten und SGLT-2-Inhibitoren) weiter fortgeführt werden.
Betarezeptorenblocker
Bestimmte Betarezeptorenblocker schirmen das Herz gegen negative Wirkungen körpereigener Stresshormone ab, indem sie die Andockstellen dieser Hormone blockieren. Das Herz schlägt ruhiger und benötigt weniger Sauerstoff.
Aldosteronantagonisten
Aldosteronantagonisten (zum Beispiel Spironolacton oder Eplerenon) hemmen die Wirkung von Aldosteron und reduzieren dadurch die mit diesem Hormon verbundene Flüssigkeits- und Kochsalzeinlagerung.
SGLT-2-Inhibioren (Gliflozine)
Zum Einsatz kommen können auch SGLT-2-Inhibioren (Gliflozine). Sie wurden ursprünglich als Medikamente bei Diabetes entwickelt. Sie können Patienten mit und ohne Diabetes mellitus bei einer Herzschwäche helfen. SGLT-2-Inhibioren verringern das Risiko, dass Patienten im Krankenhaus behandelt werden müssen, weil sich die Herzschwäche verschlechtert. SGLT-2-Inhibioren können die Prognose zusätzlich zu den bereits genannten Substanzen verbessern.
Bei Betroffenen mit hochgradig eingeschränkter Pumpfunktion (LVEF < 35%) verbessern ACE-Hemmer, Beta-Blocker, Aldosteronantagonisten und SGLT-2-Inhibitoren den Krankheitsverlauf und die Prognose und sollten daher gemäß der aktuellen Leitlinien kombiniert eingesetzt werden.
Ivabradin
In speziellen Fällen kann der Wirkstoff Ivabradin zum Einsatz kommen – etwa bei einer Unverträglichkeit gegenüber Betarezeptorenblockern und einem stabilen Herzrhythmus, einem sogenannten Sinusrhythmus. Ivabradin hat einen direkten Einfluss auf den Sinusknoten und senkt hierüber die Herzfrequenz.
Diuretika
Entstehen durch die Herzschwäche Flüssigkeitseinlagerungen, sind wassertreibende Medikamente, sogenannte Diuretika, unverzichtbar.
Den die Herzleistung direkt antreibende Digitalispräparaten, kommt heute allenfalls eine nachgeordnete Bedeutung zu.
Bei Eisenmangel kann die körperliche Leistungsfähigkeit insbesondere durch eine intravenöse Gabe von Eisen verbessert werden.
Generell ist es wichtig, bei der medikamentösen Therapie mögliche Neben- und Wechselwirkungen zu beachten. So eignen sich beispielsweise bestimmte Schmerzmittel oder manche Medikamente gegen Depressionen weniger gut bei einer Herzschwäche. Betroffene sollten die Einnahme von Arzneimitteln deshalb grundsätzlich mit Ihrer Ärztin oder ihrem Arzt absprechen. Es sollte außerdem regelmäßig ärztlich überprüft werden, ob die Medikamentenauswahl noch passt. Bei Fragen zu Arzneimitteln, etwa zu Wechselwirkungen oder Nebenwirkungen, kann auch die Apotheke beraten.
Herzschrittmacher und ICD
Durch eine Herzschwäche können sich die Herzkammern vergrößern. Das stört manchmal die elektrischen Impulse im Herz, welche die Herzaktivität steuern. Es kommt zu einem sogenannten Linksschenkelblock. Die linke Herzkammer pumpt nicht mehr harmonisch, was die Herzleistung zusätzlich schmälert. Hier hat sich eine spezielle Schrittmacher-Therapie bewährt: die biventrikuläre Stimulationstherapie oder Resynchronisationstherapie (CRT). Unter örtlicher Betäubung wird ein sogenanntes CRT-Schrittmachersystem mit mehreren Elektroden unterhalb des Schlüsselbeins implantiert. Es lässt die linke Herzkammer wieder synchron schlagen und das Herz damit effektiver arbeiten.
Bei Betroffenen mit einer trotz optimaler Medikation anhaltenden schweren Einschränkung der Pumpleistung der linken Herzkammer (Auswurfleistung < 35%) ist eventuell der Einsatz eines speziellen Herzschrittmachers hilfreich. Er kann lebensbedrohliche Herzrhythmusstörungen stoppen, welche zu einem plötzlichen Herztod führen können. Er heißt implantierbarer Kardioverter-Defibrillator (ICD). Ein ICD kann auch mit einer Resynchronisationstherapie kombiniert werden (CRT-D).
Herztransplantation, Kunstherz
Sind alle Möglichkeiten ausgeschöpft, bleibt bei einer schweren Herzschwäche die Herztransplantation. Die Methode kommt allerdings nur für weniger als 500 Betroffene in Deutschland pro Jahr infrage, weil es nicht genug Spenderorgane gibt. Deswegen werden Möglichkeiten gesucht, die Zeit auf der Warteliste zu überbrücken und gegebenenfalls eine Herztransplantation zu vermeiden.
Eine Option sind mechanische Unterstützungssysteme ("LVAS", "Kunstherz"), die eingepflanzt werden, aber durch eine außen am Körper getragene Energiequelle versorgt werden müssen. Sie übernehmen einen Teil der Herzarbeit oder die gesamte Pumpleistung. Immer häufiger kommen Kunstherzen auch dauerhaft zum Einsatz – etwa bei Menschen, die aufgrund ihres Alters oder ihres Gesundheitszustandes nicht mehr für eine Herztransplantation infrage kommen. Ein Problem dieser Verfahren ist allerdings unter anderem das erhöhte Risiko von Blutgerinnseln und damit von Schlaganfällen.
Leben mit Herzschwäche
Folgende Tipps helfen, einer Herzschwäche vorzubeugen. Auch wer bereits erkrankt ist, kann die Krankheit hierdurch günstig beeinflussen:
- Nicht (mehr) rauchen
- Auf Alkohol verzichten
- Übergewicht reduzieren – nicht mit strengen, schnellen Diäten, sondern mit ausgewogener Ernährung und dem individuell passenden Maß an Bewegung
- Lernen, besser mit Stress umzugehen
- Erkrankungen wie Bluthochdruck, Diabetes oder Fettstoffwechselstörungen konsequent behandeln lassen
- Viel bewegen. Wichtig: Vorab unbedingt das individuell passende Maß mit der Ärztin oder dem Arzt absprechen! Für Herzpatienten gibt es spezielle Herzsportgruppen
Bei einer Herzschwäche rieten Fachleute früher zu strenger körperlicher Schonung. Mittlerweile ist bekannt, dass zu viel Passivität die Herzkreislaufprobleme weiter verstärkt. Dagegen sind regelmäßige, angepasste Aktivitäten sinnvoll. Wie Ihr individuell optimales Pensum aussieht, sollten Sie unbedingt mit Ihrer Ärztin oder Ihrem Arzt absprechen.
Ärztin oder Arzt sollten auch zum Thema Impfungen, etwa Corona-, Grippe- und Pneumokokkenimpfung, beraten.
Ernährung: Was soll man bei einer Herzschwäche essen?
Es gibt keine spezielle Diät, die bei einer Herzschwäche generell empfohlen wird. Viele Expertinnen und Experten raten Betroffenen ebenso wie Herzgesunden zur traditionellen mediterran betonten Kost mit viel frischem Gemüse, gesunden Ölen (beispielsweise Oliven- oder Rapsöl), wenig Zucker, wenig stark gesalzenen Lebensmitteln, wenig Fertigprodukten und wenig tierischen Fetten. Nahrungsergänzungsmittel sind normalerweise nicht nötig. Sie können manchmal sogar schaden, wenn sie auf eigene Faust genommen werden. Betroffene sollten sich dazu ärztlich beraten lassen.
Eventuell empfiehlt der Arzt oder die Ärztin eine tägliche maximale Trinkmenge, die nicht überschritten werden sollte.
Wer eine Herzschwäche hat, sollte sich täglich wiegen und das Körpergewicht dokumentieren. Eine rasche Gewichtszunahme deutet auf Flüssigkeitseinlagerungen hin – ein mögliches Zeichen, dass sich die Herzschwäche verschlechtert. Dann ist eine rasche Rücksprache mit der Ärztin oder dem Arzt ratsam.

Professor Dr. med. Markus Haass
© W&B/Privat
Beratender Experte
Professor Dr. med. Markus Haass ist Internist und Kardiologe. Er ist Lehrbeauftragter der Universität Heidelberg und seit 2002 Chefarzt der Abteilung Innere Medizin II mit den Schwerpunkten Kardiologie, Angiologie und Internistische Intensivmedizin der Theresienkrankenhaus und St. Hedwig-Klinik gGmbH in Mannheim, einem akademischen Lehrkrankenhaus der Universität Heidelberg.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten