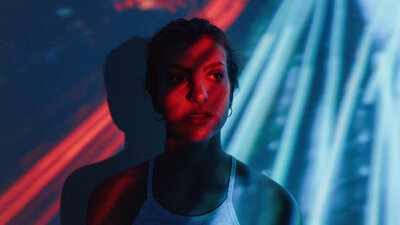PMDS: Psychische Belastung vor der Periode
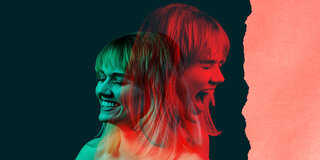
© Plainpicture/Mielek
Am schlimmsten ist für Petra Meier, wie sie dann ihre Kinder anschreit. Bis zum Eisprung ist sie eine feinfühlige und gelassene Mutter. Aber dann bricht wieder das Wutmonster durch. Alles ist zu viel. Die Fünfjährige braucht nur aus Versehen eine Tasse vom Tisch fallen zu lassen oder der Dreijährige eine trotzige Antwort zu geben – und Meier explodiert. „Ich merke, dass ich mich völlig danebenverhalte, aber ich kann es nicht kontrollieren. Mein Denken und Fühlen ist komplett verändert“, sagt die 35-Jährige aus Dortmund, die nicht mit ihrem echten Namen genannt werden will.
PMDS ist mehr als schlechte Stimmung
Kurz vor Einsetzen der Menstruation wird die Aggression zur Depression. „Ich könnte nur noch heulen, habe enorme Schuldgefühle den Kindern gegenüber“, sagt sie. Dann endlich: Die Blutung ist da. Petra Meier fühlt sich wieder wie sie selbst.
Ganz ähnlich wie Meier geht es schätzungsweise drei bis acht Prozent aller Frauen vor ihrer Regel. Sie leiden an einer prämenstruellen dysphorischen Störung (PMDS) – und das ist deutlich mehr als ein bisschen schlechte Stimmung vor den Tagen. Sie fühlen sich wie Dr. Jekyll und Ms. Hyde.
Zwar wird seit Jahrzehnten zu dem Phänomen geforscht. In den USA ist PMDD, wie es dort heißt, bereits seit 2013 eine offizielle Diagnose. Doch in Deutschland kennen selbst viele Gynäkologinnen und Psychiaterinnen das Krankheitsbild nicht. „Fachärzte ordnen die Beschwerden oft einfach unter PMS ein“, sagt die auf gynäkologische Psychosomatik spezialisierte Hamburger Psychotherapeutin Dr. Almut Dorn. Eine effektive Therapie erhalten die Patientinnen meist nicht. Immerhin das könnte sich nun ändern. Vor Kurzem wurde das – auch in Deutschland verwendete – internationale Diagnosesystem der Weltgesundheitsorganisation aktualisiert und darin auch PMDS beschrieben.

Psychotherapeutin Dr. Almut Dorn
© ©Sarah Rubensdörffer
Was ist der Unterschied zwischen PMS und PMDS?
Expertinnen wie Dorn erhoffen sich, dass die Störung stärker beachtet wird und die betroffenen Frauen besser behandelt werden. Die meisten Frauen spüren zwar mehr oder weniger stark ihren Zyklus, doch meistens vor allem körperlich. Die Bezeichnung prämenstruelles Syndrom (PMS) bündelt viele verschiedene Beschwerden. Typisch für die zweite Zyklusphase – mit Steigerung kurz vor der Regel: Die Brust spannt, Wasser sammelt sich im Körper, der Appetit verändert sich, die Energie schwindet, der Schlaf wird schlechter, die Stimmung schwankt. Kopf, Rücken, Gelenke und Muskeln können schmerzen.
Eine klare Trennung zwischen PMS und PMDS gibt es nicht, der Übergang ist fließend. Typisch für die PMDS ist die gravierende psychische Veränderung bis hin zur Wesensveränderung. „Zwei Wochen lang im Zyklus ist alles gut, dann rutscht das Selbstbewusstsein in den Keller“, sagt Expertin Dorn. Ihre Patientinnen werden stark reizbar, aggressiv, angespannt, ängstlich, niedergeschlagen und hoffnungslos. „Zu Hause fliegen dann oft die Fetzen. Die Auswirkungen auf Partnerschaft, Kinder und oft auch auf die Arbeit sind immens“, bilanziert Dorn.
Auch Konzentration und Gedächtnis leiden. „In dieser Phase bin ich im Grunde nicht arbeitsfähig“, sagt Petra Meier, die in einer Klinik als Ärztin tätig ist. Oft spüren die Betroffenen schon lange eine Verschlechterung ihres Zustands an den Tagen vor der Regel. Deutlich schlimmer wird es bei vielen im Alter zwischen 30 und 40. Warum?
Stress macht PDMS schlimmer
Expertinnen vermuten als Ursache: die „Rushhour“ des Lebens. Viele Frauen sind dann mit Familie, Kindern und Job insgesamt stärker belastet. Pausen und Rückzug – was sich viele Betroffene in der zweiten Zyklusphase stark wünschen – sind kaum möglich. „Chronischer und akuter Stress kommen zusammen. Das bringt das Fass irgendwann zum Überlaufen“, sagt die Psychologin.
Dr. Angela Klein, die an der Uniklinik Bonn PMDS-Patientinnen behandelt. Als das dritte Kind da war, nahmen bei Petra Meier die Beschwerden deutlich zu. Bei ihrer Leidensgenossin Jana Kramer, 39, aus Bonn verschlechterte sich der Zustand während ihrer Zeit als alleinerziehende Mutter eines Kleinkindes.
Als Verstärker wirken mitunter auch Angehörige und hohe Ansprüche an sich selbst. Die wenig bekannte Störung wird nicht immer ernst genommen, die massiven Einschränkungen werden mitunter kleingeredet. „Mein Mann hatte kein Verständnis dafür, ich solle mich eben zusammenreißen“, erzählt Petra Meier. Vor wenigen Monaten zerbrach die Ehe. Patientin Kramer packte den Großteil ihrer Arbeit und alle größeren Vorhaben in ihre erste Zyklusphase, sodass sie auch in ihrer guten Zeit keine Erholung finden und Kraft schöpfen konnte.
Zugleich litt sie unter den Erwartungen ihres Umfelds: Sie als Yogalehrerin müsse ihr Leiden selbst in den Griff bekommen. Sie erzählt, wie erleichtert sie sich fühlte, als sie an der Uniklinik Bonn erstmals auf eine Ärztin traf, von der sie sich verstanden fühlte.
Gehirn reagiert „falsch“
Dort werden Patientinnen aus ganz Deutschland beraten, der Ansturm ist groß. „Das war ein Schlüsselerlebnis. Endlich bestätigte mir jemand, dass es nicht meine persönliche Unfähigkeit ist, mit dem Zyklus umzugehen, sondern eine Geschichte der Chemie in meinem Körper“, sagt Jana Kramer.
Während ein PMS meist auf ein Ungleichgewicht zwischen den Hormonen Östradiol und Progesteron in der zweiten Zyklusphase zurückgeführt werden kann, ist der Hormonspiegel bei Frauen mit PMDS weitgehend normal. Doch das Gehirn reagiert bei ihnen „falsch“ darauf. „Der Stoffwechsel der Neurotransmitter kommt durcheinander“, erklärt Gynäkologin Anneliese Schwenkhagen. Sie hat sich auf die Therapie hormoneller Störungen bei Frauen spezialisiert.

Gynäkologin Dr. Anneliese Schwenkhagen
© ©Sarah Rubensdörffer
Angenommen wird, dass die betroffenen Frauen das ausschließlich in der zweiten Zyklusphase ausgeschüttete Progesteron nicht vertragen. „Das Hormon wird normalerweise zu Allopregnanolon umgebaut, das wie ein körpereigenes Beruhigungs- und Schlafmittel wirkt. Bei einer PMDS funktioniert das möglicherweise nicht mehr oder verkehrt sich sogar ins Gegenteil“, sagt Schwenkhagen. Dafür spricht die Beobachtung: Bei Frauen nach der Menopause, die früher eine PMDS hatten, ließen sich durch die Gabe von Progesteron wieder die typischen PMDS-Beschwerden auslösen.
Was hilft gegen PMDS?
Bei Frauen mit PMDS scheint außerdem das Serotoninsystem verändert. Und: Die ganz normalen hormonellen Schwankungen im Zyklus beeinflussen bei ihnen offensichtlich die Gehirnarbeit. Sie sind in der zweiten Zyklusphase extrem stressempfindlich. Auch das „Kontrollnetzwerk“ ist verändert. Das erklärt, dass in der PMDS-Phase Situationen buchstäblich außer Kontrolle geraten können.
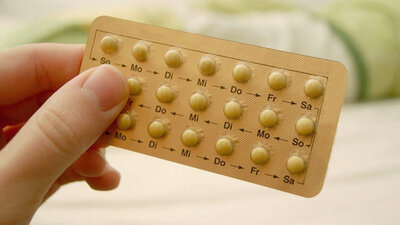
Für eine schwere PMDS gibt es zwei nachweislich effektive Therapien. Die eine: mit der Pille den Zyklus unterdrücken. Manche Frauen haben dann noch Beschwerden im hormonfreien Intervall. Dann empfiehlt es sich, die Pille ohne Pause zu nehmen. Speziell für PMDS zugelassen ist in Deutschland allerdings keine Antibabypille.
Antidepressiva gegen PMDS
In den USA sind Drospirenon-haltige Pillen offizielle PMDS-Medikamente. Allerdings fällt die Option Pille für viele Frauen aus. Kinderwunsch oder Vorerkrankungen sprechen dagegen. Andere befürchten, vom Regen in die Traufe zu kommen, also in eine depressive Stimmung durch die zugeführten Hormone zu geraten. „Wenn eine solche Nebenwirkung auftritt, muss das aber nicht bei jeder Pille sein. Es lohnt sich, noch eine andere zu probieren oder eine individuelle Hormontherapie zusammenzustellen“, meint Schwenkhagen. Die andere Therapiemöglichkeit: mit Antidepressiva das Stimmungssystem beruhigen. Verschiedene sogenannte Serotonin Wiederaufnahmehemmer sind dafür geeignet.
Manche Frauen nehmen die Antidepressiva durchgehend ein, manche nur in der zweiten Zyklusphase, manche nur mit Beginn der Symptome. „Wir finden meistens schrittweise heraus, welches Medikament am besten wirkt und welche Dosis erforderlich ist“, sagt Psychiaterin Prof. Anke Rohde aus Bonn.
PMDS-Patientin Jana Kramer nimmt mittlerweile ein Antidepressivum und hat das optimale Vorgehen für sich gefunden: „Anfangs setzte ich die Dosis erst hoch, wenn die Stimmung schlechter wurde. Jetzt setze ich es, eine Woche bevor ich meine Tage bekomme, hoch. An Tag zwei der Periode reduziere ich wieder.“ Während sie vorher in ihrer schlimmen Phase kaum arbeiten konnte, ihrem Sohn gegenüber laut wurde und „wollte, dass alles aufhört“, sind die Tage vor der Regel nun gut zu bewältigen. „Ich bin nicht mehr so am Boden zerstört und fühle mich nicht mehr so ausgeliefert“, sagt sie. Petra Meier nimmt seit Kurzem die Antibabypille und ist damit glücklich: „Die PMDS-Symptome sind weg.“
PMDS akzeptieren und managen
Zusätzlich helfen kann eine Psychotherapie. Dabei geht es vor allem darum, die Veranlagung zu akzeptieren und im Alltag gut zu managen. „Viele Betroffene fürchten sich schon vor dem Eisprung. Das macht es noch schlimmer “, erklärt Angela Klein. Häufig verschärft PMDS auch andere Probleme, die im Gespräch mit einer Psychologin bearbeitet werden können. „Paare verhüten etwa mit der Pille, die eine PMDS verdeckt. Dann wollen sie ein Kind bekommen, die Frau setzt die Pille ab und die PMDS-Symptome setzen mit voller Wucht ein. Dann sagt der Partner: ,So wie du ausrastet, können wir kein Kind bekommen‘“, beschreibt Psychologin Dorn eine typische Situation.
Für Zyklus-Beschwerden werden außerdem verschiedene pflanzliche Mittel, Vitamine und Nahrungsergänzungsmittel angeboten. Doch die Wirkung bei PMDS ist meist nicht ausreichend wissenschaftlich belegt. Lediglich Kalzium oder Mönchspfeffer seien einen Versuch wert, meint Expertin Schwenkhagen.
Habe ich PMDS?
Vor der Behandlung steht die Diagnose. Dafür braucht es ein spezielles, detailliertes Zyklus-Tagebuch mit Schwerpunkt auf psychischen Symptomen. Frauen sollen es mindestens zwei bis drei Zyklen lang führen und zur Gynäkologin mitbringen. Damit lassen sich die zentralen Fragen beantworten: Welche Symptome hat die Frau genau? Wie stark treten sie auf? Was hat sie zu welchem Zeitpunkt? Damit lässt sich PMDS auch von anderen Erkrankungen abgrenzen, die abhängig vom Zyklus schlimmer werden können, wie etwa Depression und
Migräne.
Bislang stellten sich allerdings viele Betroffene ihre Diagnose mehr oder weniger selbst – mithilfe ausführlicher Internetrecherche. Bei Patientin Kramer entdeckte ihr Partner die Beschreibung von PMDS: und wie passgenau diese auf seine Freundin zutraf.
Um den Betroffenen und behandelnden Ärztinnen den Weg zur Diagnose zu vereinfachen, haben die Expertinnen Dorn, Schwenkhagen und Rohde das Buch „PMDS als Herausforderung“ geschrieben, das in diesem Sommer erscheint. In der Praxis stellt sich zudem oft das Problem, dass Gynäkologinnen wenig Erfahrung mit der Verordnung von Antidepressiva haben. Dorn rät: „Wenn die Frau nicht die Pille, sondern eher Antidepressiva probieren will, zum Hausarzt oder Psychiater gehen.