Olfaktometrie (Riechtest)

Nicht alle Menschen erhalten sich bis ins Alter den Geruchssinn
© Thinkstock/Stockbyte
Wie nimmt man Gerüche wahr?
Wenn sich in der Luft, die wir einatmen, Moleküle von Geruchsstoffen befinden, können sich diese auf die Rezeptoren in der Riechschleimhaut der Nase setzen. Das löst eine Erregung des Riechnervs (Olfaktorius-Nerv) aus, der die Aktivität direkt zum Gehirn leitet. Für die Wahrnehmung von Gerüchen ist aber nicht nur das Riechsystem allein verantwortlich. Es besteht vielmehr ein Zusammenspiel von Geruchssinn, Geschmackssinn und Sinneswahrnehmungen über den Fühlnerv der Nase (Trigeminus-Nerv).
Eine Geruchswahrnehmung besteht sowohl im Erkennen der Art eines Riechstoffes als auch der Stärke eines Geruchs. Bei einer Untersuchung des Riechvermögens überprüft der Arzt zum einen die Fähigkeit, verschiedene Geruchsstoffe zu identifizieren und sie voneinander zu unterscheiden. In einem weiteren Test bestimmt er die Riechschwelle, das heißt die Konzentration eines Geruchsstoffes, ab welcher der Patient einen Geruch wahrnimmt.

Schnupfen stört die Nasenatmung, und damit auch das Riechen
© W&B/Corbis GmbH
Wann kann es zu einer Störung des Geruchssinnes kommen?
Gründe für eine Störung in der Wahrnehmung von Gerüchen kann ein mangelhafter Kontakt des Geruchsstoffes mit den Riechzellen in der Nase sein. Das passiert vor allem dann, wenn die normale Nasenatmung behindert ist. Gründe für eine Einschränkung der Nasenatmung sind zum Beispiel Schnupfen, Entzündungen der Nasennebenhöhlen, eine Verkrümmung der Nasenscheidewand und (bei Kindern) vergrößerte Rachenmandeln. Daneben kann der Geruchssinn auch durch eine Störung der Informationsweiterleitung von den Riechzellen ins Gehirn oder die Verarbeitung der Geruchsinformation im Gehirn beeinträchtigt sein. Dafür kommen als Ursache u.a. in Frage: Virusinfekte wie die Grippe, und Verletzungen oder Nervenschädigungen im Rahmen bestimmter Erkrankungen wie Zuckerkrankheit, Morbus Alzheimer oder Morbus Parkinson. Auch manche Medikamente wie bestimmte Antibiotika können Riechstörungen auslösen.
Man unterscheidet folgende Arten von Riechstörungen: Eine Verminderung oder ein völliger Verlust des Geruchssinnes, eine übermäßige Wahrnehmung von Gerüchen und eine Wahrnehmung von Gerüchen ohne eine entsprechende Quelle.
Wie stellt der Arzt die Diagnose einer Riechstörung?
Zu den Untersuchungen bei Riechstörungen gehört eine ausführliche Befragung, zum Beispiel in Form von standardisierten Fragebögen. Wichtiger Bestandteil der Abklärung einer Riechstörung ist die Untersuchung von Nase, Rachen und Mund und insbesondere die Betrachtung der Riechschleimhaut im Inneren der Nasenhöhle. Erst danach erfolgt die eigentliche Überprüfung des Geruchssinnes.
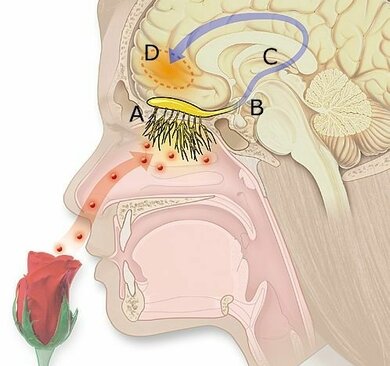
So riecht der Mensch: Der Duft steigt in die Nase und gelangt zur Riechschleimhaut, wo der Olfaktorius-Nerv den Reiz weiterleitet zum Gehirn
© W&B/Jörg Neisel
Was ist eine Olfaktometrie und wie läuft sie ab?
Bei einer Olfaktometrie bietet der Arzt dem Patienten mehrere Geruchsstoffe an und erfasst die Sinnesempfindungen, die diese Gerüche bei dem Patienten hervorrufen. Geruchsträger kann Papier sein, auf dem mikroverkapselte Duftstoffe aufgebracht sind. Diese werden durch Rubbeln mit einem Stift freigesetzt. Es gibt auch "Riechdisketten" oder Duftstoffe, die dem Patienten in gelöster Form in den Mund gesprüht werden.
Besonders bewährt hat sich die Testung mit sogenannten Riechstiften (Sniffin-Sticks). Sie sehen aus wie Filzstifte mit Plastik-Kappe. Es gibt mehrere Sets von Stiften, die für unterschiedliche Tests geeignet sind. Ein Set besteht aus 12 verschiedenen Geruchsproben, die der Arzt dem Patienten nacheinander vorsetzt. Dazu entfernt er die Kappe eines Stiftes, und der Patient darf drei Sekunden an dem Stift riechen. Anschließend soll er aus vier verschiedenen Antwortmöglichkeiten den richtigen Stoff auswählen. Ein weiteres Set dient der Bestimmung der Riechschwelle. Dazu setzt der Arzt dem Patienten Sets von je drei Stiften vor. Zwei davon enthalten keinen Geruchsstoff, einer enthält einen Stoff mit einem typisch stechenden Geruch in unterschiedlicher Verdünnung. Die niedrigste Konzentration, die der Patient wahrnehmen kann, ist die Riechschwelle. In einem dritten Test bietet der Arzt dem Patienten jeweils drei Stifte mit Gerüchen in Konzentrationen über der Riechschwelle an, von denen zwei gleich sind und einer anders. Damit prüft der Arzt, ob der Patient Gerüche voneinander unterscheiden kann.
Gibt es objektive Messmethoden des Geruchssinnes?
In manchen Situationen kann es notwendig sein, die Ergebnisse einer Riechprüfung objektiv darzustellen, beispielsweise im Rahmen von medizinischen Gutachten. Dann erfolgt eine Aufzeichnung sogenannter olfaktorisch evozierter Potentiale. Das ist die elektrische Antwort des Gehirns auf einen Geruchs-Reiz. Dazu leitet der Arzt während einer standardisierten Riechprüfung die Hirnströme ab (EEG). Der Geruchsstoff gelangt über einen dünnen Schlauch in jeweils ein Nasenloch. Das EEG wird computergestützt analysiert. So kann die elektrische Erregung, die als Antwort auf den Geruchsreiz entsteht, identifiziert und dargestellt werden. Solche Verfahren sind vergleichsweise aufwändig und kommen außer bei Gutachten vor allem noch für wissenschaftliche Fragestellungen zum Einsatz.
Manchmal offenbart auch eine MRT den Grund für eine Störung des Geruchssinnes
© Ingram/RYF
Gibt es weiterführende Untersuchungen?
Es gibt verschiedene andere Untersuchungen, die einen Stellenwert in der Abklärung einer Riechstörung haben. Dazu gehören bestimmte Schmeck-Tests, aber auch Nasendurchfluss-Prüfungen. Manchmal sind auch bildgebende Verfahren wie die Magnetresonanztomographie (MRT) nötig, und darüber hinaus eine fachübergreifende Zusammenarbeit, zum Beispiel mit Internisten oder Neurologen.
Beratender Experte: Prof. Dr. med. Th. Hummel, Facharzt für Pharmakologie und Toxikologie, Leiter des interdisziplinären Zentrums "Riechen und Schmecken" am Universitätsklinikum Carl Gustav Carus der Technischen Universität Dresden
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.



